Pytanie 1
Próg przewodnictwa kostnego określa stan
Wynik: 38/40 punktów (95,0%)
Wymagane minimum: 20 punktów (50%)
Próg przewodnictwa kostnego określa stan
Które badanie słuchu należy przeprowadzić z użyciem mostka impedancyjnego?
Zdrowa błona bębenkowa oglądana w czasie otoskopowania charakteryzuje się
Jakie są przyczyny powstawania niedosłuchu odbiorczego?
Uszkodzenie słuchu spowodowane przewlekłym działaniem hałasu w miejscu pracy może z czasem prowadzić do
Jedną z przyczyn zachorowania na otosklerozę jest zakażenie
Długotrwała ekspozycja na hałas powoduje
Aparaty słuchowe na przewodnictwo powietrzne należą do grupy aparatów stosowanych u pacjentów, u których zdiagnozowano
Jeżeli wyniki prób stroikowych pacjenta są identyczne z zapisanymi w tabeli, to badanie audiometrii tonalnej wskaże na występowanie obustronnego niedosłuchu typu
| Rodzaj próby stroikowej | Wynik próby |
|---|---|
| Próba Webera | Lateralizacja centralna |
| Próba Rinnego | Obustronnie czas słyszenia dźwięku ze wzbudzonego stroika droga przewodnictwa powietrznego (PP) jest krótszy niż droga przewodnictwa kostnego (PK) |
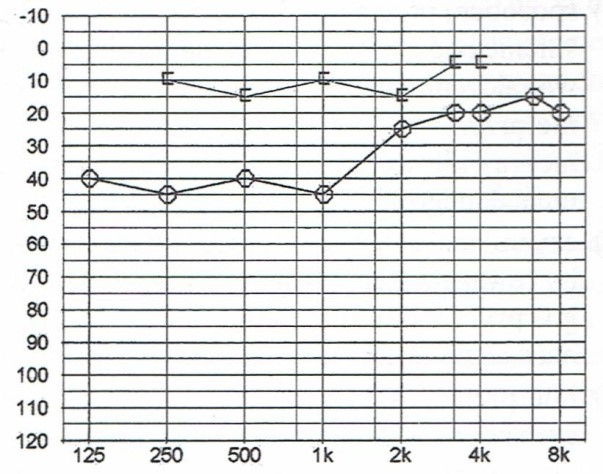
Przedstawiony audiogram wskazuje na niedosłuch
Jak wygląda krzywa artykulacyjna w niedosłuchu przewodzeniowym?
Droga słuchowa łączy receptory słuchu z korą słuchową za pośrednictwem
Za pomocą badania słuchu przeprowadzonego przy użyciu audiometru skriningowego uzyskuje się informację o
Czym objawia się neuropatia słuchowa?
Protetyk słuchu, wykonując badanie, uzyskał krzywą progową namiotową. Wynik ten może świadczyć o
Na co wskazuje u dzieci płaski obraz krzywej tympanometrycznej?
Podstawowymi objawami przewlekłego zapalenia ucha środkowego są
Podstawa strzemiączka opiera się
Co jest umowną granicą ucha zewnętrznego?
Do skutków wrodzonego niedosłuchu jednostronnego zalicza się
W urządzenie typu CROS są zaopatrywani pacjenci, u których stwierdzono
Zamieszczony w ramce opis jednej z możliwych przyczyn niedosłuchu przewodzeniowego dotyczy
| Nazywane jest katarem uszu i rozwija się w przebiegu zapalenia błony śluzowej jamy nosowej i nosowo-gardłowej. Czynnik sprzyjające to: przerost migdałka gardłowego, skrzywienie przegrody nosa i stany alergiczne. Często występuje u dzieci w wieku szkolnym. Objawami są: niedosłuch, uczucie zatkania uszu, szum w uszach, czasami ból ucha przy połykaniu. |
W przypadku mikrocji lub atrezji u dziecka powyżej 4-roku życia należy zastosować
Jednym z podstawowych wskazań do wszczepienia implantu pniowego jest
Tympanometr jest urządzeniem pozwalającym diagnozować słuch w oparciu o analizę
Z czym łączy się trąbka słuchowa?
Podstawowymi objawami przewlekłego zapalenia ucha środkowego są
Pacjenci, u których stwierdzono umiarkowany niedosłuch w jednym uchu przy jednoczesnej głuchocie ucha drugiego, powinni być zaprotezowani urządzeniem typu
Objawami charakterystycznymi dla niedosłuchu odbiorczego są:
Rolę receptora słuchu pełni w uchu ludzkim
Do objawów charakterystycznych dla uszkodzenia słuchu spowodowanego wieloletnim narażeniem na hałas zalicza się:
U 4-letniego dziecka z obustronną mikrocją i współistniejącą atrezją przewodu słuchowego zewnętrznego protetyk powinien zaproponować zastosowanie
Na podstawie wyniku tympanometrii można stwierdzić
U 4-letniego dziecka z obustronną mikrocją i współistniejącą atrezją przewodu słuchowego zewnętrznego protetyk powinien zaproponować zastosowanie
Układ przewodzeniowy narządu słuchu tworzą
Wrzecionko wchodzi w skład
Do prawidłowego wykonania obudowy aparatu ITE istotne jest pełne odzwierciedlenie części anatomicznych małżowiny usznej:
Jakie są wskazania do zastosowania aparatów słuchowych na przewodnictwo kostne?
Mostek impedancyjny może być wykorzystywany w celu
W przypadku pacjenta z obustronną atrezją właściwym rozwiązaniem będzie protezowanie