Pytanie 1
Wzierniki nosowe są stosowane w procedurach
Wynik: 33/40 punktów (82,5%)
Wymagane minimum: 20 punktów (50%)
Wzierniki nosowe są stosowane w procedurach
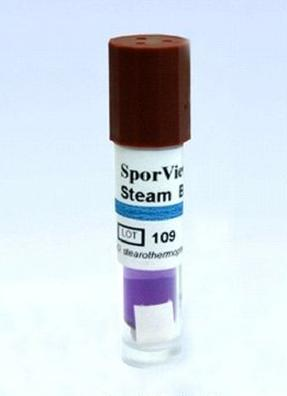
Na etykiecie, naklejonej na wskaźnik przedstawiony na ilustracji, znajduje się chemiczny wskaźnik typu
Aby ocenić efektywność procesu dezynfekcji termicznej, jaki test należy przeprowadzić?
Preparaty, które nie mogą być używane do dezynfekcji narzędzi z plastiku mających kontakt z tkankami lub układem oddechowym, to te, które zawierają
W trakcie realizacji procedury higienicznego mycia dłoni, ręce powinny być namoczone wodą
Jakim środkiem należy myć kontenery wykonane z aluminium?
Jak można uniknąć ścierania metalu w miejscach połączeń?
Nawilżenie narzędzi chirurgicznych stosuje się w celu
Aby stworzyć nieprzepuszczalny system bariery sterylnej z materiału Tyvek-folia, konieczne jest
Jaką czynność należy przeprowadzić przed umieszczeniem wierteł ortopedycznych bez kaniuli w papierowo-foliowej torebce?
Test z zastosowaną substancją wskaźnikową imitującą zanieczyszczenia organiczne jest wykorzystywany do kontrolowania
Do prawidłowego przebiegu procesu sterylizacji parowej wymagane są następujące parametry:
Kiedy następuje zwolnienie wsadu po przeprowadzeniu dezynfekcji termicznej, to opiera się na kontroli
Po połączeniu 25 ml koncentratu środka dezynfekującego z wodą otrzymano 1 litr użytkowego roztworu o stężeniu
Elementy takie jak piętka, sprężyna, lusterko, uchwyt, szyjka oraz pyszczki są częścią konstrukcji
Jaką ilość litrów 1% roztworu środka dezynfekcyjnego można uzyskać z 5 litrów koncentratu płynnego środka dezynfekcyjnego?
Na etykietach umieszczanych na opakowania przed procesem sterylizacji znajdują się wskaźniki chemiczne typu (klasy)
Jaką wartość mikrobiologicznej czystości powinny posiadać jałowe narzędzia?
Jakie opakowanie jednorazowe powinno być użyte do pakowania narzędzi przeznaczonych do sterylizacji parowej?
Które materiały wymagają dłuższego namaczania w wodzie oraz płukania po dezynfekcji zastosowaniem aldehydu glutarowego?
Substancje zawierające kwas cytrynowy lub fosforowy, które dodaje się do pierwszej wody stosowanej w płukaniu po myciu alkalicznym, pełnią funkcję
Jaką metodę dezynfekcji sprzętu anestezjologicznego zaleca się stosować?
W trakcie dezynfekcji chemiczno-termicznej w myjni-dezynfektorze wykorzystuje się 20 ml środka dezynfekcyjnego na 1 litr wody. W fazie dezynfekcji używane jest 6 litrów wody. Ile środka dezynfekcyjnego jest potrzebne w trakcie 50 cykli?
Określ stopień ryzyka zakażenia w przypadku używania narzędzi mających kontakt z uszkodzoną tkanką.
Czym jest antyseptyka?
Okres przechowywania instrumentów po użyciu na sucho, bez wcześniejszej obróbki, powinien być ograniczony do
W ostatniej fazie płukania w procesie dezynfekcji termicznej powinno się używać wody
Jakie wymagania dotyczące przechowywania pakietów po procesie sterylizacji są zgodne z normami zawodowymi?
Czterocyfrowy kod towarzyszący oznaczeniu CE na produkcie medycznym wskazuje na
Na podstawie analizy zapisu kontroli parametrów oraz prawidłowego wyniku wskaźnika biologicznego i chemicznego zawsze następuje zwolnienie wsadu zawierającego ortopedyczne
Jak powinien się kształtować odczyn pH detergentów kwasowych?
Kto sprawuje nadzór wewnętrzny nad procedurami dekontaminacji narzędzi?
Na zdjęciu przedstawiony jest

Kraniki stosowane przy instrumentach laparoskopowych powinny być poddawane myciu oraz dezynfekcji?
Koszt zakupu 100 arkuszy papieru krepowanego wynosi 40 zł. Cena za 1 metr taśmy wskaźnikowej to 0,10 zł. Do zamknięcia pakietu używa się 50 cm taśmy. Jaki będzie koszt przygotowania jednego pakietu, który będzie zapakowany w dwa arkusze papieru krepowanego i zaklejony 50 cm taśmy?
Nieprawidłowy rezultat testu szczelności może sugerować
Substancje chemiczne o wartości pH<5 są wprowadzane do pierwszego etapu płukania, po umyciu
Woda, która ma wysoką zawartość soli wapnia oraz soli magnezu, określana jest jako woda
Zwalnianie wyrobu po sterylizacji tlenkiem etylenu może być oparte na analizie zapisów krytycznych parametrów procesu oraz odczycie wskaźników chemicznych typu, które są umieszczone w pakietach reprezentatywnych
Do jakich czynności wykorzystywane są detergenty?