Pytanie 1
W dużych zestawach narzędziowych umieszczonych w pojemnikach do sterylizacji należy je układać w sterylizatorze parowym
Wynik: 20/40 punktów (50,0%)
Wymagane minimum: 20 punktów (50%)
W dużych zestawach narzędziowych umieszczonych w pojemnikach do sterylizacji należy je układać w sterylizatorze parowym
Celem nawilżania instrumentów jest
Przed wejściem do magazynu materiałów sterylnych przeprowadza się dezynfekcję rąk preparatem opartym na
Aplikacja środków ochronnych na metalowe powierzchnie ślizgowe narzędzi, które poruszają się względem siebie, przeciwdziała korozji
Do urządzeń z napędem odpowiednia jest metoda dezynfekcji, jaką stanowi dezynfekcja
Za dobór wskaźnika chemicznego, jego zastosowanie oraz interpretację wyników, odpowiada
Prawidłowo zabarwiony chemiczny wskaźnik procesu typu 1 wskazuje na to, że
Jakim sposobem należy układać słoiki, miski oraz butelki w komorze sterylizatora parowego?
W szpitalach należy przeprowadzać proces sterylizacji dla tworzyw sztucznych, gum oraz plastików
Ile razy można wykonać sterylizację masek krtaniowych oznaczonych kółkiem z przekreśloną cyfrą 45?
Opatrunki chirurgiczne są poddawane procesowi sterylizacji
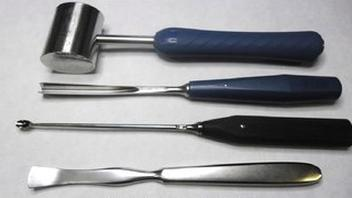
Której dezynfekcji należy poddać narzędzia przedstawione na zdjęciu? Należy uwzględnić informację, że plastikowe posiadają napis "Steam".

Który opis zastosowania opakowań sterylizacyjnych odnosi się do zgrzewalnej torebki papierowej?
W początkowej fazie korozji wżerowej narzędzie chirurgiczne wykazuje zmiany korozyjne o charakterystycznym wyglądzie
Kiedy stwierdzimy nieprawidłowy rezultat testu mycia mechanicznego, co należy zrobić?
Według klasyfikacji Spauldinga minimalny zakres skuteczności biobójczej preparatu używanego do dezynfekcji sprzętu medycznego z grupy ryzyka, do której zaliczają się stetoskopy, wynosi
Jakie są właściwe wartości temperatury oraz czasu dla procesu dezynfekcji chemiczno-termicznej?
Zapis zawarty w instrukcji obsługi wyrobu medycznego od producenta odnosi się do
Gwinty oraz przeguby instrumentu powinny być nasmarowane olejem.
Jakie narzędzia służą do przytrzymywania tkanek?
Czym jest system bariery sterylnej?
Kluczowymi elementami procesu dezynfekcji termiczno-chemicznej są: jakość wody, temperatura, czas, stężenie środka czyszczącego oraz
Kleszcze typu pean, przeznaczone do czyszczenia i dezynfekcji, powinny być
W sytuacji nagłego wzrostu ciśnienia w komorze sterylizatora, zawór bezpieczeństwa natychmiast się otwiera, uwalniając do atmosfery nadmiar
Czym jest antyseptyka?
Przedstawione na zdjęciu wyroby medyczne są

Określ parametry dotyczące sterylizacji parą wodną?
Po połączeniu 450 ml koncentratu środka dezynfekcyjnego z wodą otrzymano 18 litrów roztworu roboczego o stężeniu
Jaki znak jest umieszczany na wskaźnikach do monitorowania procesu sterylizacji radiacyjnej?
Jakie zastosowanie ma sterylizacja niskotemperaturowa przy użyciu nadtlenku wodoru?
Wskaźniki chemiczne umieszczane na zewnętrznych częściach opakowań są klasyfikowane jako typ
Po zidentyfikowaniu korozji naprężeniowej, narzędzia chirurgiczne do wielokrotnego użycia powinny zostać poddane
Jakiego środka należy użyć do czyszczenia medycznego sprzętu z aluminium anodowanego?
Jaką metodę dezynfekcji sprzętu anestezjologicznego zaleca się stosować?
Wskaż odpowiednią procedurę obsługi kontenerów podczas ich mycia oraz dezynfekcji w sposób maszynowy?
Do dezynfekcji wyrobów medycznych przedstawionych na ilustracji minimalna wartość A0 powinna wynosić 0
Który dokument dotyczący procesów dekontaminacji umożliwia połączenie pakietu, procesu oraz pacjenta?
Według klasyfikacji Spauldinga, wyroby o średnim ryzyku mają kontakt
Sprzęt medyczny przeznaczony do kasacji powinien być przekazany dopiero po zakończeniu procedury
Powstanie w wyniku reakcji utleniania warstwy pasywnej na powierzchni narzędzi, spowoduje
Wskaźniki biologiczne z Geobacillus stearothermophilus są wykorzystywane do monitorowania procesu sterylizacji?