Pytanie 1
Ligand stosuje się
Wynik: 31/40 punktów (77,5%)
Wymagane minimum: 20 punktów (50%)
Ligand stosuje się
W scyntygrafii wykorzystywane są głównie radioizotopy emitujące promieniowanie
W leczeniu izotopowym tarczycy należy podać
Na scyntygramie tarczycy uwidoczniono guzek
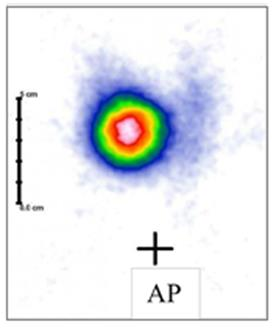
W leczeniu izotopowym tarczycy podaje się
„Ognisko zimne” w obrazie scyntygraficznym oznacza
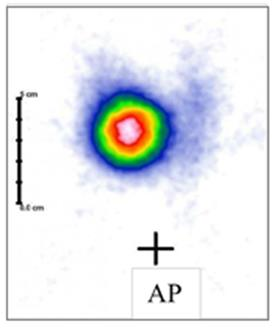
Przedstawiony obraz został zarejestrowany podczas wykonywania

Na przedstawionym scyntygramie ukazano duży obszar
Które informacje należy zamieścić na strzykawce z radiofarmaceutykiem przygotowanym przez technika elektroradiologa?
Wskazaniem do wykonania scyntygrafii perfuzyjnej jest
Który radiofarmaceutyk należy podać pacjentowi w scyntygrafii perfuzyjnej mózgu?
Diagnozowanie metodą PET oparte jest na zjawisku
Który radioizotop jest emiterem promieniowania alfa?
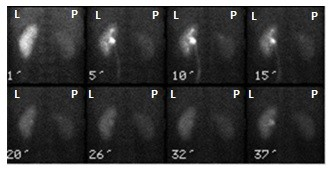
Podczas którego badania zostały zarejestrowane przedstawione obrazy?
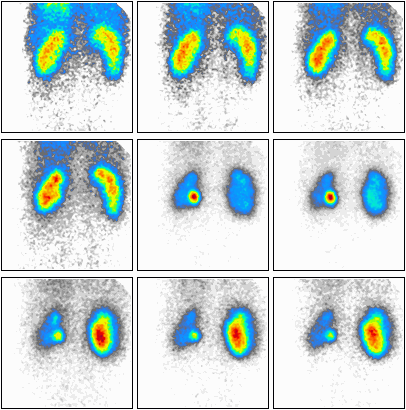
W medycynie nuklearnej wykorzystuje się:
Który radioizotop jest stosowany w diagnostyce i terapii raka tarczycy?
Przemiana promieniotwórcza radu w ren opisana wzorem \( {}_{88}^{226}\text{Ra} \to {}_{86}^{222}\text{Rn} + {}_{2}^{4}\text{He} \) jest rozpadem
„Ognisko zimne” w obrazie scyntygraficznym określa się jako
W której technice obrazowania zostają zarejestrowane jednocześnie dwa przeciwbieżne kwanty promieniowania gamma o równej energii 511 keV?
SPECT to
W pozytonowej tomografii emisyjnej PET zostaje zarejestrowane promieniowanie powstające podczas
W badaniu PETCT radioizotop ulega
Które urządzenie zostało przedstawione na fotografii i w jakiej pracowni znajduje zastosowanie?
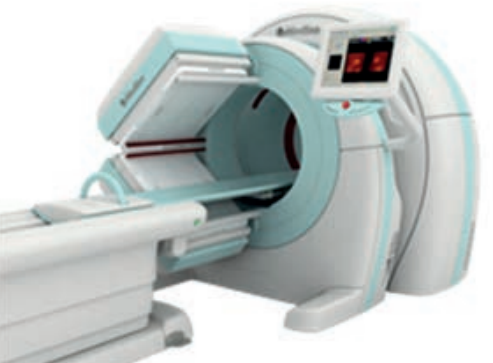
Podczas badania gammakamerą źródłem promieniowania jest
Radiofarmaceutyki stosowane w medycynie nuklearnej powstają dzięki połączeniu radioizotopu
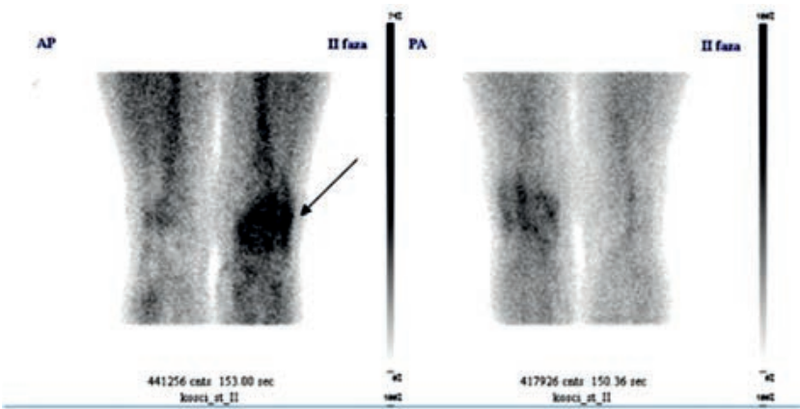
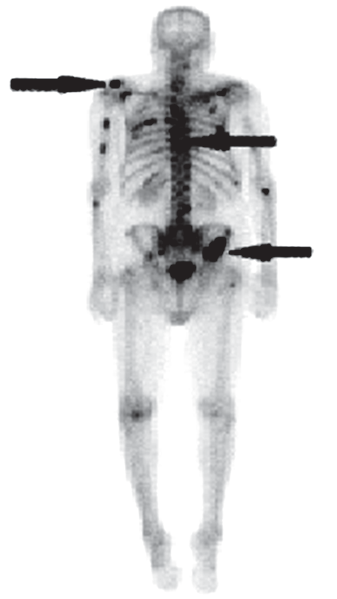
Na scyntygramie kości strzałkami oznaczono ogniska
Emisja fali elektromagnetycznej występuje w procesie rozpadu promieniotwórczego
Czas połowicznego zaniku jest wykorzystywany
Który radioizotop jest stosowany w scyntygrafii perfuzyjnej mózgu?
Emisja fali elektromagnetycznej występuje w procesie rozpadu promieniotwórczego
W celu wykonania badania scyntygraficznego układu kostnego radiofarmaceutyk należy podać pacjentowi
Które znaczniki są wykorzystywane w scyntygrafii tarczycy?
W scyntygrafii serca metoda bramkowanej akwizycji SPECT umożliwia między innymi ocenę frakcji wyrzutowej
Na zarejestrowanych obrazach badania renoscyntygraficznego widać, że prawa nerka pacjenta
W badaniu PET stosuje się tylko radioizotopy emitujące
Wskazaniem do wykonania scyntygrafii perfuzyjnej jest
W scyntygrafii kośćca „ogniska gorące” oznaczają miejsca
Na scyntygramie tarczycy został uwidoczniony guzek
W scyntygrafii perfuzyjnej płuc pacjentowi podawany jest radioizotop
Kto jest odpowiedzialny za wykonywanie testów podstawowych kontroli jakości gammakamery w Zakładzie Medycyny Nuklearnej?