Pytanie 1
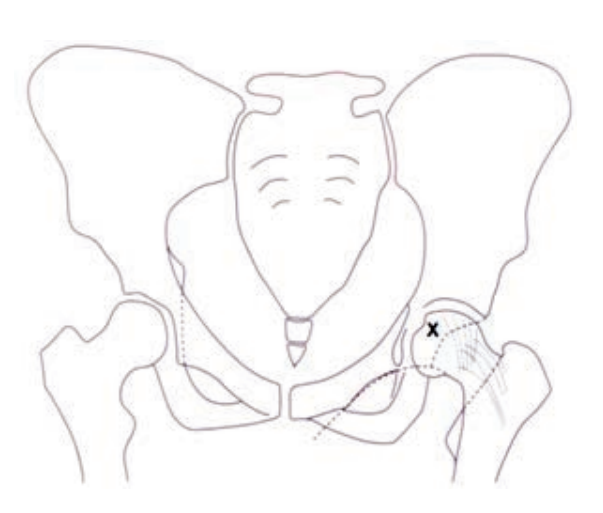
Na rycinie rentgenogramu w projekcji AP symbolem X oznaczono
Wynik: 36/40 punktów (90,0%)
Wymagane minimum: 20 punktów (50%)
Na rycinie rentgenogramu w projekcji AP symbolem X oznaczono

Efekt „tea cup” widoczny jest na mammografach wykonanych w projekcji
Zgodnie z obowiązującymi przepisami powierzchnia gabinetu rentgenowskiego, w którym jest zainstalowany zestaw rentgenowski do badań naczyniowych, powinna wynosić
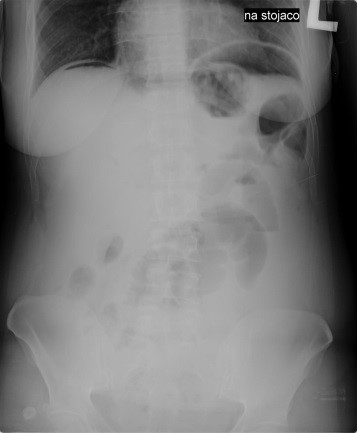
Radiogram jamy brzusznej uwidacznia
W radiologii analogowej lampy rentgenowskiej z tubusem używa się do wykonania zdjęcia
Jak przebiega promień centralny w projekcji AP czaszki?
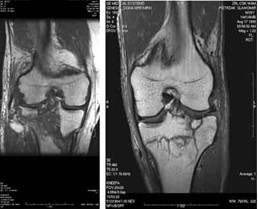
Którą metodą i w której płaszczyźnie zostało wykonane badanie stawu kolanowego zobrazowane na zdjęciach?
Na obrazie rezonansu magnetycznego strzałką oznaczono wyrostek kolczysty kręgu
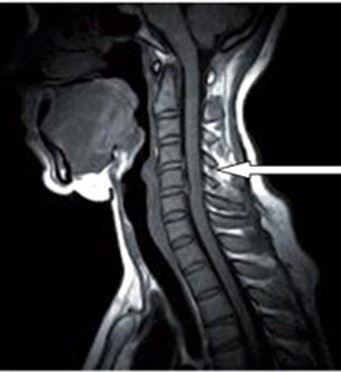
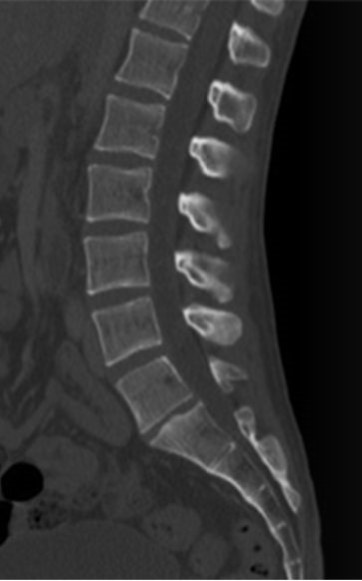
Którą metodą zostało wykonane badanie kręgosłupa zobrazowane na zdjęciu?
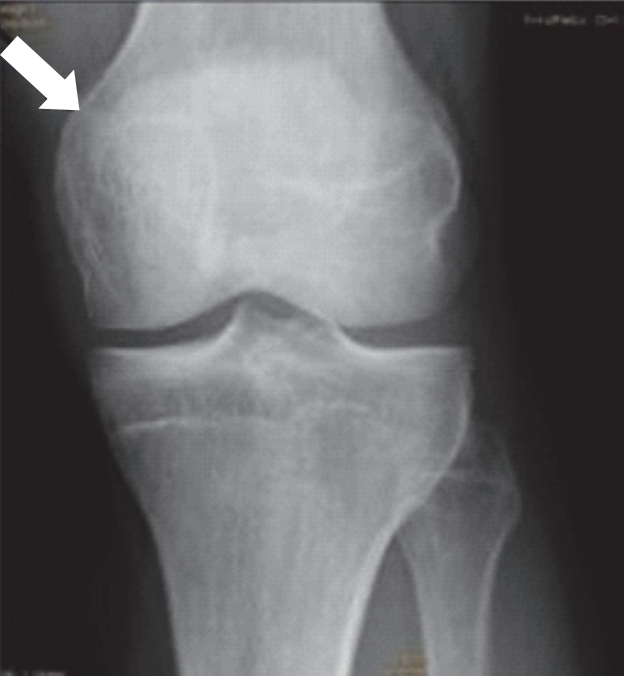
Którą strukturę anatomiczną zaznaczono na radiogramie stawu kolanowego?
Jaka jest standardowa odległość OF do wykonania rentgenowskich zdjęć kości i stawów kończyny górnej?
Obrazy DDR są tworzone w trakcie
Jak określa się rekonstrukcję obrazów TK, której wynikiem są obrazy dwuwymiarowe tworzone w dowolnej płaszczyźnie przez wtórną obróbkę zestawionych ze sobą wielu przekrojów poprzecznych?
Rutynowe badanie koronarografii prawej tętnicy wieńcowej wykonywane jest w rzucie skośnym przednim
Nieostrość geometryczna obrazu rentgenowskiego zależy od
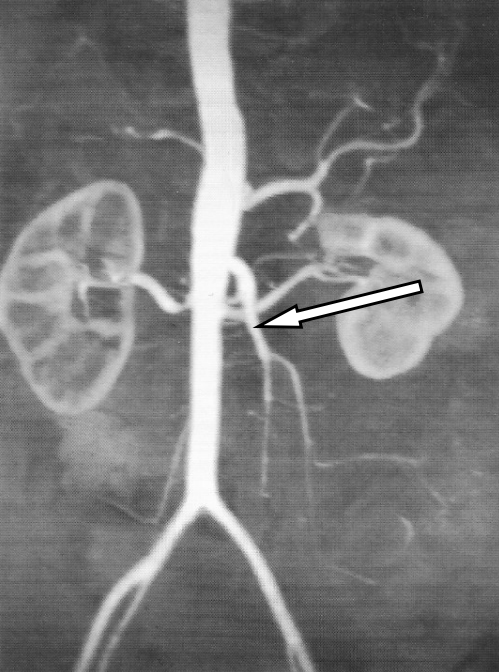
Którą tętnicę zaznaczono strzałką na obrazie MR?
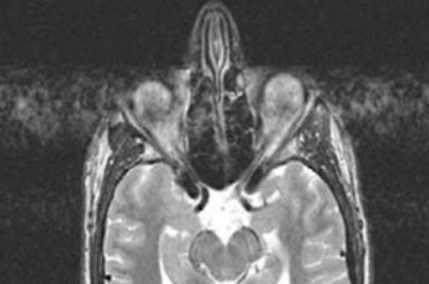
Co jest przyczyną artefaktu widocznego na obrazie MR?
Zwiększenie napięcia na lampie rentgenowskiej powoduje
Wskazaniem do wykonania przesiewowego badania densytometrycznego jest
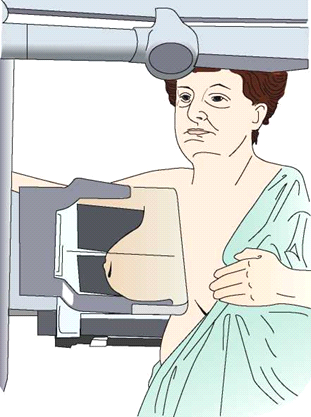
Ilustracja przedstawia pozycjonowanie pacjentki do badania mammograficznego w projekcji
Zdjęcie zatok przynosowych wykonuje się w pozycji
Na prawidłowo wykonanym zdjęciu zatok w projekcji PA górny zarys piramid rzutuje się
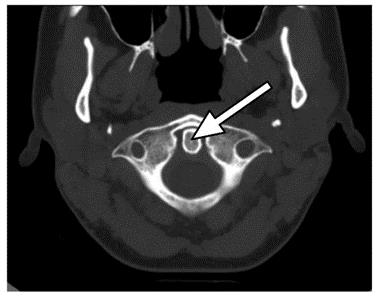
Na zamieszczonym przekroju poprzecznym TK kręgosłupa szyjnego strzałką wskazano
W badaniu cystografii wstępującej środek kontrastowy należy podać
Które środki kontrastujące wykorzystywane są w diagnostyce rezonansem magnetycznym?
W obrazowaniu MR do uwidocznienia naczyń krwionośnych jest stosowana sekwencja
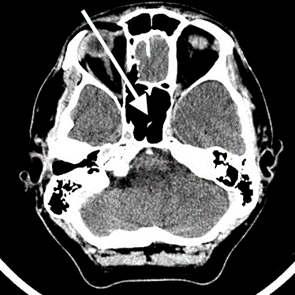
Na przedstawionym radiogramie TK głowy strzałką zaznaczono
Przedstawiony obraz został zarejestrowany podczas wykonania
W radiologii stomatologicznej ząb o numerze 23 to kieł
Która metoda diagnostyczna służy do określenia gęstości minerału kostnego w ujęciu objętościowym g/cm³?
Na którym obrazie TK uwidoczniony jest artefakt spowodowany ruchami oddechowymi pacjenta?
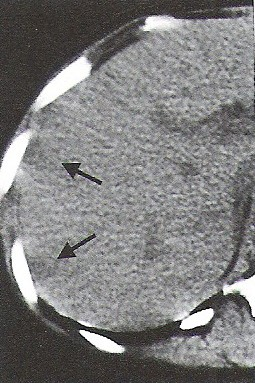
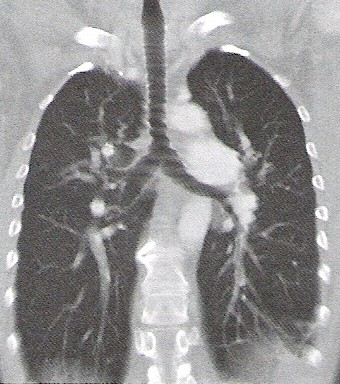
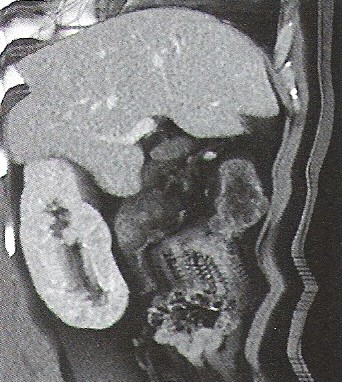

Który obraz MR mózgu został wykonany w sekwencji DWI?
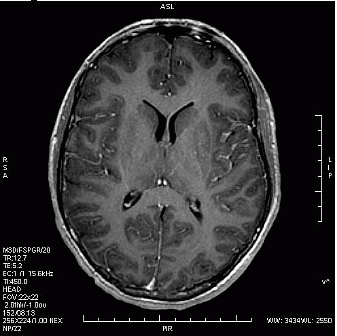
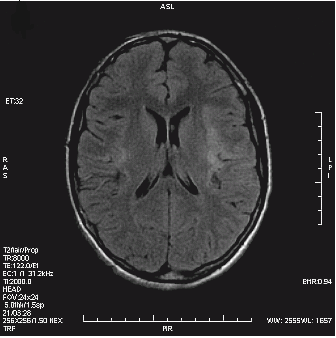
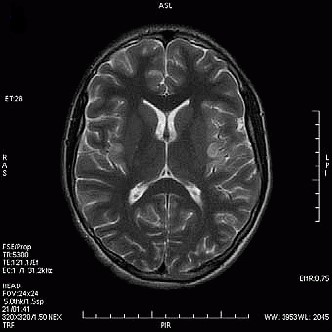
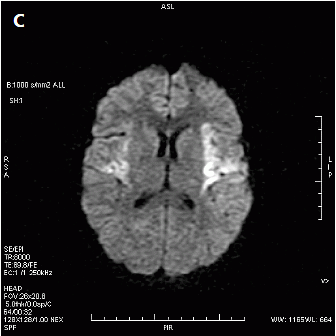
Badanie metodą Dopplera umożliwia
Który parametr ekspozycji ma decydujący wpływ na kontrast obrazu rentgenowskiego?
W metodzie RM (rezonansu magnetycznego) po umieszczeniu pacjenta w silnym, stałym polu magnetycznym dochodzi do oddziaływania
Na obrazie TK klatki piersiowej w przekroju poprzecznym strzałką oznaczono
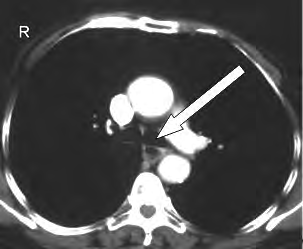
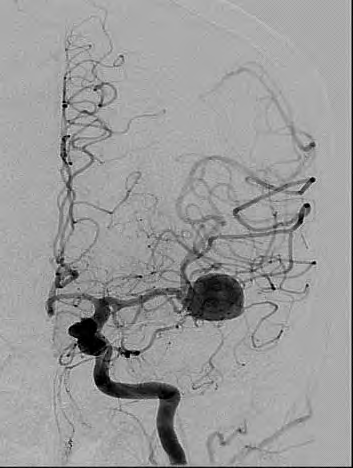
Którą patologię uwidoczniono w badaniu angiograficznym?
Fistulografia to badanie kontrastowe
Którym skrótem oznacza się tomografię komputerową wysokiej rozdzielczości?
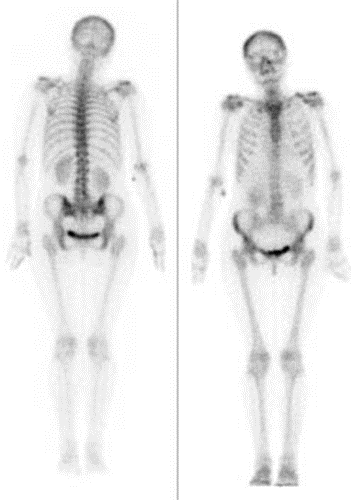
Scyntygrafia kości „whole body” jest wskazana podczas diagnostyki