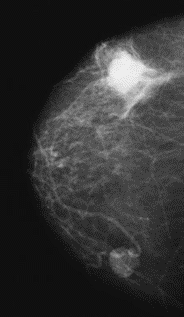
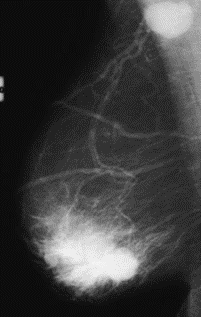
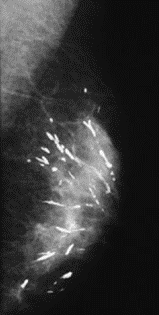
Pytanie 1
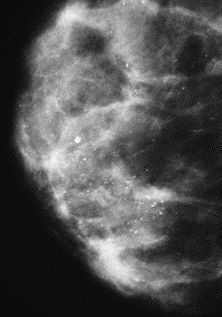
Na którym obrazie rentgenowskim sutka uwidoczniono zmianę patologiczną w obrębie węzłów chłonnych?
Wynik: 34/40 punktów (85,0%)
Wymagane minimum: 20 punktów (50%)
Na którym obrazie rentgenowskim sutka uwidoczniono zmianę patologiczną w obrębie węzłów chłonnych?




Zadaniem technika elektroradiologii w pracowni badań naczyniowych jest
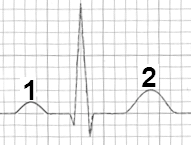
Które odprowadzenie elektrokardiograficzne przedstawiono na ilustracji?
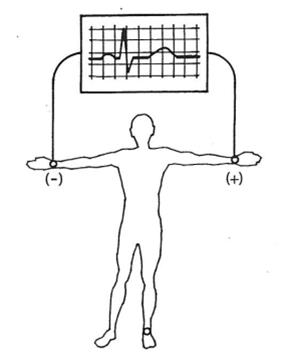
Podczas wykonywania badania EKG czarną elektrodę kończynową należy umieścić na kończynie dolnej
W zapisie EKG linia izoelektryczna obrazuje
W badaniu MR czas repetycji TR jest parametrem określającym odstęp czasu między
Wyniosłość międzykłykciowa znajduje się na nasadzie
Bezwzględnym przeciwwskazaniem do badania spirometrycznego jest
Jak oznacza się w systemie międzynarodowym czwarty górny ząb mleczny po stronie prawej?
Zgodnie z obowiązującą procedurą radiologiczną zdjęcie jamy brzusznej przy podejrzeniu zapalenia nerek zostanie wykonane w projekcji
W radiologii analogowej lampy rentgenowskiej z tubusem używa się do wykonania zdjęcia
Scyntygrafia kości „whole body” jest wskazana podczas diagnostyki
Do wykonania stomatologicznego zdjęcia rentgenowskiego techniką kąta prostego promień centralny należy ustawić prostopadle do
Hałas podczas badania tomografii rezonansu magnetycznego jest efektem ubocznym pracy
Planowany obszar napromieniania PTV obejmuje
Przedstawiony obraz został zarejestrowany podczas wykonywania

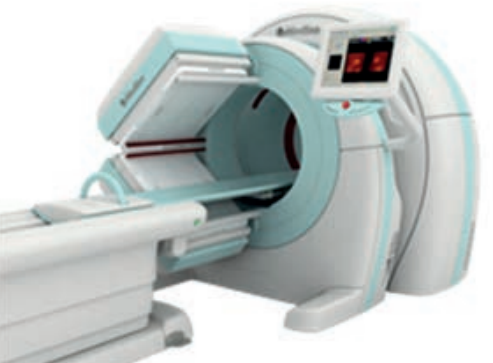
Które urządzenie zostało przedstawione na fotografii i w jakiej pracowni znajduje zastosowanie?
Rytm alfa i beta rejestruje się podczas badania
Standardowe badanie USG średniej wielkości piersi wykonuje się głowicą w zakresie częstotliwości
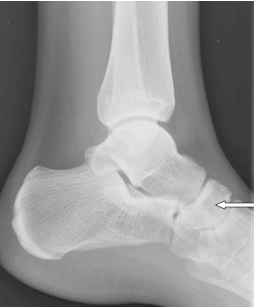
Na radiogramie strzałką oznaczono
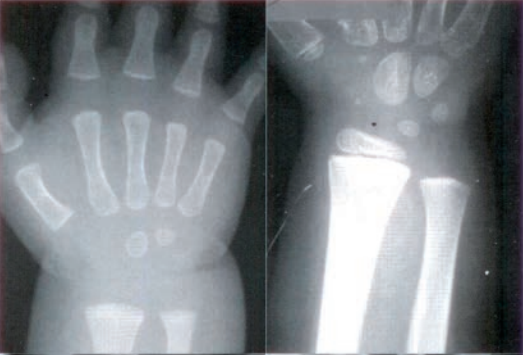
Zestaw rentgenogramów przedstawia
W pozytonowej emisyjnej tomografii komputerowej PET radioznacznik podawany jest pacjentowi najczęściej
Promieniowanie rentgenowskie powstaje w wyniku hamowania
Na schemacie oznaczono
Testy podstawowe z zakresu geometrii pola rentgenowskiego, przeznaczone do sprawdzenia zgodności pola wiązki promieniowania rentgenowskiego z symulacją świetlną, są wykonywane raz
Badanie cewki moczowej polegające na wstecznym wprowadzeniu środka kontrastowego to
Wysoką rozdzielczość przestrzenną obrazowania MR uzyskuje się przez
Który detektor w radiografii wymaga laserowego czytnika obrazu?
Które urządzenia pomocnicze służą do unieruchomienia pacjenta do zabiegu radioterapii?
W medycznym przyspieszaczu liniowym jest generowana wiązka fotonów o energii w zakresie
Efekt „tea cup” widoczny jest na mammografach wykonanych w projekcji
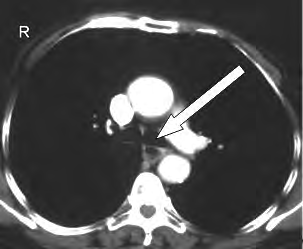
Na obrazie TK klatki piersiowej w przekroju poprzecznym strzałką oznaczono
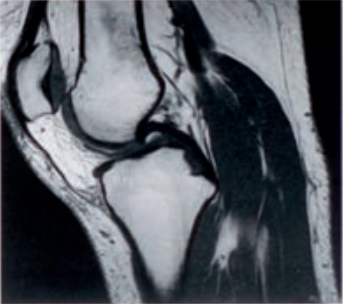
Którą metodę badania zastosowano w obrazowaniu stawu kolanowego?
Wysoką rozdzielczość przestrzenną obrazowania MR uzyskuje się przez
Na scyntygramie strzałką oznaczono
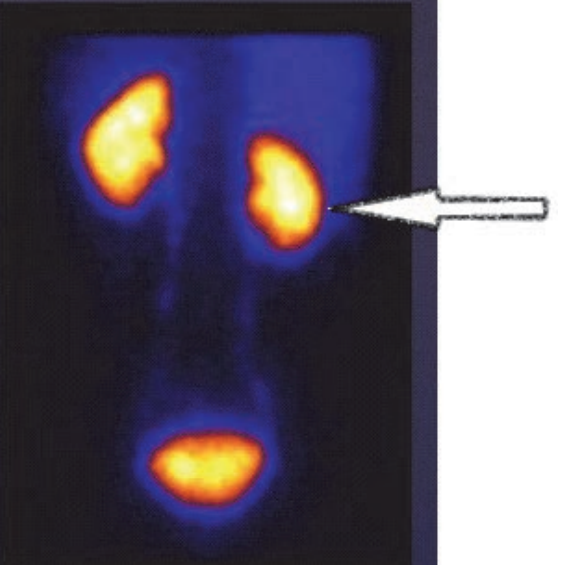
Który radioizotop jest stosowany w scyntygrafii perfuzyjnej mózgu?
Pielografia zstępująca umożliwia diagnostykę
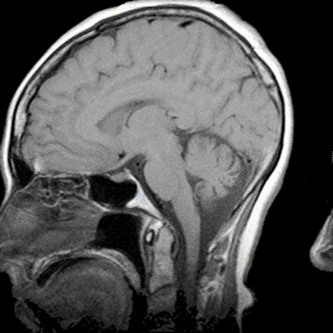
Wskaż przyczynę powstania artefaktu widocznego na obrazie MR.
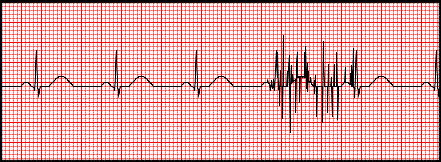
Artefakty zarejestrowane na elektrokardiogramie zostały wywołane przez
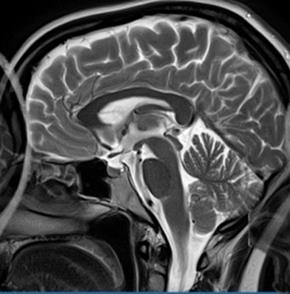
Który artefakt uwidoczniono na skanie RM głowy?