Pytanie 1
Metoda diagnostyczna, w której rejestruje się rozpad radioizotopu wprowadzonego do organizmu, to
Wynik: 40/40 punktów (100,0%)
Wymagane minimum: 20 punktów (50%)
Metoda diagnostyczna, w której rejestruje się rozpad radioizotopu wprowadzonego do organizmu, to
Symbole: 1U, 2U, 3U stosowane do oznaczenia modułów w szafach typu rack określają
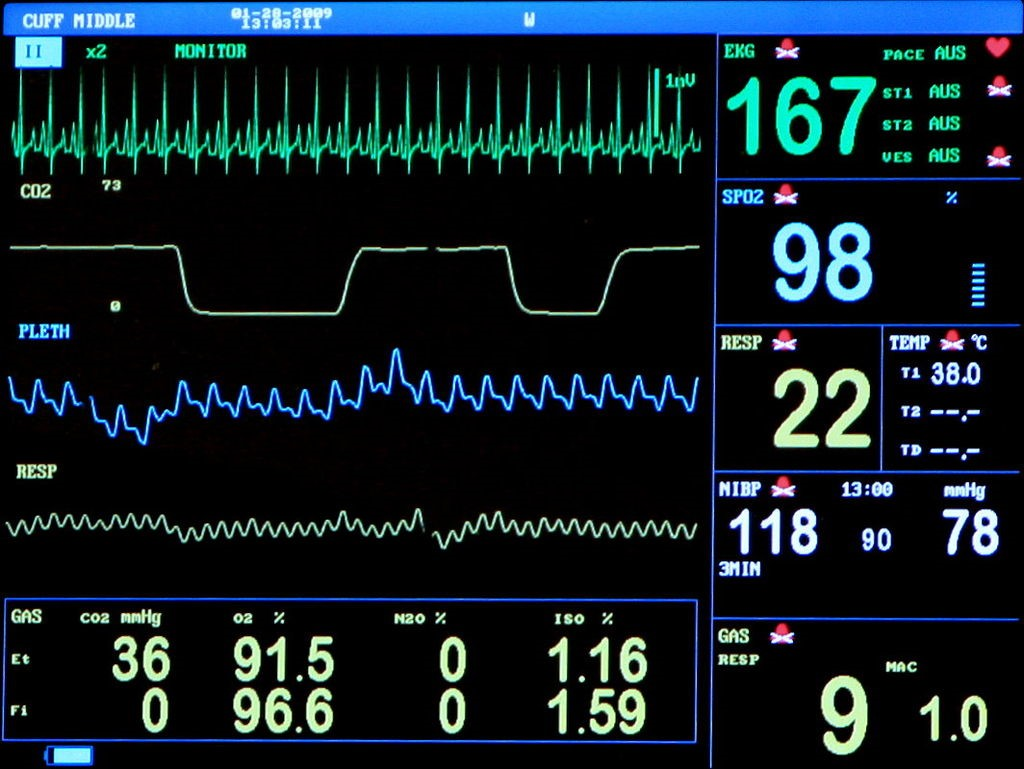
Z ekranu urządzenia wynika, że pełni ono między innymi funkcję
Największą zdolność pochłaniania promieniowania rentgenowskiego o energii 60–160 keV wykazuje tkanka
Które ustawienie należy wybrać na multimetrze w celu pomiaru napięcia 12 V w obwodzie prądu stałego?
Jak nazywa się terapia stosowana w przypadku niewydolności nerek, polegająca na oczyszczaniu krwi ze zbędnych składników przemiany materii?
Który zabieg wymusza naprzemienną pracę mięśni zginaczy i prostowników poprzez stymulację mięśni impulsem prądowym?
Na rysunku przedstawiono urządzenie z dodatkową kartą pamięci. Który rodzaj karty może zostać zastosowany w urządzeniu?

Dla której wartości z wymienionych rezystancji, zastosowanie układu poprawnie mierzonego prądu zapewnia najmniejszy błąd pomiaru?
W dokumencie urządzenia elektroniki medycznej podano następujące informacje:
Interfejs obrazu DICOM • Maksymalna szybkość przesyłania wg standardu Ethernet: 100 Mb/s. • Szybkość przesyłania obrazów: 2 MB/s. Interfejs RIS/CIS zgodny z DICOM • Maksymalna szybkość przesyłania wg standardu Ethernet: 100 Mb/s. |
Na rysunku przedstawiono badanie za pomocą
Który podzespół komputerowy posiada obudowę o zamieszczonej specyfikacji?
| Specyfikacja obudowy | |
|---|---|
| Obsługiwane gniazda | LGA775 |
| TCASE | 71,4°C |
| Wymiary obudowy | 37,5 mm x 37,5 mm |
| Rozmiar płytki półprzewodnikowej | 214 mm² |
| Liczba tranzystorów płytki półprzewodnikowej | 820 milion |
| Dostępne opcje obniżonej zawartości halogenków | Patrz MDDS |
Za pomocą oscyloskopu nie można zmierzyć bezpośrednio
Wybierz narzędzie służące do zamocowania przedstawionej na rysunku końcówki kompresyjnej F na kablu koncentrycznym.





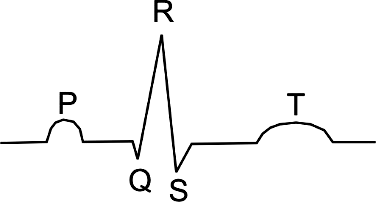
W sygnale elektrokardiograficznym za repolaryzację mięśnia komór odpowiada załamek
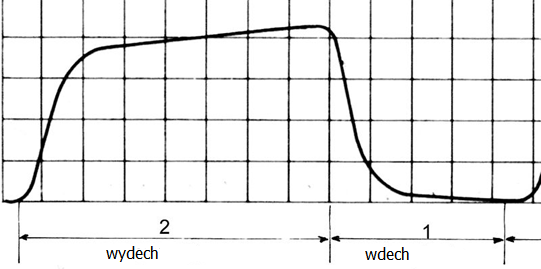
Stężenie którego gazu z wydychanego powietrza prezentuje kapnogram?
W celu rejestracji promieniowania radioizotopu nagromadzonego w narządach stosowana jest
Który przyrząd należy wybrać celem sprawdzenia poprawnej prędkości transmisji danych na łączu RS232 urządzenia elektroniki medycznej?
Która tkanka najsilniej pochłania fale ultradźwiękowe?
Membrana półprzepuszczalna jest podstawowym elementem
Urządzenie przedstawione na rysunku jest przeznaczone do

Urządzenie do rejestracji bioelektrycznych potencjałów mięśniowych to
Badanie obrazujące fizyczny rozwój płodu wykonywane jest przy użyciu
Technika diagnostyki obrazowej polegająca na badaniu struktur serca i dużych naczyń krwionośnych za pomocą ultradźwięków jest określana skrótem
Który zasilacz pozwala na tymczasowe utrzymanie zasilania akumulatorowego w razie braku zasilania sieciowego?
Który system informatyki medycznej umożliwia archiwizację obrazów?
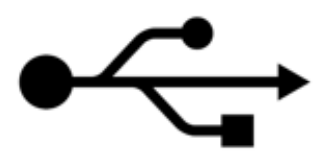
Urządzenie, które w specyfikacji technicznej posiada zapis: „Urządzenie współpracuje z komputerem klasy PC poprzez złącze USB”, należy podłączyć do złącza oznaczonego piktogramem


Fale mózgowe alfa, beta, gamma, delta i theta są rejestrowane w
Który aparat, za pomocą poleceń głosowych i wizualnych, prowadzi ratownika przez procedurę bezpiecznej defibrylacji w zatrzymaniu krążenia?
W dokumentacji testera aparatury medycznej podano następujące informacje:
|
Zapis w dokumentacji kardiotokografu „prezentacja sygnału FHR” dotyczy
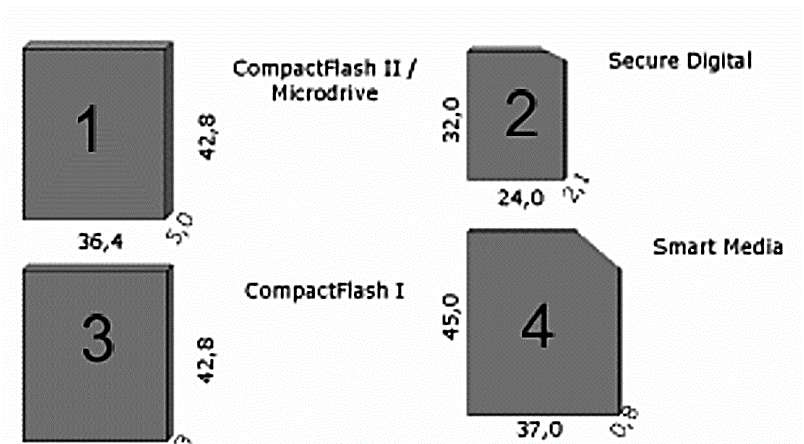
W aparacie holterowskim sygnał jest archiwizowany na karcie SD. Który rysunek przedstawia wymieniony nośnik pamięci?
Który rodzaj promieniowania jonizującego jest całkowicie pochłaniany przez naskórek, nie docierając do głębszych warstw tkanek?
W instrukcji systemu do skanowania dokumentacji medycznej zapisano, że umożliwia wykorzystanie systemu OCR, który służy do
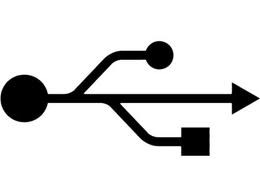
Moduł EKG do badań wysiłkowych został wyposażony w interfejs Bluetooth w celu przesyłania wyników badań. Aby połączyć moduł z stanowiskiem komputerowym, należy wybrać interfejs oznaczony symbolem



Przedstawiony na rysunku kolimator stanowi część

Promieniowanie IR jest wykorzystywane w
Zestaw przedstawiony na rysunku przeznaczony jest do przeprowadzania testu aparatu

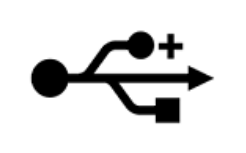
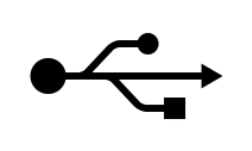
Na którym rysunku przedstawiony jest interfejs zapewniający najwyższą prędkość transferu urządzeń elektroniki medycznej?
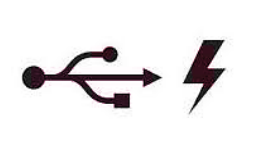

Do kruszenia kamieni w pęcherzu moczowym stosowane są fale