Pytanie 1
W metodzie RM (rezonansu magnetycznego) po umieszczeniu pacjenta w silnym, stałym polu magnetycznym dochodzi do oddziaływania
Wynik: 20/40 punktów (50,0%)
Wymagane minimum: 20 punktów (50%)
W metodzie RM (rezonansu magnetycznego) po umieszczeniu pacjenta w silnym, stałym polu magnetycznym dochodzi do oddziaływania
SPECT to
Która sekwencja obrazowania MR wykorzystuje impulsy RF o częstotliwości rezonansowej tłuszczu do tłumienia sygnału pochodzącego z tkanki tłuszczowej?
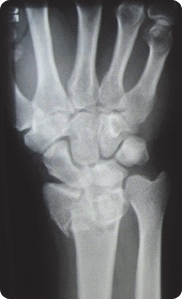
Na radiogramie uwidoczniono złamanie nasady
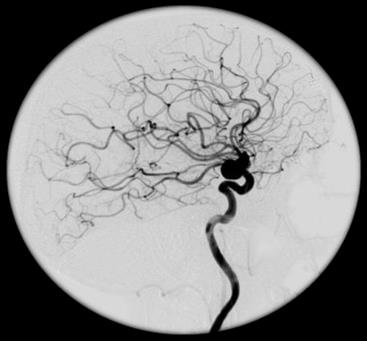
W przedstawionym na ilustracji obrazie badania angiograficznego uwidoczniono
Planowany obszar napromieniania PTV obejmuje
W zapisie EKG linia izoelektryczna obrazuje
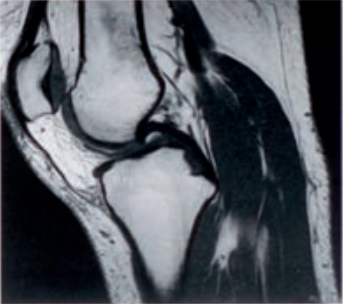
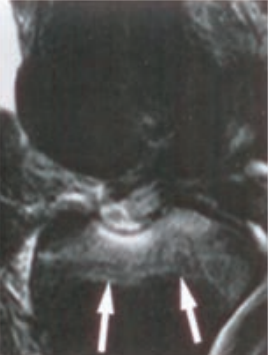
Którą metodę badania zastosowano w obrazowaniu stawu kolanowego?
W celu wyeliminowania zakłóceń obrazu MR przez sygnały pochodzące z tkanki tłuszczowej, stosuje się
W zapisie EKG zespół QRS odzwierciedla
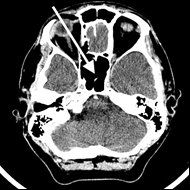
Na radiogramie TK głowy strzałką wskazano
W badaniu audiometrycznym do oceny przewodnictwa kostnego wybranego ucha słuchawkę kostną należy przyłożyć do
Która przyczyna spowodowała powstanie artefaktu widocznego na zamieszczonym obrazie MR?
W celu wyeliminowania zakłóceń obrazu MR przez sygnały pochodzące z tkanki tłuszczowej, stosuje się
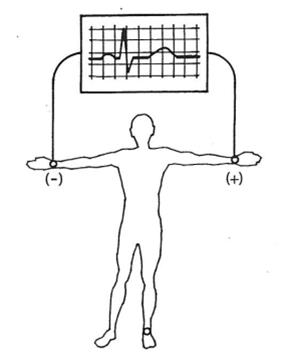
Które odprowadzenie elektrokardiograficzne przedstawiono na ilustracji?
Hałas podczas badania tomografii rezonansu magnetycznego jest efektem ubocznym pracy
Emisja fali elektromagnetycznej występuje w procesie rozpadu promieniotwórczego
Lordoza to fizjologiczna krzywizna kręgosłupa występująca
Technika stereotaktyczna polega na napromienianiu nowotworu
Folia wzmacniająca umieszczona w kasecie rentgenowskiej emituje pod wpływem promieniowania X światło
Jaki kolor ma warstwa korowa kości w badaniu MR na obrazie T1- zależnym?
Glukoza podawana pacjentowi w badaniu PET jest znakowana radioaktywnym
Który radiofarmaceutyk może zostać podany pacjentowi w scyntygrafii perfuzyjnej mózgu?
Za wyrównanie ciśnienia między uchem środkowym a otoczeniem odpowiada
W audiometrii badanie polegające na maskowaniu (zagłuszaniu) tonów szumem białym to próba
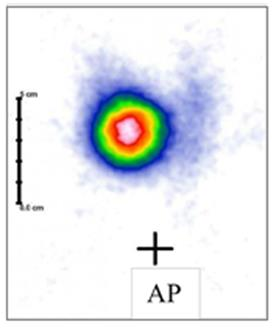
„Ognisko zimne” w obrazie scyntygraficznym określa się jako
Zgodnie ze standardami do wykonania zdjęcia bocznego czaszki, należy zastosować kasetę o wymiarze
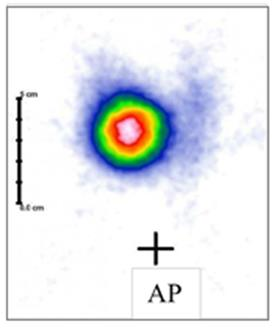
Na scyntygramie tarczycy uwidoczniono guzek
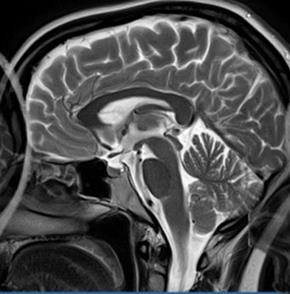
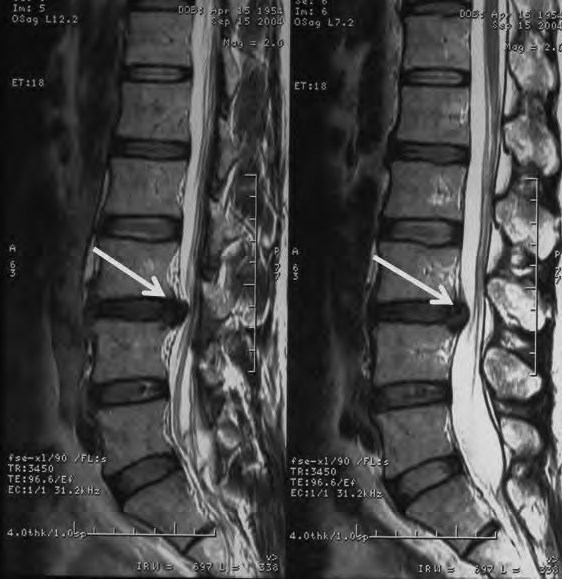
Na obrazie RM uwidoczniono odcinek kręgosłupa
Odprowadzenie II rejestruje różnicę potencjałów między
Podczas wykonywania zdjęcia rentgenowskiego klatki piersiowej w celu ochrony radiologicznej pacjenta należy zastosować
Obraz stawu kolanowego otrzymano metodą
Którym skrótem w badaniu spirometrycznym oznaczana jest pojemność życiowa płuc?
Celiakografia jest badaniem kontrastowym
Jaka jest standardowa odległość OF do wykonania rentgenowskich zdjęć kości i stawów kończyny górnej?
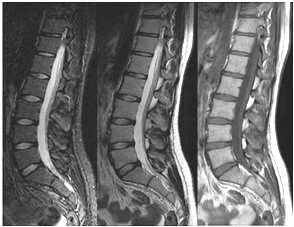
Które kolejne sekwencje badania kręgosłupa lędźwiowego uwidoczniono na przedstawionych obrazach?
W celu unieruchomienia okolicy badanej podczas wykonywania zdjęcia nadgarstka u osoby dorosłej należy zastosować
W technice napromieniania SSD mierzona jest odległość źródła promieniowania
W pracowni radioterapii wyświetlenie na ekranie monitora aparatu komunikatu „ROTATION” oznacza prowadzoną terapię
Na scyntygramie tarczycy został uwidoczniony guzek