Pytanie 1
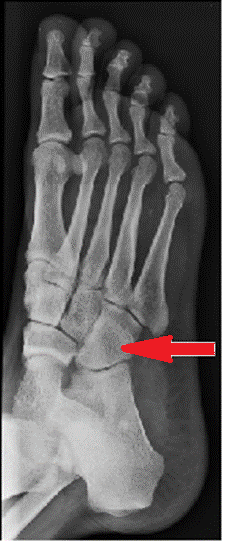
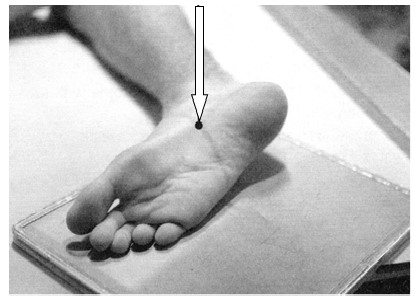
Na radiogramie stopy strzałką wskazano kość
Wynik: 38/40 punktów (95,0%)
Wymagane minimum: 20 punktów (50%)
Na radiogramie stopy strzałką wskazano kość

Przedstawiony zapis elektrokardiograficzny może wskazywać na
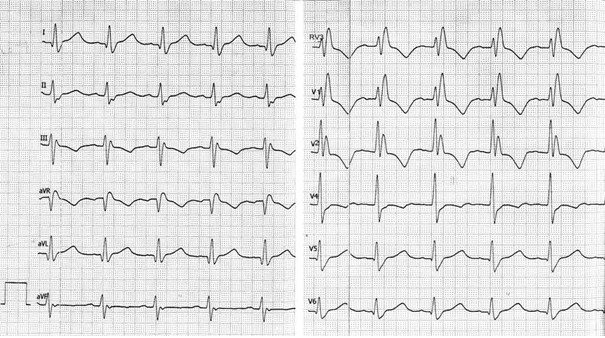
Odprowadzenie II rejestruje różnicę potencjałów między
Który zestaw zdjęć narządów klatki piersiowej należy wykonać u pacjenta z podejrzeniem lewostronnego zapalenia płuc?
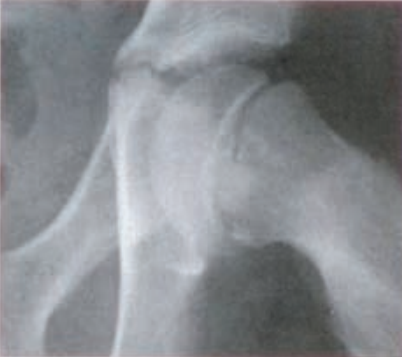
Na rentgenogramie przedstawione jest złamanie Saltera-Harrisa typu
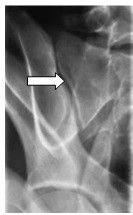
Którą strukturę anatomiczną zaznaczono strzałką na rentgenogramie?
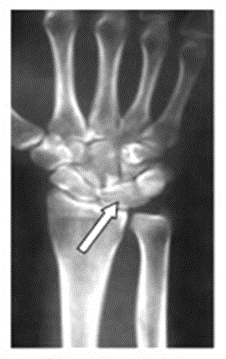
Na zamieszczonym obrazie radiologicznym nadgarstka strzałką wskazano kość
Podstawowym elementem diagnostycznym aparatury izotopowej wykorzystującej emisyjne metody pomiaru jest
Zgodnie z obowiązującymi przepisami powierzchnia gabinetu rentgenowskiego, w którym jest zainstalowany zestaw rentgenowski do badań naczyniowych, powinna wynosić
Testy specjalistyczne aparatów rentgenowskich do zdjęć wewnątrzustnych są przeprowadzane
W zapisie EKG prawidłowego rytmu zatokowego wszystkie załamki P są
Do pomiaru dawek indywidualnych u osób narażonych zawodowo na promieniowanie rentgenowskie są stosowane
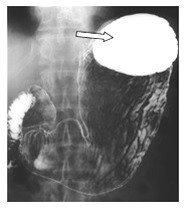
Który element żołądka zaznaczono strzałką na zdjęciu rentgenowskim?
Którą ochronę radiologiczną należy zastosować podczas wykonywania zdjęcia rentgenowskiego przeglądowego klatki piersiowej u pacjentki w okresie rozrodczym?
Który program wtórnej rekonstrukcji obrazów TK pozwala na odwzorowanie wnętrza jelita grubego, tchawicy i oskrzeli?
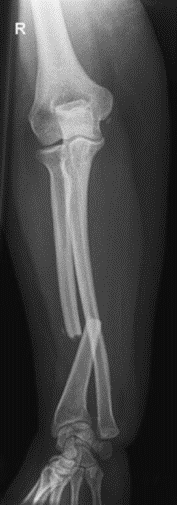
Na radiogramie uwidoczniono złamanie
Gdzie znajduje się węzeł zatokowo-przedsionkowy wywołujący rytmiczne skurcze mięśnia serca?
Która właściwość promieniowania X pozwala na skierowanie promienia centralnego na wybrany punkt topograficzny podczas wykonywania badania radiologicznego?
W technice napromieniania SSD mierzona jest odległość źródła promieniowania
Po zakończeniu badania angiograficznego należy zapisać w dokumentacji medycznej pacjenta:
Który radioizotop jest emiterem promieniowania alfa?
Który załamek odzwierciedla szybką repolaryzację komór w zapisie EKG?
Co określa M₀ w systemie klasyfikacji nowotworów TNM?
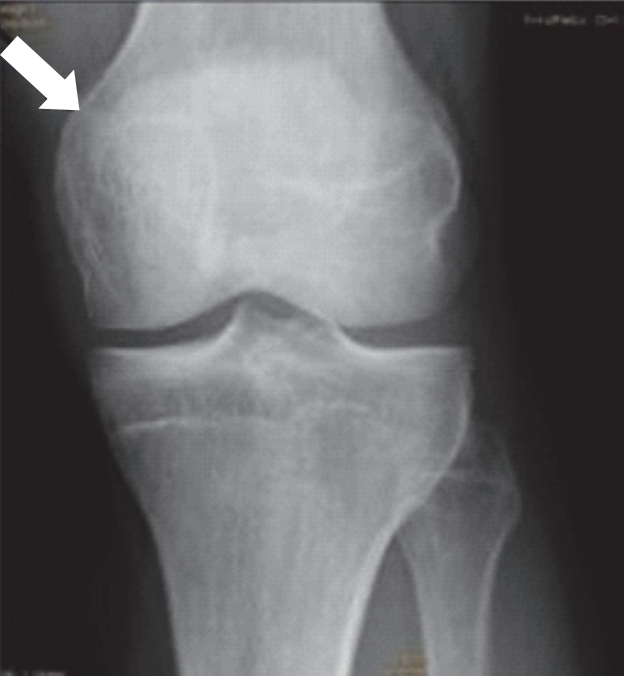
Którą strukturę anatomiczną zaznaczono na radiogramie stawu kolanowego?
Jak określa się rekonstrukcję obrazów TK, której wynikiem są obrazy dwuwymiarowe tworzone w dowolnej płaszczyźnie przez wtórną obróbkę zestawionych ze sobą wielu przekrojów poprzecznych?
Bezwzględnym przeciwwskazaniem do badania spirometrycznego jest
Osłony na gonady dla osób dorosłych powinny posiadać równoważnik osłabienia promieniowania nie mniejszy niż
Fistulografia to badanie kontrastowe
Na ilustracji przedstawiono ułożenie pacjenta do wykonania zdjęcia rentgenowskiego
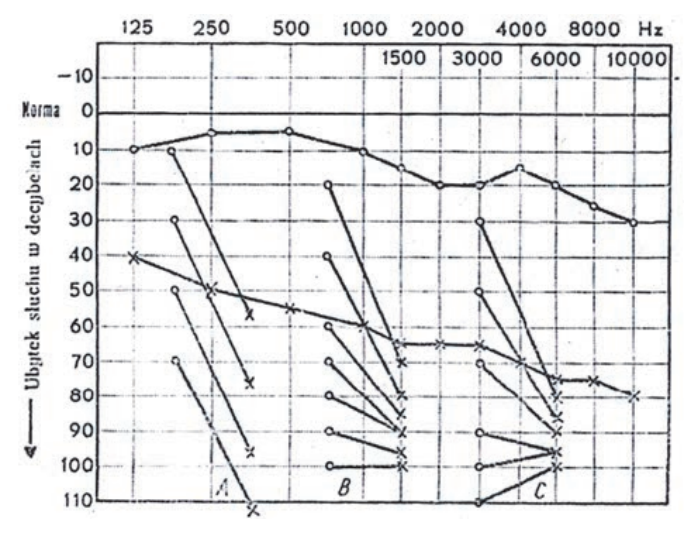
Audiogram przedstawia próbę
Do czego służy do symulator rentgenowski wykorzystywany w procesie radioterapii?
W zapisie EKG zespół QRS odzwierciedla
Rozpoczęcie badania TK nerek po 20-30 sekundach od początku podania środka kontrastowego umożliwia diagnostykę
W których projekcjach wykonuje się standardowe badanie mammograficzne?
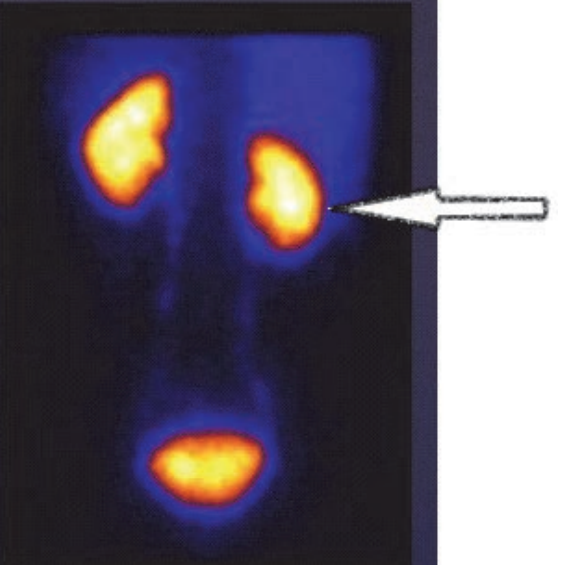
Na scyntygramie strzałką oznaczono
Dawka graniczna wyrażona jako dawka skuteczna (efektywna), dla osób zawodowo narażonych na działanie promieniowania jonizującego wynosi w ciągu roku kalendarzowego
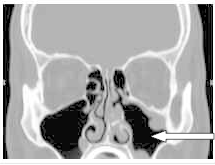
Na obrazie TK zaznaczono zatokę
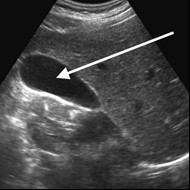
Na obrazie ultrasonograficznym jamy brzusznej strzałką wskazano
Który radiofarmaceutyk należy podać pacjentowi w scyntygrafii perfuzyjnej mózgu?
W badaniu EEG w systemie „10-20” elektrody w okolicy skroniowej oznaczone są literą