Pytanie 1
Który program wtórnej rekonstrukcji obrazów TK pozwala na odwzorowanie wnętrza jelita grubego, tchawicy i oskrzeli?
Wynik: 22/40 punktów (55,0%)
Wymagane minimum: 20 punktów (50%)
Który program wtórnej rekonstrukcji obrazów TK pozwala na odwzorowanie wnętrza jelita grubego, tchawicy i oskrzeli?
Który obszar napromieniania w radioterapii oznacza się skrótem PTV?
Diagnozowanie metodą PET oparte jest na zjawisku
W jakich jednostkach mierzy się natężenie dźwięku?
Który radioizotop jest stosowany w diagnostyce i terapii raka tarczycy?
W obrazowaniu metodą rezonansu magnetycznego T1 oznacza czas
Zamieszczone na ilustracji obrazy dotyczą badania
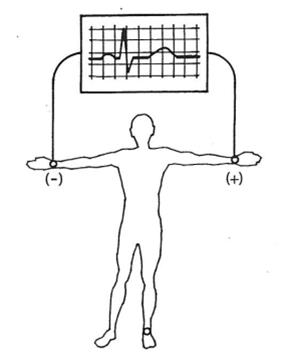
Które odprowadzenie elektrokardiograficzne przedstawiono na ilustracji?
W badaniu PET stosuje się tylko radioizotopy emitujące
Które środki kontrastujące wykorzystywane są w diagnostyce rezonansem magnetycznym?
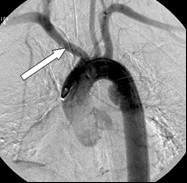
Na obrazie cyfrowej angiografii subtrakcyjnej strzałką zaznaczono
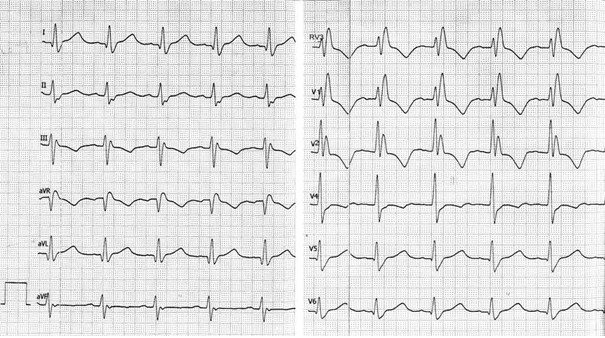
Przedstawiony zapis elektrokardiograficzny może wskazywać na
Który detektor w radiografii wymaga laserowego czytnika obrazu?
Który załamek odzwierciedla repolaryzację komór w zapisie EKG?
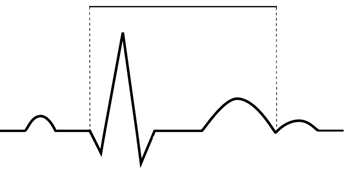
Na wykresie EKG zaznaczono
Źródłem promieniowania protonowego stosowanego w radioterapii jest
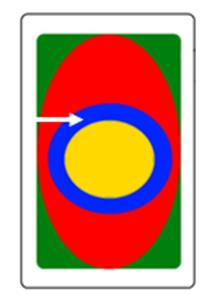
Który obszar napromieniania wskazano na ilustracji strzałką?
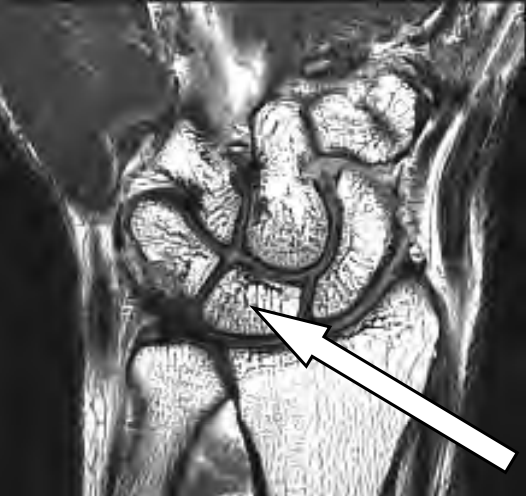
Na obrazie RM nadgarstka lewego strzałką oznaczono kość
Powierzchnia gabinetu rentgenowskiego, w którym zainstalowany jest aparat rentgenowski wyposażony w oddzielną lampę, nie może być mniejsza niż
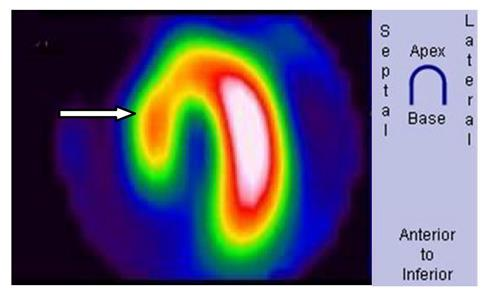
Na obrazie scyntygrafii perfuzyjnej serca strzałką wskazano ścianę
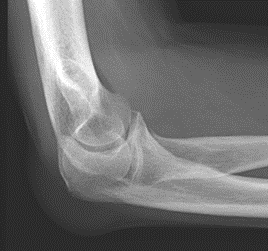
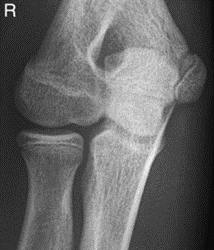
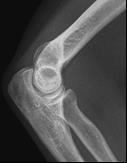
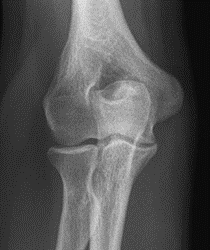
Które zdjęcie RTG stawu łokciowego zostało wykonane w projekcji skośnej w rotacji zewnętrznej?
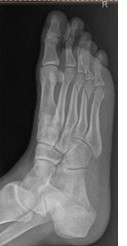
Na rentgenogramie stopy uwidocznione jest złamanie
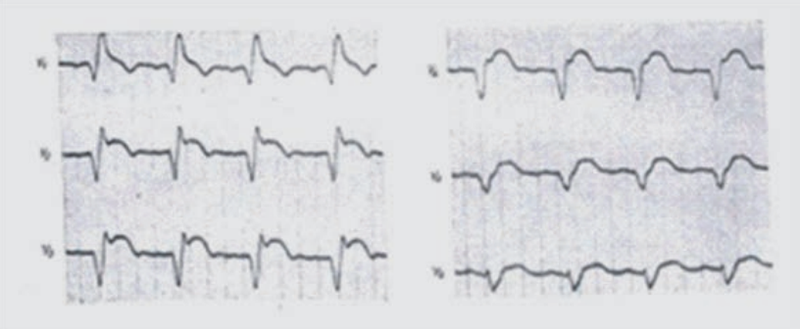
Na elektrokardiogramie zarejestrowano
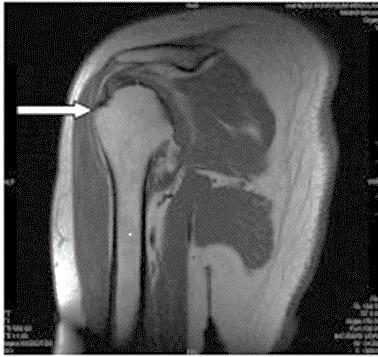
Którą strukturę anatomiczną oznaczono na zamieszczonym obrazie rezonansu magnetycznego?
Zamieszczone obrazy związane są z badaniem
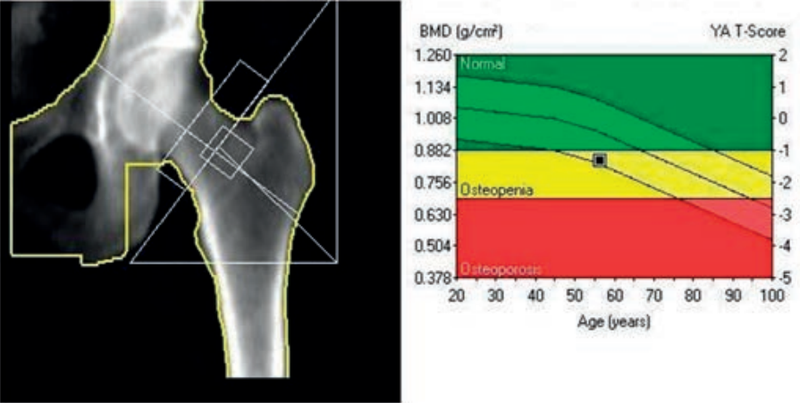
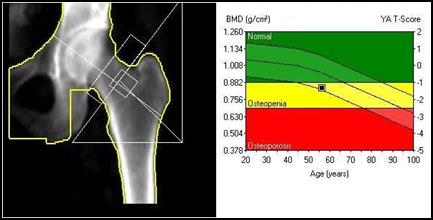
Miejscem wykonania pomiaru densytometrycznego z kości przedramienia jest
Która przyczyna spowodowała powstanie artefaktu widocznego na zamieszczonym obrazie MR?
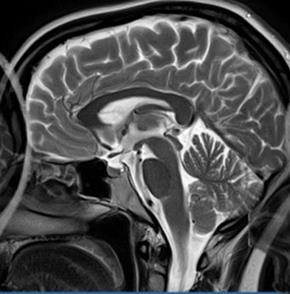
Zadaniem technika elektroradiologii w pracowni badań naczyniowych jest
Zamieszczony obraz został wykonany metodą
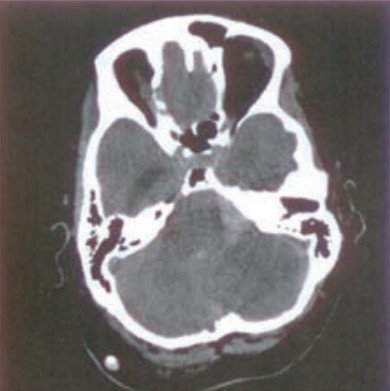
Przy ułożeniu do zdjęcia kręgów szyjnych CIII-CVII w projekcji przednio-tylnej lampa może być odchylona o kąt
Zgodnie ze standardami do wykonania zdjęcia bocznego czaszki, należy zastosować kasetę o wymiarze
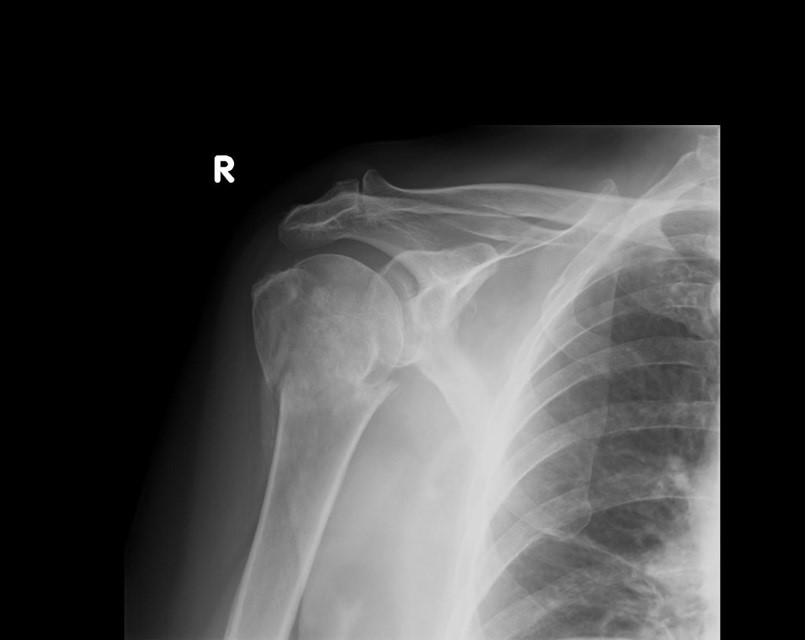
Na radiogramie uwidoczniono złamanie
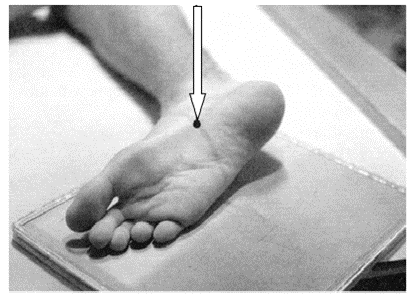
Do zdjęcia lewobocznego kręgosłupa lędźwiowo-krzyżowego pacjenta należy ułożyć na boku
Na zamieszczonej ilustracji przedstawiono ułożenie pacjenta do wykonania zdjęcia rentgenowskiego
Na którym obrazie zarejestrowano badanie scyntygraficzne?
Który załamek w zapisie EKG odpowiada zjawisku depolaryzacji przedsionków mięśnia sercowego?
Podczas teleradioterapii piersi lewej narządem krytycznym jest
W badaniu PET stosuje się tylko radioizotopy emitujące
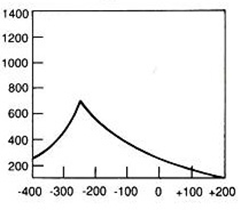
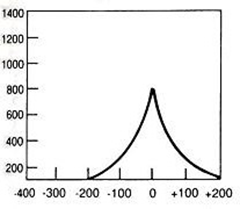
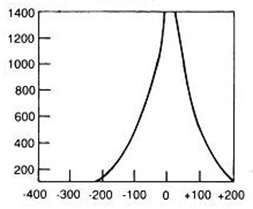
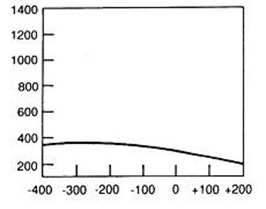
Który wynik badania tympanometrycznego potwierdza, że słuch badanego pacjenta jest w granicach normy?
Hiperfrakcjonowanie dawki w radioterapii oznacza napromieniowywanie pacjenta