Pytanie 1
Badanie cewki moczowej polegające na wstecznym wprowadzeniu środka kontrastowego to
Wynik: 31/40 punktów (77,5%)
Wymagane minimum: 20 punktów (50%)
Badanie cewki moczowej polegające na wstecznym wprowadzeniu środka kontrastowego to
W celu oceny wieku kostnego u dziecka praworęcznego, wykonuje się pojedyncze zdjęcie w projekcji
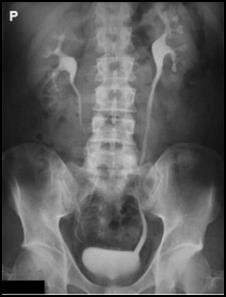
Zamieszczony rentgenogram został zarejestrowany podczas wykonania
W celu maksymalnego ograniczenia dawki promieniowania badanie rentgenowskie u dzieci należy wykonać
Który radioizotop jest stosowany w scyntygrafii perfuzyjnej mózgu?
Na elektrokardiogramie zarejestrowano
Pomiaru impedancji akustycznej ucha środkowego dokonuje się podczas badania
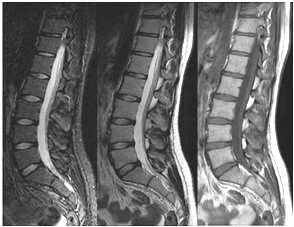
Które kolejne sekwencje badania kręgosłupa lędźwiowego uwidoczniono na przedstawionych obrazach?
W standardowym badaniu EEG elektrody P3, P4 i Pz umieszcza się na skórze głowy pacjenta nad płatami
Po zakończeniu badania angiograficznego należy zapisać w dokumentacji medycznej pacjenta:
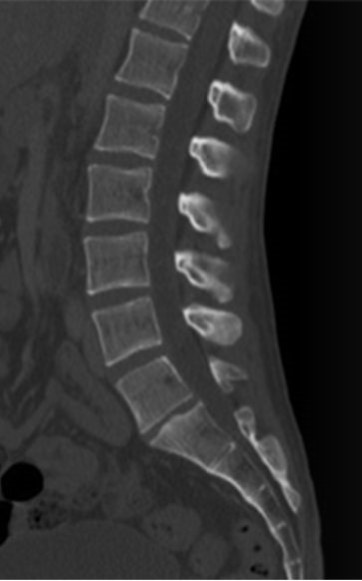
Którą metodą zostało wykonane badanie kręgosłupa zobrazowane na zdjęciu?
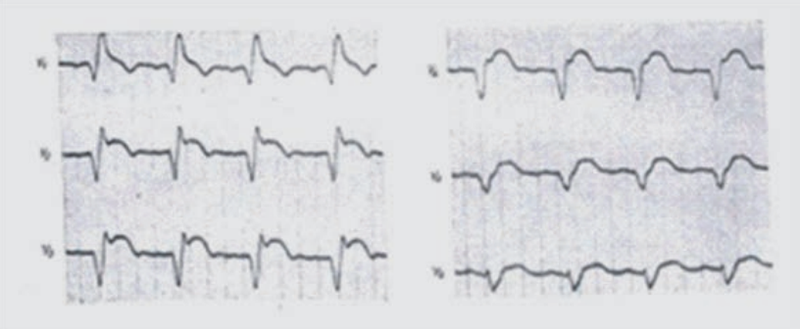
Który załamek odzwierciedla szybką repolaryzację komór w zapisie EKG?
Kiedy w procesie terapii wykonuje się badanie CBCT (cone beam computed tomography)?
W zapisie EKG załamki P dodatnie w odprowadzeniu I i II, a ujemne w aVR oraz częstotliwość rytmu mniejsza niż 60/min wskazują na
Hałas podczas badania tomografii rezonansu magnetycznego jest efektem ubocznym pracy
Parametrem krwi, który powinien zostać oznaczony u pacjenta przed wykonaniem badania MR z kontrastem, jest
Zdjęcie rentgenowskie nadgarstka w przywiedzeniu dołokciowym jest wykonywane w celu uwidocznienia kości
W medycznym przyspieszaczu liniowym jest generowana wiązka fotonów o energii w zakresie
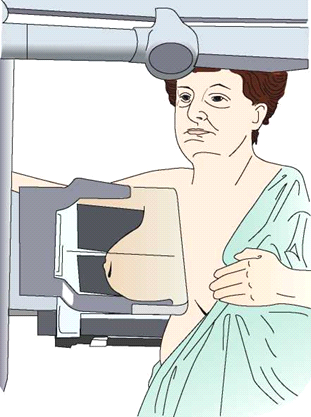
Ilustracja przedstawia pozycjonowanie pacjentki do badania mammograficznego w projekcji
W leczeniu izotopowym tarczycy podaje się
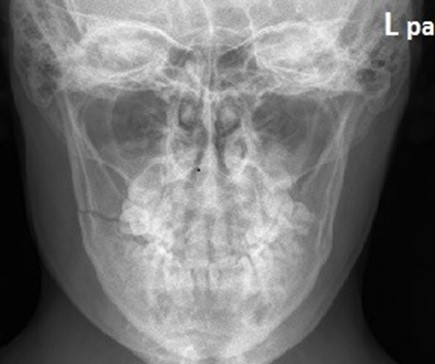
Na radiogramie żuchwy uwidoczniono złamanie w okolicy
Który obszar napromieniania w radioterapii oznacza się skrótem PTV?
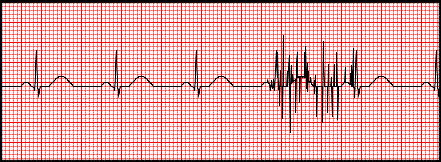
Artefakty zarejestrowane na elektrokardiogramie zostały wywołane przez
Promieniowanie rentgenowskie jest
Koronarografia jest radiologicznym zabiegiem diagnostycznym pozwalającym ocenić drożność
Parametr SNR w obrazowaniu MR oznacza
Gdzie znajduje się węzeł zatokowo-przedsionkowy wywołujący rytmiczne skurcze mięśnia serca?
Brachyterapia polegająca na wielokrotnym wsuwaniu i wysuwaniu źródła promieniowania do tego samego aplikatora nosi nazwę
W scyntygrafii dynamiczne badanie najczęściej rozpoczyna się
Które badanie, zgodnie z zakresem kompetencji, może samodzielnie wykonać technik elektroradiolog?
Promieniowanie jonizujące pośrednio to
W którym miejscu, zgodnie z zasadami wykonywania badania EKG, należy umocować żółtą elektrodę przedsercową V2?
Wskaż roczną dawkę graniczną dla osób zatrudnionych w warunkach narażenia na promieniowanie jonizujące.
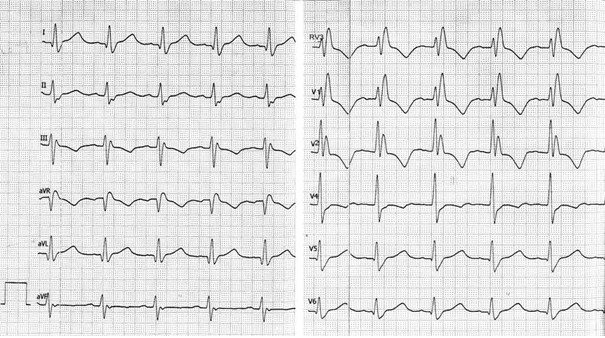
Przedstawiony zapis elektrokardiograficzny może wskazywać na
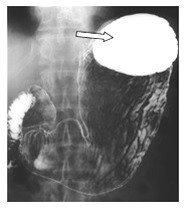
Który element żołądka zaznaczono strzałką na zdjęciu rentgenowskim?
W brachyterapii MDR stosowane są dawki promieniowania
Celiakografia jest badaniem kontrastowym
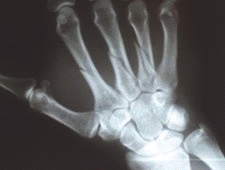
Na radiogramie uwidoczniono złamanie
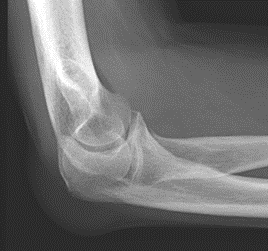
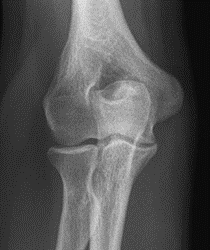
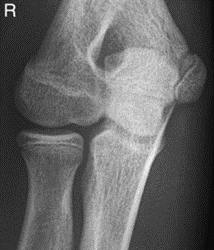
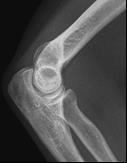
Które zdjęcie RTG stawu łokciowego zostało wykonane w projekcji skośnej w rotacji zewnętrznej?
Które czynności wykonuje technik elektroradiolog w pracowni „gorącej”?