Pytanie 1
Do zdjęcia rentgenowskiego żeber w projekcji skośnej tylnej pacjenta należy ustawić
Wynik: 30/40 punktów (75,0%)
Wymagane minimum: 20 punktów (50%)
Do zdjęcia rentgenowskiego żeber w projekcji skośnej tylnej pacjenta należy ustawić
Który parametr ekspozycji ma decydujący wpływ na kontrast obrazu rentgenowskiego?
Jakie wiązki promieniowania emituje medyczny akcelerator liniowy?
W scyntygrafii wykorzystywane są głównie radioizotopy emitujące promieniowanie
Które środki kontrastujące wykorzystywane są w diagnostyce rezonansem magnetycznym?
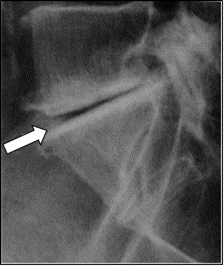
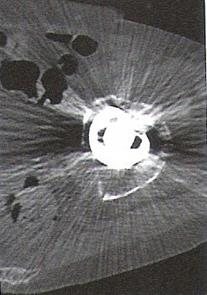
Na zamieszczonym rentgenogramie strzałką zaznaczono
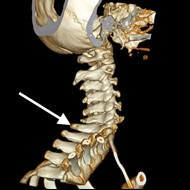
Na obrazie TK kręgosłupa strzałką wskazano wyrostek
Jak przebiega promień centralny w projekcji AP czaszki?
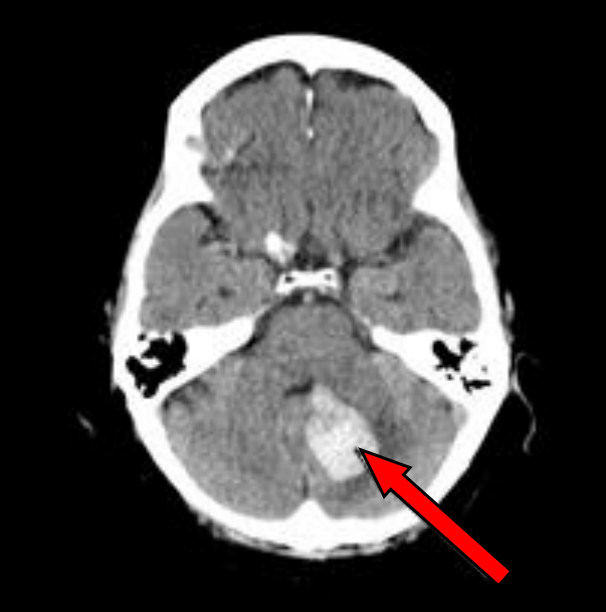
Na przekroju poprzecznym TK mózgu strzałką wskazano obszar
Dobierz dla standardowego pacjenta projekcję, pozycję i sposób ułożenia kasety o wymiarach 30 cm x 40 cm do zdjęcia przeglądowego układu moczowego.
| Projekcja | Pozycja | Ułożenie kasety | |||
|---|---|---|---|---|---|
| 1. | AP | 3. | stojąca | 5. | poprzeczne |
| 2. | PA | 4. | leżąca | 6. | podłużne |
Lordoza to fizjologiczna krzywizna kręgosłupa występująca
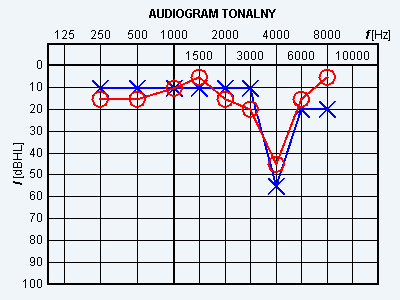
Wynik badania słuchu metodą audiometrii tonalnej wskazuje na
Zarejestrowany na obrazie TK artefakt jest spowodowany
Dobierz dla standardowego pacjenta projekcję, pozycję i sposób ułożenia kasety o wymiarach 30 cm × 40 cm do zdjęcia przeglądowego układu moczowego.
| Projekcja | Pozycja | Ułożenie kasety | |||
|---|---|---|---|---|---|
| 1. | AP | 3. | stojąca | 5. | poprzeczne |
| 2. | PA | 4. | leżąca | 6. | podłużne |
Proces chemicznego wywoływania radiogramów polega na
Która metoda diagnostyczna służy do określenia gęstości minerału kostnego w ujęciu objętościowym g/cm³?
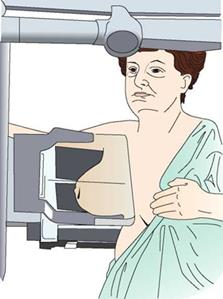
Na ilustracji przedstawiono pozycjonowanie pacjentki do badania mammograficznego w projekcji
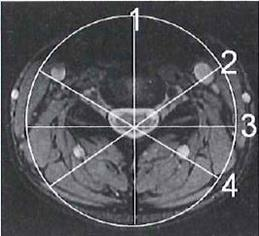
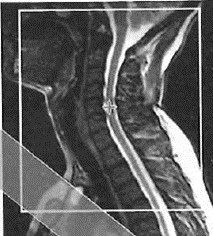
Na którym obrazie MR jest widoczne pasmo saturacji?

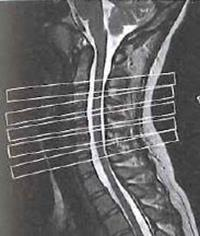
Hiperfrakcjonowanie dawki w teleradioterapii polega na napromienianiu 2 do 3 razy dziennie dawką frakcyjną
Skrótem HRCT (High Resolution Computed Tomography) określa się tomografię komputerową
Rak drobnokomórkowy i rak niedrobnokomórkowy to postacie organiczne nowotworów złośliwych
Który z nowotworów jest hormonozależny?
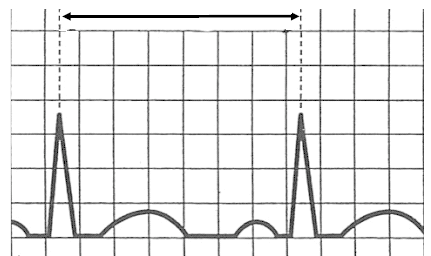
Który załamek w zapisie EKG odpowiada zjawisku depolaryzacji przedsionków mięśnia sercowego?
Które czynności wykonuje technik elektroradiolog w pracowni „gorącej”?
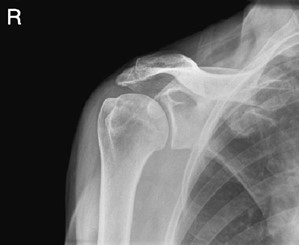
Na radiogramie uwidoczniono
Zarejestrowane na elektrokardiogramie miarowe fale f w kształcie „zębów piły” poprzedzielane prawidłowymi zespołami QRS są charakterystyczne dla
Hiperfrakcjonowanie dawki w radioterapii oznacza napromienienie pacjenta
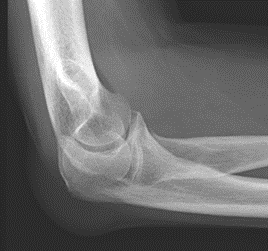
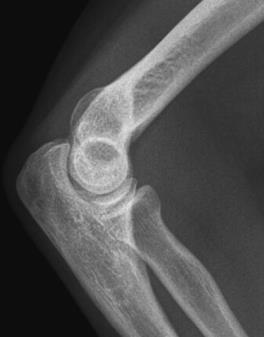
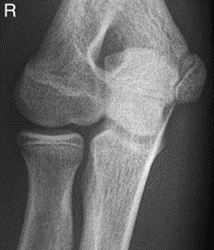
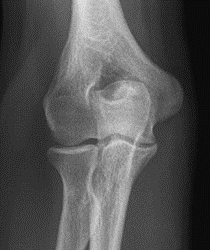
Które zdjęcie RTG stawu łokciowego zostało wykonane w projekcji skośnej w rotacji zewnętrznej?
Elementem systemu rejestracji obrazu, w którym fotony promieniowania X są bezpośrednio konwertowane na sygnał elektryczny, jest
Po zakończeniu badania angiograficznego należy zapisać w dokumentacji medycznej pacjenta:
Na schemacie oznaczono
Podczas teleradioterapii piersi lewej narządem krytycznym jest
W diagnostyce metodą rezonansu magnetycznego biorą udział
Kto jest odpowiedzialny za wykonywanie testów podstawowych kontroli jakości gammakamery w Zakładzie Medycyny Nuklearnej?
„Ognisko zimne” w obrazie scyntygraficznym określa się jako
W ułożeniu do rentgenografii AP stawu kolanowego promień główny pada
Badanie cewki moczowej polegające na wstecznym wprowadzeniu środka kontrastowego to
Jednym z kryteriów poprawnie wykonanego badania spirometrycznego jest czas trwania natężonego wydechu, który powinien wynosić u osób powyżej 10 roku życia co najmniej
Która sekwencja obrazowania MR wykorzystuje impulsy RF o częstotliwości rezonansowej tłuszczu do tłumienia sygnału pochodzącego z tkanki tłuszczowej?
Rozpraszanie promieniowania X, w wyniku którego następuje zwiększenie długości fali promieniowania, to zjawisko