Pytanie 1
W jaki sposób asystent powinien poinstruować podopieczną z niepełnosprawnością, planującą skorzystanie z toalety przy użyciu balkonika, aby usiadła na krześle?
Wynik: 21/40 punktów (52,5%)
Wymagane minimum: 20 punktów (50%)
W jaki sposób asystent powinien poinstruować podopieczną z niepełnosprawnością, planującą skorzystanie z toalety przy użyciu balkonika, aby usiadła na krześle?
Czym uzupełnia się mydło w pielęgnacji skóry w okolicy stomii?
Osoba niewidoma planuje samodzielny spacer. Jakie jest najważniejsze działanie asystenta w tej sytuacji?
Co należy zrobić, gdy dorosły poszkodowany jest nieprzytomny i nie oddycha?
30-letni podopieczny z niepełnosprawnością intelektualną swoim zachowaniem chce, aby asystent zaakceptował jego wybory związane z organizacją czasu wolnego. Jaką potrzebę podopieczny wyraża w tej sytuacji?
Jaka powinna być pierwsza czynność asystenta przy tworzeniu indywidualnego planu współpracy z osobą z niepełnosprawnością?
Kiedy osoba, która nie ma prawa do emerytury, ma możliwość otrzymania zasiłku pielęgnacyjnego?
68-letni pan Krzysztof korzysta z wózka inwalidzkiego. Jak można zwiększyć jego aktywność poprzez udział w zajęciach terapeutycznych?
Jakiego rodzaju problemy z układem pokarmowym mogą szczególnie dotyczyć osoby długotrwale leżącej w łóżku?
Co powinien zrobić asystent, gdy osoba pod jego opieką ma krwotok z nosa?
Rodzice 12-letniego chłopca z lekką niepełnosprawnością intelektualną oraz porażeniem mózgowym nie akceptują go, nieustannie krytykują, wyolbrzymiają jego błędy, co prowadzi do jego złości i buntu. Co to mówi o postawie rodziców?
15-letni chłopiec z ciężkim upośledzeniem psychicznym mieszka z rodzicami uzależnionymi od alkoholu. Dom jest dobrze wyposażony, lecz panuje w nim bałagan, gdyż rodzice nie dbają o porządek ani o syna. Chłopak nie uczestniczy w żadnej rehabilitacji, nie ma przyjaciół, ani nie korzysta z pomocy specjalistów, większość czasu spędza samotnie w pokoju, oglądając telewizję. Na podstawie tych danych można ocenić, że w rodzinie osoby niepełnosprawnej jest problem
Podopieczna, która niedawno przeżyła wypadek drogowy, obawia się wychodzenia z domu w pojedynkę, a nawet w obecności asystenta czuje niepokój przy przekraczaniu ulicy. Co może oznaczać takie zachowanie?
65-letnia osoba z chorobą Parkinsona, będąca w dobrej kondycji fizycznej, lecz potrzebująca wsparcia przy precyzyjnych codziennych zadaniach, powinna mieć zaproponowane przez asystenta zajęcia rekreacyjne w jakim miejscu?
Jaki jest właściwy czas na mycie protezy zębowej podopiecznego przez asystenta podczas wykonywania zabiegów higienicznych?
Jaką metodę terapii zaleca się dla dzieci i młodzieży z problemami w zachowaniu?
Jakie zaburzenie psychiczne najczęściej występuje u pacjenta z rozpoznanym stwardnieniem rozsianym?
Asystent współpracuje z młodą kobietą z niepełnosprawnością, która czerpie radość z muzyki i tańca. Jaką formę terapii powinien wybrać dla podopiecznej?
Podczas nauki chodzenia z osobą z niedowładem jednostronnym, gdzie powinna stanąć osoba wspierająca?
Która ustawa pozwala na przymusowe przyjęcie osoby z problemami psychicznymi do szpitala psychiatrycznego bez jej zgody i na zastosowanie wobec niej przymusu bezpośredniego?
Pacjent z nadciśnieniem tętniczym zgłosił się do asystenta, narzekając na nagłą utratę siły w jednym boku ciała oraz zaburzenia czucia. Asystent zauważył również opadanie kącika ust i trudności w mówieniu. Jakie schorzenie mogą sugerować te objawy?
Podopieczna zmaga się z reumatoidalnym zapaleniem stawów. Jakie objawy są typowe dla tej choroby?
59-letnia pani Joanna posiada orzeczenie o lekkim stopniu niepełnosprawności. W jakim wieku będzie mogła ubiegać się o zasiłek pielęgnacyjny?
Które dokumenty musi posiadać asystent osoby z niepełnosprawnością, aby zorganizować dla niej badania diagnostyczne w szpitalu?
W jaki sposób asystent powinien oklepywać plecy pacjenta leżącego w łóżku, wykonując zabieg na klatce piersiowej?
Dziewczynka w wieku 8 lat z lekkim stopniem niepełnosprawności intelektualnej uczęszcza do publicznej szkoły. Jest izolowana od swoich rówieśników. Jaka forma społecznej integracji będzie dla niej najkorzystniejsza?
Pan Jacek jest wspierany przez asystenta, a do poruszania się używa balkonika. Mieszka na trzecim piętrze w budynku bez windy i odczuwa brak kontaktów towarzyskich. Co jest główną przyczyną tej sytuacji?
Osoba z umiarkowaną niepełnosprawnością intelektualną cieszy się z zajęć artystycznych, spacerów i zabaw przy plaży. Jakie formy aktywności w czasie wolnym powinien dla niej zorganizować asystent?
Zespół ds. orzekania o niepełnosprawności powiatu ustalił, że osoba jest niepełnosprawna w umiarkowanym stopniu. Co to oznacza?
Zwiększone pragnienie, częste oddawanie moczu, spadek masy ciała, uczucie zmęczenia i senność, częste infekcje grzybicze, to typowe symptomy której choroby?
Jakie są podstawowe zasady udzielania pierwszej pomocy osobie z niepełnosprawnością ruchową?
Jakiego rodzaju trening powinien uwzględniać asystent w codziennej opiece nad osobą z chorobą Alzheimera?
Jakiego rodzaju trening powinien być priorytetem dla asystenta pracującego z osobą chorującą na Alzheimera?
Osoba z niepełnosprawnością rozpoczęła uczestnictwo w zajęciach w centrum wsparcia. Odczuwając zagubienie, nie podejmuje rozmów z innymi uczestnikami i nie bierze udziału w aktywnościach ośrodka. Jaka potrzeba najprawdopodobniej nie została spełniona u tej osoby?
Jakie działania powinny być podjęte przez asystenta, gdy podopieczny agresywnie reaguje na sytuację stresową?
Osobie z niską samooceną, jaką potrzebę należy szczególnie uwzględnić?
Jak nazywają się ćwiczenia, które wykonuje się na unieruchomionej przez dłuższy czas kończynie pacjenta przy pomocy asystenta, aby przygotować ją do ruchu?
Jak asystent powinien rozpocząć zdejmowanie koszuli u pacjentki z prawostronnym porażeniem połowiczym?
Jaką metodę powinien wykorzystać asystent do identyfikacji potrzeb i problemów psychospołecznych podopiecznej, która jest w pełni sprawna intelektualnie?
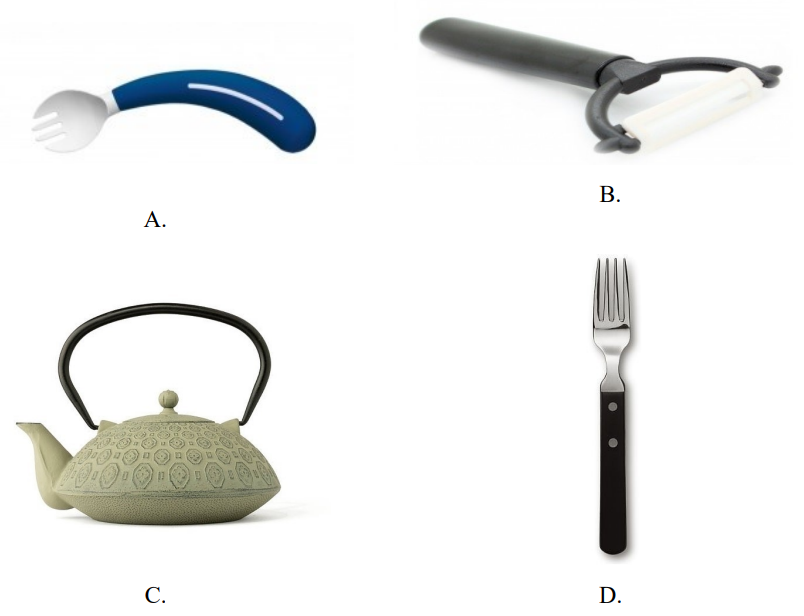
Które z przedstawionych akcesoriów kuchennych może ułatwić podopiecznej cierpiącej na zmiany zwyrodnieniowe stawów nadgarstka, samodzielne spożywanie posiłku?