Pytanie 1
Obrazy DDR są tworzone w trakcie
Wynik: 21/40 punktów (52,5%)
Wymagane minimum: 20 punktów (50%)
Obrazy DDR są tworzone w trakcie
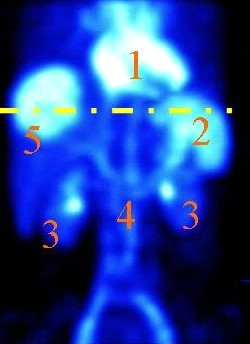
Który narząd na obrazie scyntygrafii znakowanej erytrocytami zaznaczono cyfrą 2?
Którą kasetę należy wykorzystać do wykonania rentgenogramu klatki piersiowej w projekcji bocznej u 35-letniej pacjentki o wzroście 165 cm i wadze 54 kg?
Który detektor w radiografii wymaga laserowego czytnika obrazu?
Który załamek w zapisie EKG odpowiada zjawisku depolaryzacji przedsionków mięśnia sercowego?
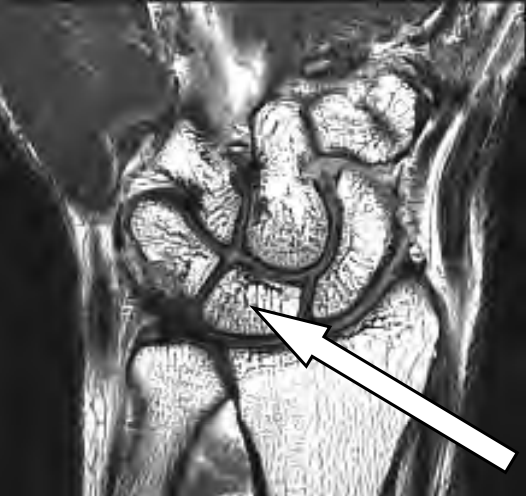
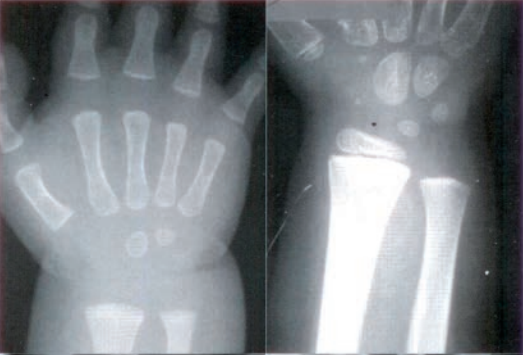
Na obrazie RM nadgarstka lewego strzałką oznaczono kość
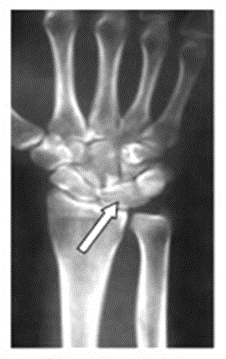
Na zamieszczonym obrazie radiologicznym nadgarstka strzałką wskazano kość
W radiologii analogowej lampy rentgenowskiej z tubusem używa się do wykonania zdjęcia
Pielografia to badanie układu
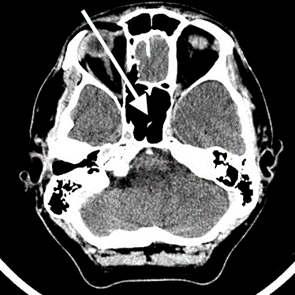
Na przedstawionym radiogramie TK głowy strzałką zaznaczono
W badaniu EEG w systemie „10-20” elektrody w okolicy skroniowej oznaczone są literą
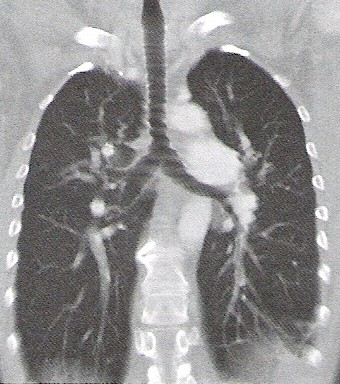
Na którym obrazie TK uwidoczniony jest artefakt spowodowany ruchami oddechowymi pacjenta?

Zestaw rentgenogramów przedstawia
Na obrazie rentgenowskim strzałką zaznaczono
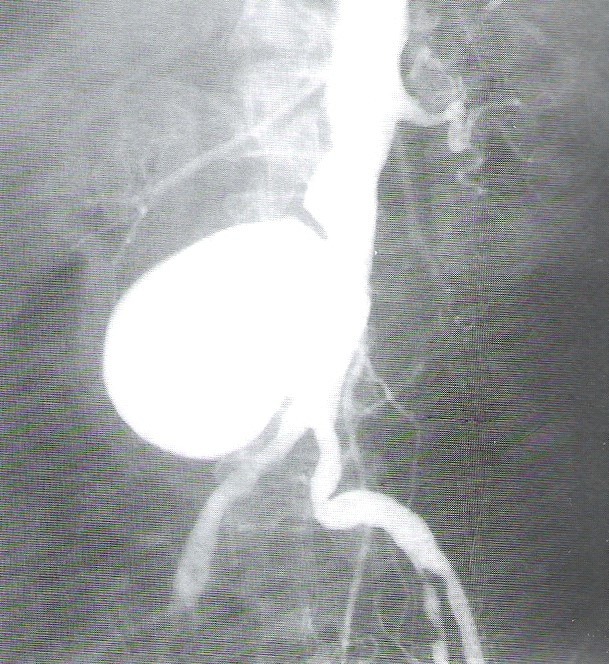
W której pozycji wykonuje się zdjęcie jamy brzusznej u pacjenta z podejrzeniem perforacji żołądka?
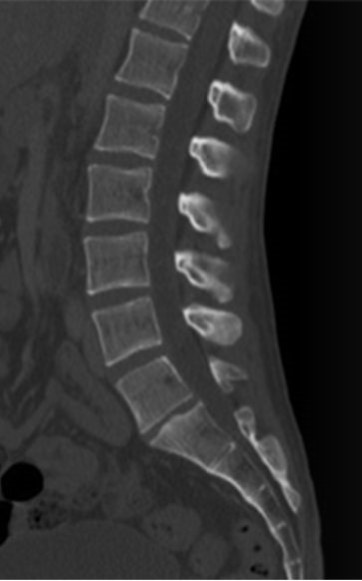
Którą metodą zostało wykonane badanie kręgosłupa zobrazowane na zdjęciu?
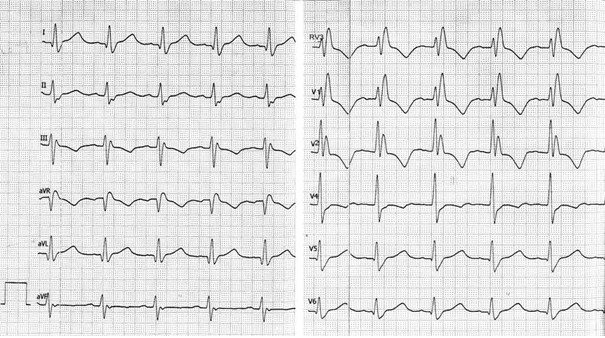
Które odprowadzenie w badaniu EKG rejestruje różnice potencjałów pomiędzy lewym a prawym przedramieniem?
Przedstawiony zapis elektrokardiograficzny może wskazywać na
Objawem późnego odczynu popromiennego po teleradioterapii jest
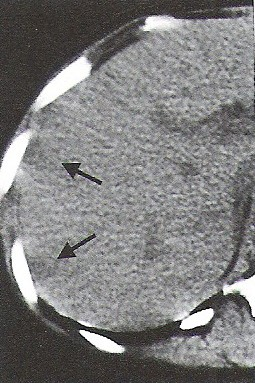
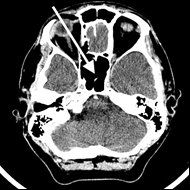
Na radiogramie TK głowy strzałką wskazano
Który materiał światłoczuły należy zastosować w rentgenodiagnostyce analogowej, by zminimalizować dawkę promieniowania jonizującego otrzymaną przez pacjenta?
Które znaczniki są wykorzystywane w scyntygrafii tarczycy?
W której projekcji należy wykonać badanie radiologiczne kręgosłupa lędźwiowego, by na otrzymanym zdjęciu wyrostki kręgów lędźwiowych układały się w charakterystyczny kształt piesków (teriera szkockiego)?
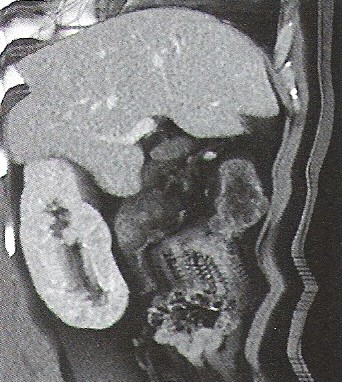
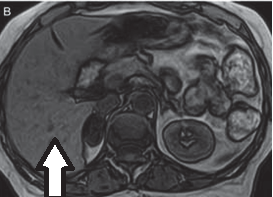
Na przekroju poprzecznym rezonansu magnetycznego strzałką oznaczono
W medycznym przyspieszaczu liniowym jest generowana wiązka fotonów o energii w zakresie
Pomiaru impedancji akustycznej ucha środkowego dokonuje się podczas badania
Którym skrótem w badaniu spirometrycznym oznaczana jest pojemność życiowa płuc?
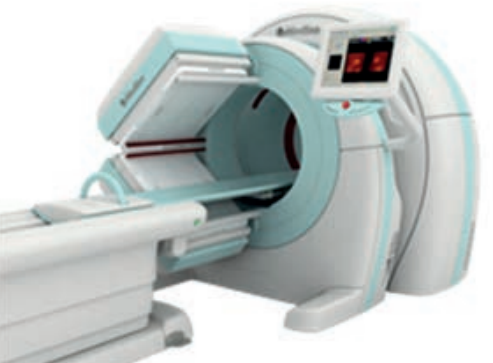
Które urządzenie zostało przedstawione na fotografii i w jakiej pracowni znajduje zastosowanie?
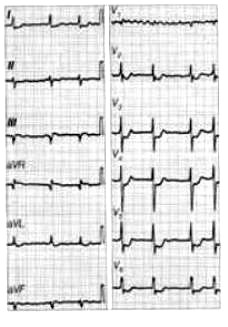
Na elektrokardiogramie uwidoczniono
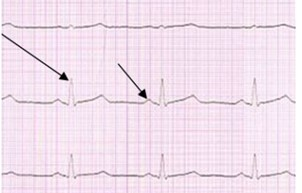
Na elektrokardiogramie strzałki wskazują załamki
Droga przewodnictwa powietrznego fali akustycznej przebiega przez
Na którym z zapisów EKG została uwidoczniona fala Pardee'go?
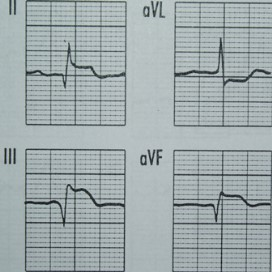
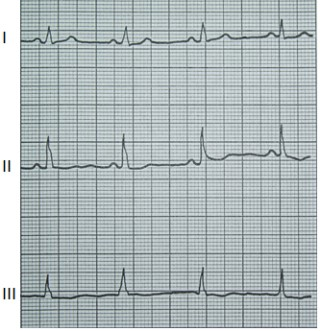
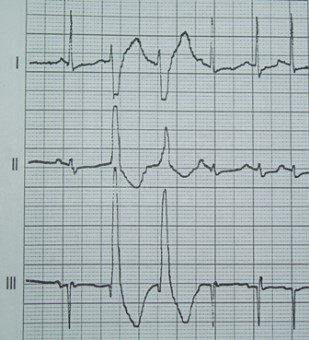
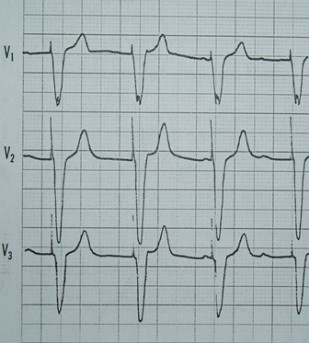
Czym charakteryzuje się późny odczyn popromienny?
Pojawienie się w zapisie EKG patologicznego załamka Q lub QS może wskazywać na
Rozpoczęcie badania TK nerek po 20-30 sekundach od początku podania środka kontrastowego umożliwia diagnostykę
Cholangiografia to badanie radiologiczne
Badanie przewodu pokarmowego metodą podwójnego kontrastu wiąże się z podaniem pacjentowi
W sekwencji echa spinowego obraz T2-zależny uzyskuje się przy czasie repetycji TR
Hiperfrakcjonowanie dawki w teleradioterapii polega na napromienianiu 2 do 3 razy dziennie dawką frakcyjną
Parametr spirometryczny czynnościowa pojemność zalegająca oznaczany jest skrótem