Pytanie 1
Na rękawie papierowo-foliowym wykorzystywanym do sterylizacji za pomocą pary wodnej?
Wynik: 25/40 punktów (62,5%)
Wymagane minimum: 20 punktów (50%)
Na rękawie papierowo-foliowym wykorzystywanym do sterylizacji za pomocą pary wodnej?
Jakie wyroby medyczne powinny być rozmontowane przed ich czyszczeniem i dezynfekcją?
Brak odpowiedzi na to pytanie.
Maski oddechowe z wolnymi przestrzeniami powinny
Zgodnie z obowiązującymi wytycznymi dotyczącymi sterylizacji, wprowadzonymi w 2017 roku, czas pomiędzy używaniem narzędzi a ich dekontaminacją nie powinien przekraczać
Zgodnie z obowiązującymi wytycznymi, etykieta umieszczona na pojemniku z narzędziami zanurzonymi w środku dezynfekcyjnym powinna zawierać
W szpitalach należy przeprowadzać proces sterylizacji dla tworzyw sztucznych, gum oraz plastików
Jaką liczbę wskaźników do kontroli mycia oraz wskaźników do monitorowania parametrów dezynfekcji termicznej należy nabyć na tydzień, skoro codziennie odbywa się 10 procesów dezynfekcji termicznej oraz 2 procesy dezynfekcji termiczno-chemicznej?
Jaki czynnik może ograniczać wnikanie pary do testowego pakietu Bowie&Dick’a?
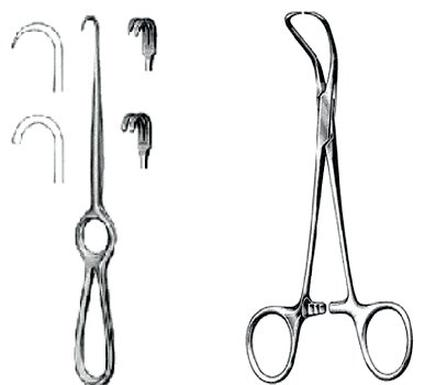
Przedstawione narzędzie to

Aby uzyskać 9 litrów roboczego roztworu o stężeniu 4%, jaką ilość składników należy zastosować?
Na ilustracjach przedstawiono
Wskaźnik chemiczny znajdujący się na opakowaniu papierowo-foliowym, po przeprowadzeniu procesu sterylizacji, potwierdza, że
W skład prawidłowego algorytmu procesu dezynfekcji wchodzi: wstępne płukanie, mycie, I płukanie w trakcie etapów, II płukanie w trakcie etapów, dezynfekcja termiczna z końcowym płukaniem oraz suszenie?
Testy zanieczyszczenia mają na celu ocenę efektywności procesu
Substancje zawierające kwas cytrynowy lub fosforowy, które dodaje się do pierwszej wody stosowanej w płukaniu po myciu alkalicznym, pełnią funkcję
Widoczne na powierzchni narzędzi osady o brązowo-czerwonym zabarwieniu są skutkiem obecności w wodzie
Czynnikiem stosowanym do sterylizacji, który wykazuje dużą zdolność przenikania przez materiały takie jak tworzywa sztuczne, guma, metal i szkło, niezależnie od ich wymiarów oraz formy, jest
Wyroby są sterylizowane w rękawach poliamidowych
W przypadku wykrycia korozji naprężeniowej narzędzi chirurgicznych należy
Kolejne etapy: usuwanie powietrza, nawilżanie wsadu, proces sterylizacji, usuwanie gazu oraz aeracja, to składniki procedury sterylizacji?
Sprzęt po procesie sterylizacji parą wodną zostaje przekazany użytkownikowi,
Narzędzie składające się z ucha, ramienia, blatu prostego lub zakrzywionego, grzbietu blatu oraz krawędzi tnących to
Jakie elementy kontrolują testy chemiczne stosowane w dezynfekcji termicznej?
Według Normy PN EN ISO 15883 dotyczącej myjni dezynfektorów, zaleca się stosowanie procesu dezynfekcji, gdy tylko jest to możliwe
Symbol na narzędziu chirurgicznym oznacza, że sprzęt przeznaczony jest do

Po połączeniu 28,5 l wody z 1 500 ml środka dezynfekującego uzyskuje się roztwór o stężeniu
Zgodnie z klasyfikacją Spauldinga, aby zdezynfekować sprzęt z grupy ryzyka, do której zaliczają się stetoskopy, wystarczy zastosować preparat oznaczony
Jakie jest zadanie testowania szczelności w autoklawie?
Gdzie w komorze myjni powinien być zainstalowany test monitorujący parametry dezynfekcji termicznej?
Do jakich celów wykorzystuje się 0,9% roztwór NaCl?
Jaką minimalną wartość A0 należy zastosować do dezynfekcji termicznej basenów w szpitalach oraz kaczek?
Ile minimalnie wskaźników chemicznych, które są przeznaczone do użycia z PCD, powinno być zaplanowanych na potrzeby przeprowadzenia 300 kontroli wsadu w 4 sterylizatorach, które mają pojemność większą niż jedna jednostka wsadu?
Czym charakteryzuje się proces dekontaminacji chemicznej?
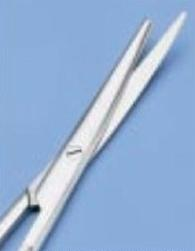
W wyniku jakiego typu korozji złamaniu uległa końcówka nożyczek przedstawionych na ilustracji?
Instrumenty modułowe powinny być konserwowane po przeprowadzeniu kontroli
Wskaźniki chemiczne stosowane w określonych metodach badawczych należą do kategorii
Jakie są właściwe wartości temperatury oraz czasu dla procesu dezynfekcji chemiczno-termicznej?
Wskaźniki biologiczne używane podczas monitorowania procesów sterylizacyjnych zawierają endospory bakterii z rodzaju
W pomieszczeniu, w którym obsługiwane są sterylizatory na tlenek etylenu, czujniki gazu powinny być umieszczone w pobliżu
Czas trwałości sterylnych narzędzi jest uzależniony od