Pytanie 1
Która spośród wymienionych czynności jest wykonywana jako pierwsza podczas pobierania odlewu ucha (wycisku)?
Wynik: 27/40 punktów (67,5%)
Wymagane minimum: 20 punktów (50%)
Która spośród wymienionych czynności jest wykonywana jako pierwsza podczas pobierania odlewu ucha (wycisku)?
Ile ścian ma jama bębenkowa?
Z czym łączy się trąbka słuchowa?
Audiometr w punkcie protezycznym powinien pozwalać na wykonanie u pacjenta audiometrii tonalnej z maskowaniem oraz
Polimetakrylan metylu, stosowany jako materiał do wykonywania wkładek usznych, należy do grupy materiałów
Maskowanie ucha niebadanego przy wyznaczaniu progu przewodnictwa powietrznego jest wymagane, jeżeli różnica w progach przewodnictwa powietrznego między uchem badanym i niebadanym
Obróbka mechaniczna w technologii szybkiego prototypowania sprowadza się do
Właściwy rodzaj aparatu słuchowego zalecanego dla dzieci do 4 roku życia to aparat typu
Co powinien robić pacjent używający aparat słuchowy, aby zmniejszyć niebezpieczeństwo wystąpienia zwarcia w układzie elektrycznym aparatu?
Dla prawidłowego przeprowadzenia testu Fowlera wymagane jest, by różnica progów słyszenia między uszami wynosiła co najmniej
Kwestionariusz wczesnych reakcji słuchowych dla dzieci i niemowląt stosowany w kontroli efektywności dopasowania aparatu słuchowego u dzieci do 4 roku życia jest określany skrótem
W aparatach słuchowych z kompresją AGC, przy zwiększaniu wzmocnienia, punkt na charakterystyce wejściowo-wyjściowej aparatu, dla którego występuje próg kompresji, przesuwa się
Atrybutem wrażenia słuchowego, za pomocą którego można uszeregować dźwięki na skali od niskich do wysokich, jest
W aparatach typu RIC słuchawka jest umieszczona bezpośrednio wewnątrz przewodu słuchowego zewnętrznego pacjenta, co pozwala
Urządzeniem elektroakustycznym służącym do diagnostyki zaburzeń organicznych narządu słuchu jest
Do subiektywnej oceny efektywności dopasowania aparatów słuchowych u dzieci w wieku 0÷5 lat jest wykorzystywany kwestionariusz
Które badanie słuchu umożliwia określenie progu i stopnia rozróżniania?
Refleks świetlny widoczny na błonie bębenkowej znajduje się w kwadrancie
Niedziałający aparat słuchowy typu RIC należy odesłać do producenta w przypadku stwierdzenia
Do punktu protetycznego zgłosił się 70 letni pacjent z obustronnym niedosłuchem, korzystający od 7 lat z aparatów słuchowych. Stwierdza, że ma kłopoty w trakcie rozmów przez telefon komórkowy. Zależy mu na prostym rozwiązaniu, które poprawi komfort jego słyszenia. Jakie nowe aparaty słuchowe powinien pacjentowi zaproponować protetyk?
Odbierając aparat słuchowy od pacjenta do przeglądu technicznego, protetyk słuchu powinien
W torze sygnałowym cyfrowego aparatu słuchowego występują kolejno:
Tympanometr jest urządzeniem pozwalającym diagnozować słuch w oparciu o analizę
Przy zastosowaniu słowa 8-bitowego w przetworniku analogowo-cyfrowym aparatu słuchowego liczba przedziałów poziomów kwantyzacji wynosi
Badaniem obiektywnym będącym odpowiednikiem próby Carharta (Tone Decay Test) jest
Czym objawia się neuropatia słuchowa?
Charakterystyka częstotliwościowa słuchawki aparatu słuchowego w całym paśmie przenoszenia ma kształt
Protezowanie słuchu typu otwartego u osób dorosłych pozwala na
Niedosłuch przewodzeniowy występuje w przypadku
Ubytek typu odbiorczego w zakresie niskich częstotliwości jest charakterystyczny w początkowym stadium
Różnica pomiędzy progiem odruchu strzemiączkowego w audiometrii impedancyjnej a progiem słyszenia w audiometrii tonalnej dla tonów niskich i średnich, mniejsza od 60 dB, może świadczyć o wystąpieniu
Która z wymienionych reguł dopasowania aparatu słuchowego oparta jest o wyniki skalowania głośności?
Procedura wykonania badania otoskopowego u osoby dorosłej wymaga, aby przed wprowadzeniem wziernika usznego do zewnętrznego przewodu słuchowego odciągnąć małżowinę uszną
Które z wymienionych cech audiogramu mowy są charakterystyczne dla niedosłuchu przewodzeniowego?
Jaki wpływ na percepcję pacjenta i wynik badania słuchu audiometrią tonalną mają maskery wąskopasmowe prezentowane ipsilateralnie w stosunku do sygnału tonalnego generowanego przez audiometr?
Krzywe progowe określone w próbie Langenbecka oddalone od siebie bardziej niż wzrasta poziom zastosowanego szumu białego świadczą o niedosłuchu
Który audiogram jest charakterystyczny dla urazu akustycznego?
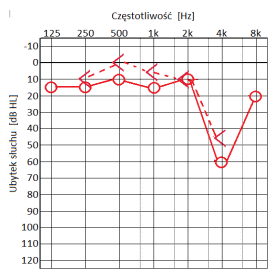
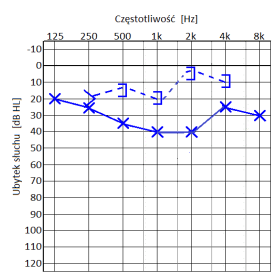
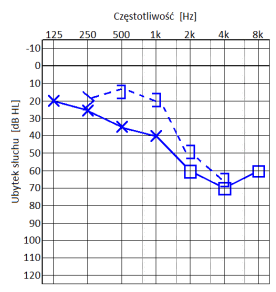
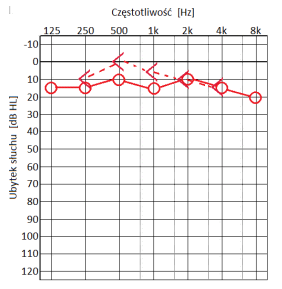
W trakcie wyznaczania progu przewodnictwa kostnego wzglęnego z maskowaniem protetyk powinien
W jaki sposób należy dbać o aparat słuchowy w przypadku nadmiernego pocenia się?
Dopasowując aparaty słuchowe pacjentowi z szumami usznymi, należy określić