Pytanie 1
Odbierając aparat słuchowy od pacjenta do przeglądu technicznego, protetyk słuchu powinien
Wynik: 24/40 punktów (60,0%)
Wymagane minimum: 20 punktów (50%)
Odbierając aparat słuchowy od pacjenta do przeglądu technicznego, protetyk słuchu powinien
W procedurze dopasowania aparatów słuchowych u dzieci protetyk ma za zadanie
W którym z wymienionych badań poddaje się ocenie interwały czasowe (I-III, III-V, I-V)?
W torze sygnałowym cyfrowego aparatu słuchowego występują kolejno:
Po wstępnej diagnozie uszkodzenia aparatu słuchowego typu BTE protetyk słuchu może samodzielnie wymienić
Metoda wstępująca i zstępująca jest wykorzystywana między innymi do
Do przeprowadzenia badania akumetrycznego szeptem niezbędne jest pomieszczenie z poziomem hałasu nieprzekraczającym 35÷45 dB w zakresie częstotliwości 0,3÷4 kHz, mające długość
Na etapie dopasowania aparatów słuchowych protetyk słuchu powinien współpracować z lekarzem w zakresie
Który materiał wykorzystuje się w technologii komputerowego wytwarzania obudów aparatów słuchowych?
Protetyk słuchu, wykonując badanie, uzyskał krzywą progową namiotową. Wynik ten może świadczyć o
W celu zwiększenia stosunku sygnału do szumu, w aparacie słuchowym stosuje się
Jeżeli wystąpił niedosłuch w zakresie wysokich częstotliwości, to w ślimaku uległy zaburzeniu odbiór i analiza tonów w części
Które rozwiązanie techniczne powinno zastosować się w dużej auli, w której często będą prowadzone zajęcia dla osób z wadami słuchu?
W pracy aparatu słuchowego stwierdzono niewielkie zakłócenia – sprzężenia. Protezyk usunął je samodzielnie, bez odsyłania aparatu do serwisu. Naprawa obejmowała tylko
Do punktu protetycznego zgłosił się 70 letni pacjent z obustronnym niedosłuchem, korzystający od 7 lat z aparatów słuchowych. Stwierdza, że ma kłopoty w trakcie rozmów przez telefon komórkowy. Zależy mu na prostym rozwiązaniu, które poprawi komfort jego słyszenia. Jakie nowe aparaty słuchowe powinien pacjentowi zaproponować protetyk?
Pacjenci, którzy są ubezpieczeni i posiadają orzeczenie o stopniu niepełnosprawności bądź grupę inwalidzką, mogą ubiegać się o dofinansowanie zakupu aparatów słuchowych z NFZ oraz
Do punktu protetycznego zgłosił się pacjent, który skarży się, że jego aparat słuchowy „piszczy”. Jaka może być przyczyna tej usterki?
Jakiej reakcji niemowlęcia na bodziec dźwiękowy należy oczekiwać w metodzie badań słuchu COR?
Które badanie słuchu przeprowadza się u małych dzieci w celu obiektywnej oceny głębokości ubytku słuchu?
Które postępowanie jest zgodne z zasadami pobierania formy z ucha?
Pierwszym etapem wykonania obudowy aparatu słuchowego w technice szybkiego prototypowania jest
Zaburzenia błędnikowe, występujące często przy uszkodzeniu słuchu typu odbiorczego pochodzenia ślimakowego, to zaburzenia
Jednym z podstawowych praw psychoakustyki jest prawo Stevensa, mówiące, że percypowana głośność jest
Jaką inną nazwę stosuje się dla niedosłuchu starczego?
Do punktu protetycznego zgłosił się pacjent z piszczącym od kilku dniu aparatem zausznym. Jaka może być przyczyna nieprawidłowego funkcjonowania tego aparatu?
Jeżeli w próbie Rinnego czas słyszenia wzbudzonym stroikiem dla przewodnictwa powietrznego jest krótszy niż dla przewodnictwa kostnego, to protetyk słuchu stwierdza niedosłuch
Najtańszym rozwiązaniem pozwalającym w obiektach użyteczności publicznej na przesyłanie sygnału audio jest
Natężenie dźwięku fali bezpośredniej maleje
Niedosłuch przewodzeniowy występuje w przypadku
Który audiogram dotyczy pohałasowego ubytku słuchu?
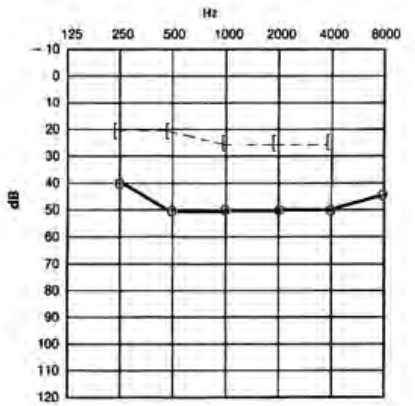
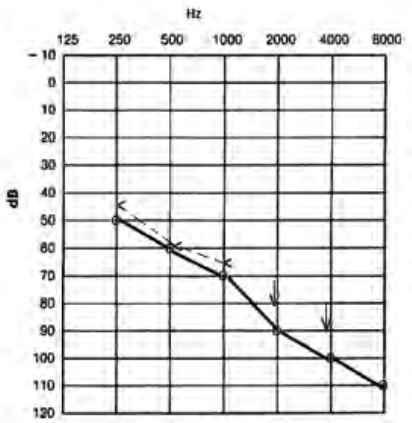
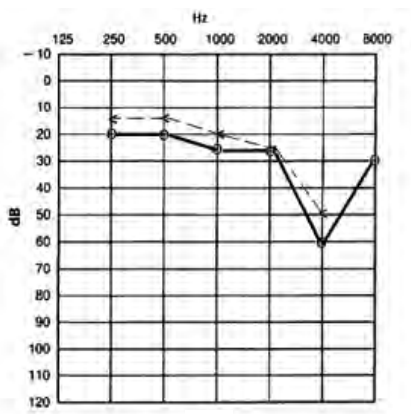
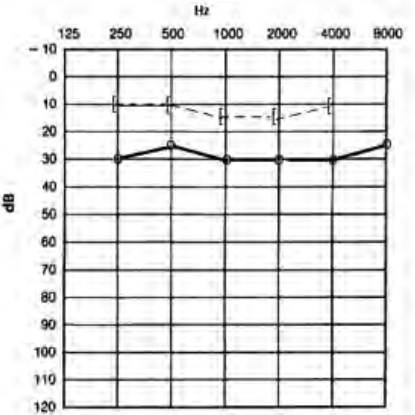
Przed wykonaniem odlewu z ucha protetyk powinien dokonać oceny stanu ucha zewnętrznego, zwracając szczególną uwagę na
Gdzie w zewnętrznym przewodzie słuchowym należy umieścić tampon podczas wykonywania odlewów z ucha przeznaczonych do wykonania aparatu CIC?
Kiedy jest wymagane maskowanie ucha niebadanego podczas wyznaczania progu przewodnictwa powietrznego?
Która z wymienionych metod dopasowania aparatów słuchowych jest oparta na percepcji dźwięków naturalnych?
Na podstawie wyniku tympanometrii można stwierdzić
Droga słuchowa łączy receptory słuchu z korą słuchową za pośrednictwem
Obróbka mechaniczna w technologii szybkiego prototypowania sprowadza się do
W celu wyeliminowania ryzyka pojawienia się efektu okluzji podczas dopasowania aparatów słuchowych należy
Aparaty słuchowe wyposażone w technologię Bluetooth ułatwiają użytkownikom korzystanie bezprzewodowo
Pacjent zgłosił się do punktu protetycznego, ponieważ jego aparat od kilku dni piszczy. Jakie działania powinien podjąć protetyk w pierwszej kolejności?