Pytanie 1
Tyłożuchwie fizjologiczne pojawia się w okresie
Wynik: 12/40 punktów (30,0%)
Wymagane minimum: 20 punktów (50%)
Tyłożuchwie fizjologiczne pojawia się w okresie
W której technologii wykorzystywany jest tlenek cyrkonu?
Które cechy charakteryzują pełne uzębienie mleczne przeciętnego trzylatka?
Protezą typu nakładowego jest
Jaką funkcję w protezie szkieletowej spełnia cierń (podparcie ozębnowe)?
W krążku ćwicznym Friela wysokość stożków wynosi
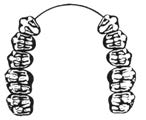
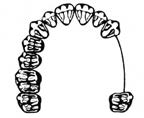
Który rysunek przedstawia IV klasę braków w uzębieniu według klasyfikacji Kennedy`ego?
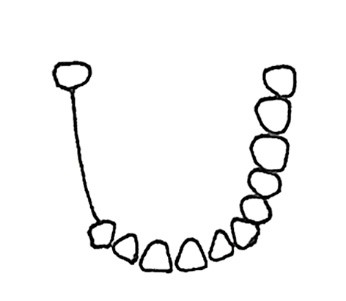
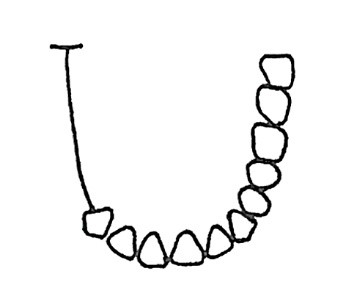
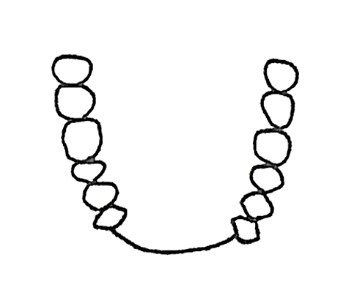
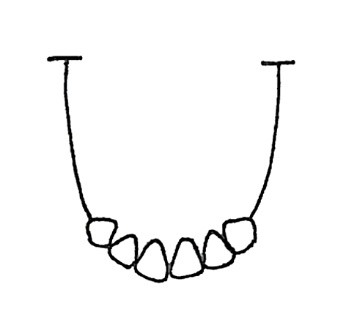
W technologii galwanoformingu w protezyce stomatologicznej stosowane są roztwory
Którą funkcję spełnia cierń w protezie szkieletowej?
Przyczyną pękania płyty protezy całkowitej górnej w linii pośrodkowej, w czasie jej użytkowania przez pacjenta, najczęściej jest
Który materiał podstawowy należy zastosować do wykonania protez całkowitych metodą polimeryzacji termicznej długoczasowej?
Po polimeryzacji termicznej protezy całkowitej, uzyskano porowatą (z mikropęcherzykami powietrza) strukturę akrylu. Jest to najczęściej wynikiem
Gips artykulacyjny charakteryzuje się
Która ilustracja przedstawia schemat aparatu Nance’a?
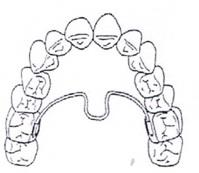
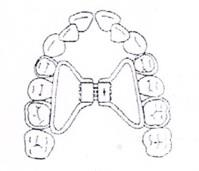
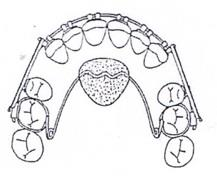
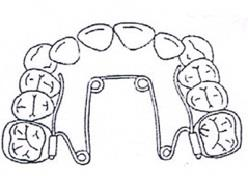
Który rysunek obrazuje braki zębowe klasy III w klasyfikacji Kennedy’ego?
Który element budowy anatomicznej dzieli staw skroniowo-żuchwowy na dwa piętra?
W celu rozbudowania łuku zębowego, jako element mechaniczny w protezie dziecięcej należy umieścić
Według metody Gysiego należy ustawić zęby boczne
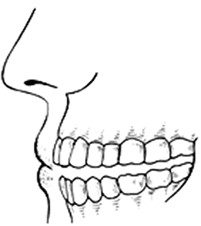
Jakie położenie żuchwy przedstawia rysunek?
Z gipsu syntetycznego klasy IV wykonywane są modele
Podczas wykonywania odlewu protezy szkieletowej techniką przez model, lej odlewniczy uzyskuje się
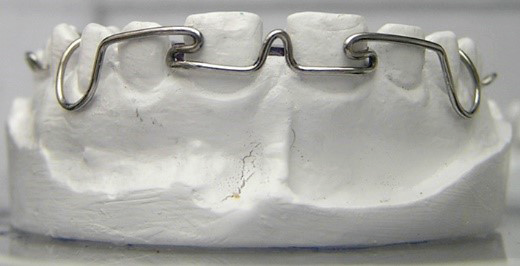
Który element aparatu ortodontycznego przedstawiono na rysunku?

Za ruchy boczne żuchwy odpowiada głównie mięsień
Przedstawiony na ilustracji zestaw służy do

W celu naprawy złamanej protezy akrylowej całkowitej, po jej sklejeniu woskiem lepkiem należy
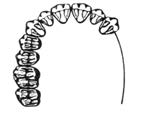
Na ilustracji przedstawiono łuk
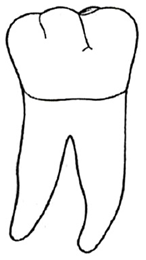
Na rysunku przedstawiono rzut policzkowy zęba trzonowego
W trudnych warunkach anatomicznych, przy zanikłym podłożu, płyta wzornika zwarciowego górnego powinna zostać
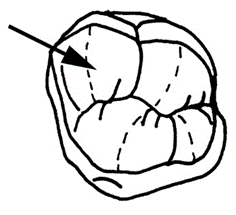
Na rysunku strzałką zaznaczono guzek
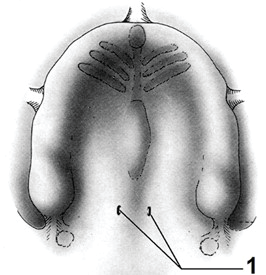
Które elementy zaznaczono cyfrą 1?
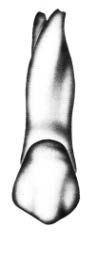
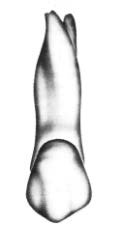
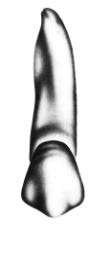
Na którym rysunku przedstawiono pierwszy górny lewy przedtrzonowiec?
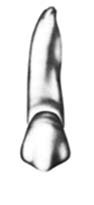
Płaszczyzna pośrodkowa przechodzi przez punkty
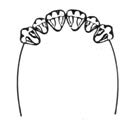
Do której klasy, zgodnie z klasyfikacją według Galasińskiej-Landsbergerowej, należą braki zębowe widoczne na ilustracji?
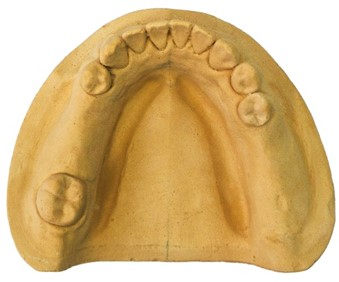
Jak należy postąpić, gdy złamie się pacjentowi klamra w protezie częściowej osiadającej?
Najczęstszą przyczyną niepełnego odlewu metalowej podbudowy mostu jest
Śruba teleskopowa służy do
Epitezy wykonane ze sztywnych materiałów w porównaniu z epitezami elastycznymi są
Z którego materiału wykonywane są epitezy twarzy, w szczególności nosa i ucha?
W jaki sposób należy umieścić na wyrostku zębodołowym woskowe wały wzorników zwarciowych do protezy całkowitej górnej i dolnej?
W którym miejscu na podbudowie metalowej nakłada się masę Margin?