Pytanie 1
W badaniu EEG w systemie „10-20” elektrody w okolicy skroniowej oznaczone są literą
Wynik: 27/40 punktów (67,5%)
Wymagane minimum: 20 punktów (50%)
W badaniu EEG w systemie „10-20” elektrody w okolicy skroniowej oznaczone są literą
Który załamek w zapisie EKG odpowiada zjawisku depolaryzacji przedsionków mięśnia sercowego?
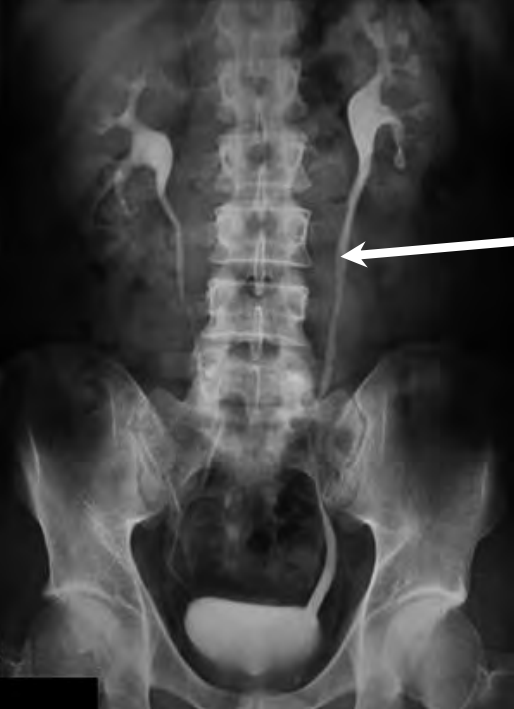
Na prawidłowo przedstawionym radiogramie badania kontrastowego strzałką zaznaczono
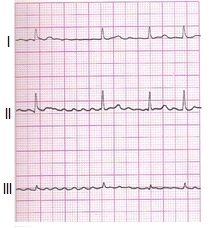
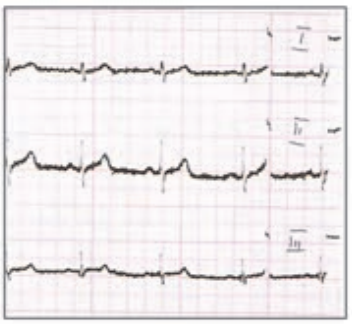
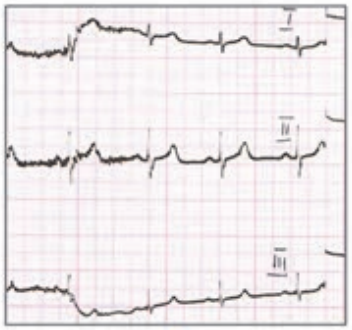
Zamieszczone badanie elektrokardiograficzne wykazało u pacjenta
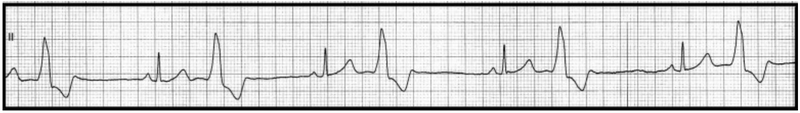
Który stan patologiczny został zarejestrowany podczas wykonywania badania EKG?
Jaka jest odległość pomiędzy źródłem promieniowania a powierzchnią ciała pacjenta w technice izocentrycznej radioterapii?
Dawka graniczna wyrażona jako dawka skuteczna (efektywna), dla osób zawodowo narażonych na działanie promieniowania jonizującego wynosi w ciągu roku kalendarzowego
Które środki kontrastujące wykorzystywane są w diagnostyce rezonansem magnetycznym?
Nieostrość geometryczna obrazu rentgenowskiego zależy od
Do podstawowych projekcji stosowanych w diagnostyce mammograficznej należą
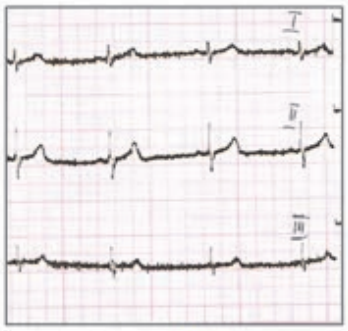
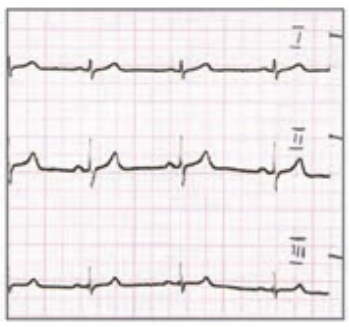
Który elektrokardiogram jest poprawny technicznie?
W których projekcjach podstawowych wykonuje się standardowe badanie mammograficzne?
Hiperfrakcjonowanie dawki w radioterapii oznacza napromieniowywanie pacjenta
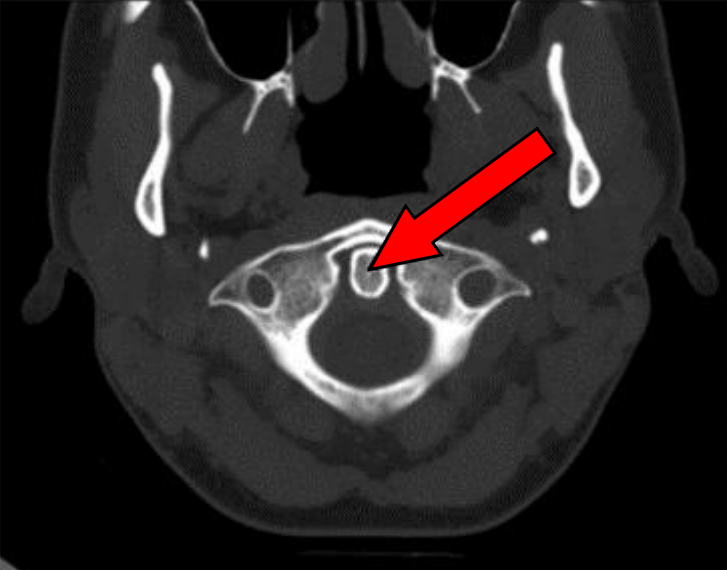
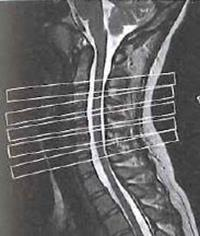
Na przekroju poprzecznym TK kręgosłupa szyjnego strzałką wskazano
HRCT (high-resolution computed tomography) jest metodą obrazowania TK
Limfografia to badanie kontrastowe
Kryterium rozpoznawczym dla fali δ (delta) w badaniu EKG jest
Zadaniem technika elektroradiologa w pracowni naczyniowej jest
Czas połowicznego zaniku jest wykorzystywany
Przedstawiony obraz został zarejestrowany podczas wykonywania

Centratory laserowe zamontowane w kabinie aparatu terapeutycznego służą do
Radiofarmaceutyki stosowane w medycynie nuklearnej powstają dzięki połączeniu radioizotopu
Z kratką przeciwrozproszeniową należy wykonać zdjęcie
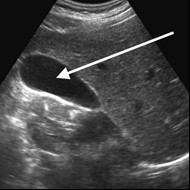
Na obrazie ultrasonograficznym jamy brzusznej strzałką wskazano
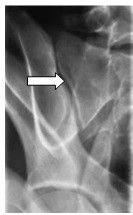
Którą strukturę anatomiczną zaznaczono strzałką na rentgenogramie?
Rozpoczęcie badania TK nerek po 20-30 sekundach od początku podania środka kontrastowego umożliwia diagnostykę
Jakie wiązki promieniowania emituje medyczny akcelerator liniowy?
Na którym obrazie MR jest widoczne pasmo saturacji?
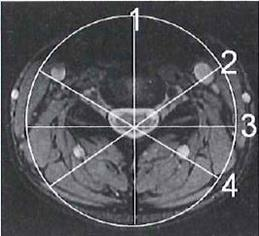

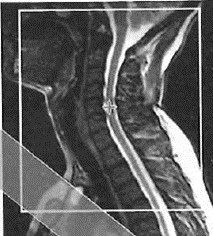
Który środek ochrony radiologicznej pacjenta należy zastosować podczas wykonywania zdjęcia bocznego kręgosłupa szyjnego?
Jaka jest standardowa odległość OF do wykonania rentgenowskich zdjęć kości i stawów kończyny górnej?
Który obszar napromieniania w radioterapii oznacza się skrótem PTV?
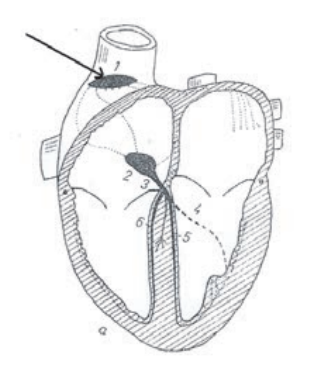
Strzałką na schemacie oznaczono
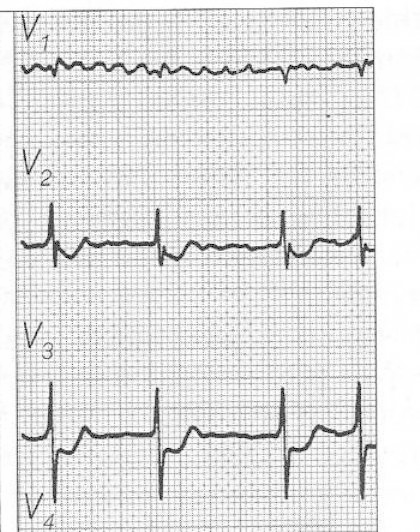
Zamieszczony elektrokardiogram przedstawia
W badaniu MR czas repetycji TR jest parametrem określającym odstęp czasu między
Strzykawka automatyczna do podawania kontrastu jest stosowana przy wykonywaniu
Teleterapia polega na napromienowaniu
Jaki kolor ma warstwa korowa kości w badaniu MR na obrazie T1- zależnym?
Po wykonanej radioterapii do dokumentacji pacjenta należy wpisać dawkę promieniowania w jednostce
Odprowadzenie II rejestruje różnicę potencjałów między
Parametr SNR w obrazowaniu MR oznacza