Pytanie 1
Termin "mały sterylizator parowy" odnosi się do urządzenia o pojemności komory
Wynik: 33/40 punktów (82,5%)
Wymagane minimum: 20 punktów (50%)
Termin "mały sterylizator parowy" odnosi się do urządzenia o pojemności komory
W szpitalach należy przeprowadzać proces sterylizacji dla tworzyw sztucznych, gum oraz plastików
Kolejne etapy: usuwanie powietrza, nawilżanie wsadu, proces sterylizacji, usuwanie gazu oraz aeracja, to składniki procedury sterylizacji?
Prawidłowo zabarwiony chemiczny wskaźnik procesu typu 1 wskazuje na to, że
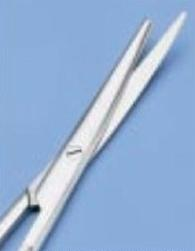
W wyniku jakiego typu korozji złamaniu uległa końcówka nożyczek przedstawionych na ilustracji?
Drut Kirschnera z uszkodzoną powłoką zewnętrzną należy poddać
Zapis zawarty w instrukcji obsługi wyrobu medycznego od producenta odnosi się do
Gwinty oraz przeguby instrumentu powinny być nasmarowane olejem.
Jakie wymagania nie dotyczą pojemników do sterylizacji parą wodną?
Po połączeniu 10 ml środka dezynfekującego z 990 ml wody uzyska się roztwór o stężeniu
Informacja umieszczona na wyrobie medycznym Single use only wskazuje, że jest to wyrób
Jakie organizmy testowe są wykorzystywane w badaniach nad efektywnością działania preparatów dezynfekcyjnych o właściwościach bakteriobójczych?
Fosforany obecne w detergentach mają na celu
Czym jest antyseptyka?
W ostatniej fazie płukania w procesie dezynfekcji termicznej powinno się używać wody
Jakich zasad należy przestrzegać, przygotowując płyn do czyszczenia w myjni ultradźwiękowej?
W myjni ultradźwiękowej możliwe jest czyszczenie
Aby ocenić efektywność procesu dezynfekcji termicznej, jaki test należy przeprowadzić?
Jakie czynniki wpływają na czas przechowywania pakietu?
Jakie jest stężenie roztworu po połączeniu 6790 ml wody z 210 ml środka dezynfekcyjnego?
Jeśli wskaźniki fizyczne pokazują prawidłowe wartości, oznacza to, że
Jakie wewnętrzne wskaźniki chemiczne typu (klasy) są używane do monitorowania pakietu sterylizowanego parą wodną?
W trakcie dezynfekcji chemiczno-termicznej w myjni-dezynfektorze wykorzystuje się 20 ml środka dezynfekcyjnego na 1 litr wody. W fazie dezynfekcji używane jest 6 litrów wody. Ile środka dezynfekcyjnego jest potrzebne w trakcie 50 cykli?
Adhezja to proces
Wybór parametrów sterylizacji przy użyciu pary wodnej zależy od
Sprzęt, który przeszedł sterylizację tlenkiem etylenu, może być udostępniony użytkownikowi
Jakie stężenie będzie miało otrzymane rozwiązanie robocze po połączeniu 250 ml koncentratu środka dezynfekującego z 4,75 l wody?
Płaszcz w sterylizatorze parowym służy do
Jakie preparaty są używane do wstępnego mycia i dezynfekcji sprzętu anestezjologicznego?
Przed przystąpieniem do dezynfekcji narzędzi chirurgicznych należy
Dla jakich materiałów stosuje się sterylizację za pomocą pary wodnej?
Spektrum działania środka dezynfekcyjnego wskazanego na opakowaniu B (w tym MRSA) obejmuje działanie na bakterie w całości
Narzędzie szczękowe, które służy do chwytania tkanki i ma ząbki na końcówce roboczej, to
Narzędzie chirurgiczne do wielokrotnego użytku z korozją naprężeniową powinno
Narzędzia chirurgiczne z mechanizmem zapadkowym powinny być sterylizowane dla bezpieczeństwa oraz długotrwałego użytkowania
W myjni dezynfektor podczas jednego etapu dezynfekcji termicznej wykorzystywane jest 65 ml środka czyszczącego. Koszt 1 ml tego środka wynosi 0,02 zł. Jaką sumę będzie kosztować zużycie środka czyszczącego na 20 cykli?
Jakie narzędzie charakteryzuje się pyszczkiem z twardą wkładką, przewlekanego złącza, ramionami oraz uchwytami pozłacanymi?
Przedstawiony na ilustracji sprzęt medyczny poddawany jest procesowi maszynowej dezynfekcji przy parametrach temperatury i czasu wynoszących odpowiednio

W początkowym stadium korozji wżerowej narzędzia chirurgiczne mogą wykazywać zmiany korozyjne w postaci
Kraniki stosowane przy instrumentach laparoskopowych powinny być poddawane myciu oraz dezynfekcji?
Zestaw do usuwania szwów składa się z