Pytanie 1
Proces polegający na usunięciu szkliwa z powierzchni kontaktowych zębów w celach leczniczych nazywa się
Wynik: 24/40 punktów (60,0%)
Wymagane minimum: 20 punktów (50%)
Proces polegający na usunięciu szkliwa z powierzchni kontaktowych zębów w celach leczniczych nazywa się
Jaki kod symptomów chorobowych należy wprowadzić, korzystając z grupowego wskaźnika potrzeb terapeutycznych przyzębia CPITN, gdy w trakcie badania odnotowano obecność kieszonek dziąsłowych o głębokości 3,5-5,5 mm?
Preparatem stosowanym do znieczulenia dozębodołowego w przypadku powikłań bólowych i zapalnych po usunięciu zębów jest
Szkorbut jest chorobą dotykającą wielu narządów, która rozwija się w wyniku niedoboru witaminy w diecie
Która część korony zęba jest pokryta najcieńszą warstwą szkliwa?
Jakiego rodzaju procedur elektrochirurgicznych używa się do eliminowania przerostów błony śluzowej przy zastosowaniu elektrod płaskich lub kulkowych?
Zabieg polegający na przesuwaniu żuchwy w kierunku występującego zaburzenia wykonuje się w przypadku
Higienistka demonstruje oraz tłumaczy pacjentowi na materiałach edukacyjnych procesy związane z chorobami przyzębia. Przeprowadzone działanie w ramach edukacji zdrowotnej jest przykładem
Na zlecenie lekarza dentysty, higienistka stomatologiczna w ramach swojej pracy zawodowej może przeprowadzać zabieg
Wypełniając kartę choroby pacjenta, jakie oznaczenia należy wpisać dla powierzchni dystalnej, językowej i policzkowej zęba?
Aby usunąć nieszczelności pierwotnego wypełnienia kompozytowego, higienistka stomatologiczna przeprowadza
Jak powinno się postąpić z elektrodą bierną w formie haczyka podczas badania elektropobudliwości miazgi zębowej?
W trakcie leczenia endodontycznego lekarz prosi o przygotowanie narzędzi w kolejności: 15, 20, 25. Zgodnie z normą ISO higienistka stomatologiczna powinna zorganizować narzędzia w kolorze:
Higienistka, w ramach profilaktyki przedporodowej, informując kobietę w ciąży o poprawnym sposobie karmienia butelką, powinna zwrócić uwagę na kąt trzymania butelki względem szpary ust dziecka, który wynosi
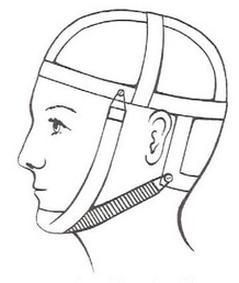
Który aparat zewnątrzustny czynny, stosowany w leczeniu przodozgryzów, przedstawia rysunek?
Aby uzyskać pozytywny efekt edukacji zdrowotnej, należy dostarczać informacje w taki sposób, by odbiorca był w stanie zrozumieć stawiane wymagania, używając przykładów i zrozumiałego języka. Taka edukacja powinna być realizowana zgodnie z zasadą
Zgodnie z klasyfikacją Spauldinga, narzędzia oraz sprzęt medyczny, które mają kontakt z nienaruszonymi błonami śluzowymi, klasyfikowane są w kategorii
Jakiego materiału używa się do tworzenia połączenia kompozytu z glassjonomerem?
Podczas analizy higieny jamy ustnej u pacjenta odnotowano 24 przestrzenie międzyzębowe oraz 12 miejsc z płytką nazębną. Jak obliczyć wskaźnik API dla tego pacjenta?
Preparaty Ca(OH)2 nie są stosowane w celu
Ocena reakcji żywotności zęba przez kontakt z watą nasączoną chlorkiem etylu stanowi test
Jak długo powinny być przechowywane w gabinecie dentystycznym zdjęcia rtg, które nie są częścią dokumentacji medycznej pacjenta?
Dziecko, wykonując ćwiczenie Rogersa, powinno stać w pozycji na "baczność", a następnie odchylić głowę oraz ręce do
Jaki narzędzie służy do ręcznego usuwania zębiny dotkniętej próchnicą?
Nicią do zębów składającą się z wielu elastycznych, teksturowanych włókien, która w wyniku działania śliny powiększa się w przestrzeniach międzyzębowych, jest
Jakie jest zalecane postępowanie po ekstrakcji zęba?
Jedna z pięciu kategorii ruchu, wprowadzona w celu poprawy ergonomii, oznaczona jako II, odnosi się do ruchu
Aby przygotować amalgamat, należy wykorzystać
Jaki aparat jest używany jako narzędzie pomocnicze do diagnozowania zmian związanych z próchnicą?
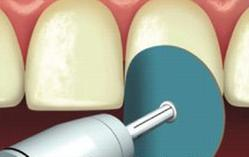
Zdjęcie przedstawia nadawanie kształtu i polerowanie zęba przy pomocy
Jakiego chwytu nie wykorzystuje asysta podczas trzymania instrumentów w pracy zespołowej?
Jakiego materiału używa się do wypełniania ubytków szczelinowych?
Zamieszczony w ramce opis dotyczy wykonania
|
Jakie techniki stosuje się podczas mechanicznego polerowania koron zębowych?
U pacjenta stwierdzono bruksizm. W takiej sytuacji wskazane jest zalecenie
Uczucie suchości w jamie ustnej spowodowane niewłaściwą funkcją gruczołów ślinowych nazywane jest
Przedstawione na ilustracji narzędzie to dźwignia

W terapii próchnicy zębów mlecznych nie wykorzystuje się
Określ właściwą sekwencję działań po zrealizowaniu wycisku dwufazowego?
Wśród metod terapeutycznych do leczenia mięśni narządu żucia, które można przeprowadzać w grupach, znajdują się ćwiczenia