Pytanie 1
Który etap dezynfekcji rąk przedstawia zdjęcie?

Wynik: 28/40 punktów (70,0%)
Wymagane minimum: 20 punktów (50%)
Który etap dezynfekcji rąk przedstawia zdjęcie?

Na ilustracjach przedstawiono
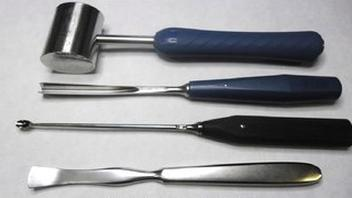
Aplikacja środków ochronnych na metalowe powierzchnie ślizgowe narzędzi, które poruszają się względem siebie, przeciwdziała korozji
W ciągu jednego miesiąca wykorzystywane są dwa opakowania środka do ochrony narzędzi, każde o pojemności 250 ml. Koszt jednego ml tego środka to 0,50 zł. Jaki jest całkowity koszt rocznego zużycia tego preparatu?
Jakie przedmioty mogą być poddane dezynfekcji termicznej?
W procesie uzyskuje się wartość A0 równą 60
Jakie zastosowanie ma dezynfekcja wysokiego poziomu?
Opakowanie wielorazowe, które jest przeznaczone do sterylizacji przy użyciu pary, to
Minimalny czas fazy sterylizacji w procesie sterylizacji parą wodną przy temperaturze 121°C wynosi
Pomiędzy uchwytami peana umieszczonego w rękawie papierowo-foliowym a jego zgrzewem powinno być zachowane odpowiednie odstępstwo
Co należy zrobić w przypadku, gdy czepek zostanie zanieczyszczony materiałem biologicznym?
Jak można uniknąć ścierania metalu w miejscach połączeń?
Test szczelności, przed przeprowadzeniem testu Bowie-Dick'a, realizuje się w sterylizatorze
Jaki test jest wykorzystywany do oceny skuteczności dezynfekcji termicznej?
Pakiet o wymiarach 350 mm x 650 mm x 350 mm podlega procesowi sterylizacji?
Jakiej informacji nie umieszcza się na tabliczkach znamionowych mocowanych do myjni dezynfektorów?
Wartość AO = 3000 uzyskiwana jest w procesie dezynfekcji
Do dezynfekcji wyrobów medycznych przedstawionych na ilustracji minimalna wartość A0 powinna wynosić 0
Cena za 250 sztuk papieru sterylizacyjnego, ułożonego w naprzemiennych kolorach białym i zielonym, wynosi 125,00 zł. Jaką kwotę należy przeznaczyć na 100 sztuk pakietów z fartuchami barierowymi?
W jaki sposób oznaczany jest środek służący do dezynfekcji na wysokim poziomie?
W procesie sterylizacji występują fazy wtrysku, dyfuzji oraz plazmy
Czynniki takie jak temperatura, siła docisku oraz prędkość/czas przesuwu stanowią kluczowe aspekty procesu zgrzewania opakowań papierowo-foliowych realizowanego za pomocą zgrzewarki
Jakie zasady należy obserwować podczas manualnej dezynfekcji narzędzi?
Jakie składniki znajduje się w preparacie do dezynfekcji rąk?
W dużych zestawach narzędziowych umieszczonych w pojemnikach do sterylizacji należy je układać w sterylizatorze parowym
Zwolnienie wsadu po przeprowadzeniu procesu sterylizacji parowej jest możliwe po
Właściwy rezultat wskaźników biologicznych informuje
Glukoprotamina, zawierająca alkiloaminę, nie jest używana do dezynfekcji narzędzi wykonanych z materiałów typu
Po zakończeniu procesu sterylizacji ciepły, sterylny materiał powinien
Do narzędzi tnących zaliczają się:
Preparat dezynfekujący, który neutralizuje Candida albicans, powinien działać na
Sprzęt medyczny powinien być nieopakowany i musi być użyty natychmiast po procesie sterylizacji?
Widoczne na powierzchni narzędzi osady o brązowo-czerwonym zabarwieniu są skutkiem obecności w wodzie
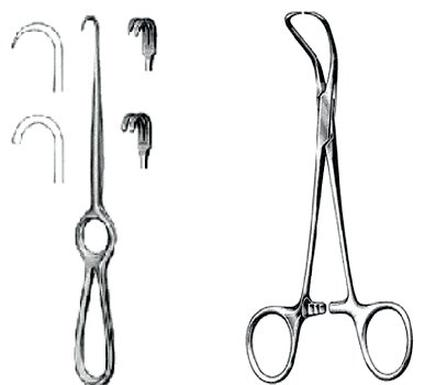
Igły Yeressa, wykorzystywane w trakcie operacji laparoskopowych, mają na celu
Jaką metodę dezynfekcji sprzętu anestezjologicznego zaleca się stosować?
Na jak długi czas starczy 365 jednostek testów z Bacillus atrophaeus, jeśli każdego dnia realizowany jest jeden proces sterylizacji?
Zintegrowane wskaźniki chemiczne
W przypadku uszkodzenia sterylizatora parowego, można przeprowadzić sterylizację zestawu do szycia, który jest umieszczony w torebce papierowo-foliowej?
Na ilustracji przedstawiono korozję

Jaką ilość litrów 1% roztworu środka dezynfekcyjnego można uzyskać z 5 litrów koncentratu płynnego środka dezynfekcyjnego?