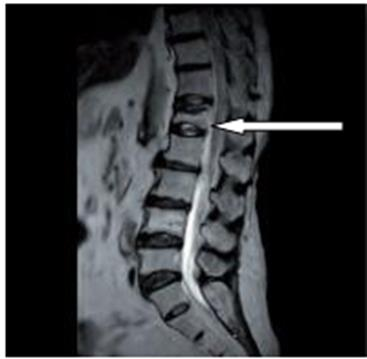
Pytanie 1
Na obrazie uwidoczniono złamanie kompresyjne kręgu
Wynik: 17/40 punktów (42,5%)
Wymagane minimum: 20 punktów (50%)
Na obrazie uwidoczniono złamanie kompresyjne kręgu

Na radiogramie uwidoczniono
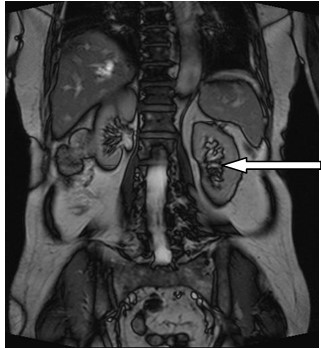
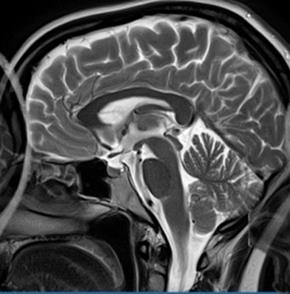
Który narząd został oznaczony strzałką na obrazie rezonansu magnetycznego?
Która metoda leczenia onkologicznego zaliczana jest do leczenia systemowego?
Do planowego badania TK klatki piersiowej z użyciem środka cieniującego pacjent powinien zgłosić się
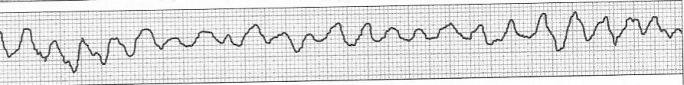
Zamieszczony elektrokardiogram przedstawia
Wskaż przyczynę powstania artefaktu widocznego na obrazie MR.
Pomiaru impedancji akustycznej ucha środkowego dokonuje się podczas badania
Z kratką przeciwrozproszeniową należy wykonać zdjęcie
Która sekwencja obrazowania MR wykorzystuje impulsy RF o częstotliwości rezonansowej tłuszczu do tłumienia sygnału pochodzącego z tkanki tłuszczowej?
Centratory laserowe zamontowane w kabinie aparatu terapeutycznego służą do
Parametrem krwi, który powinien zostać oznaczony u pacjenta przed wykonaniem badania MR z kontrastem, jest
Strzykawka automatyczna do podawania kontrastu jest stosowana przy wykonywaniu
Na elektrokardiogramie zarejestrowano
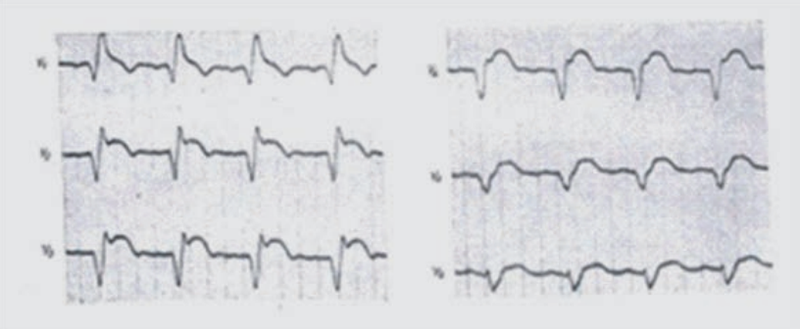
Odprowadzenie EKG mierzące różnicę potencjałów między lewym podudziem a prawym przedramieniem oznacza się jako
Parametr SNR w obrazowaniu MR oznacza
Na jakim etapie procesu karcynogenezy dochodzi do inwazji miejscowej nowotworu i tworzenia przerzutów odległych?
W radiografii mianem SID określa się
Które środki kontrastujące wykorzystywane są w diagnostyce rezonansem magnetycznym?
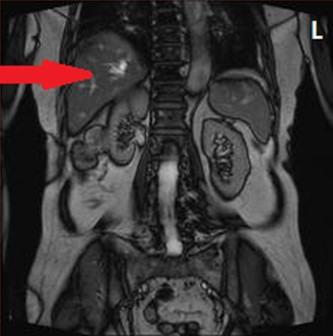
Na obrazie MR jamy brzusznej strzałką wskazano
Który obszar napromieniania w radioterapii oznacza się skrótem PTV?
W medycznym przyspieszaczu liniowym jest generowana wiązka fotonów o energii w zakresie
W jaki sposób należy ustawić promień centralny w stosunku do ramienia i przedramienia, by wykonać zdjęcie rentgenograficzne stawu łokciowego u pacjenta z przykurczem?
Obraz stawu kolanowego otrzymano metodą
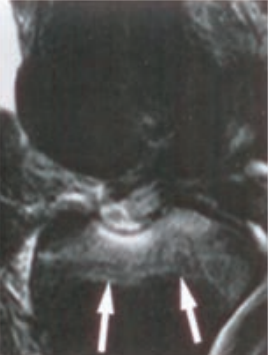
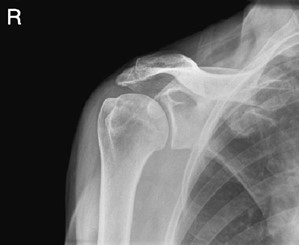
Którą strukturę anatomiczną i w jakiej projekcji uwidoczniono na radiogramie?
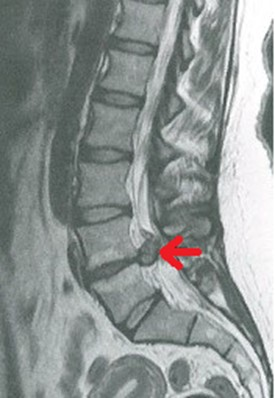
Na obrazie MR kręgosłupa lędźwiowego strzałką wskazano
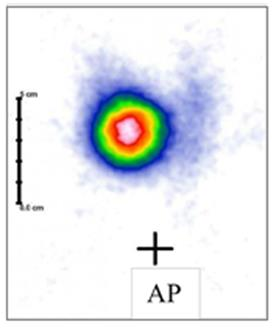
Który radioizotop jest emiterem promieniowania alfa?
Parametr spirometryczny czynnościowa pojemność zalegająca oznaczany jest skrótem
Więzka promieniowania X to
Na scyntygramie tarczycy uwidoczniono guzek
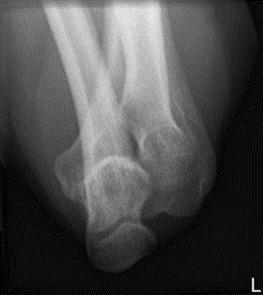
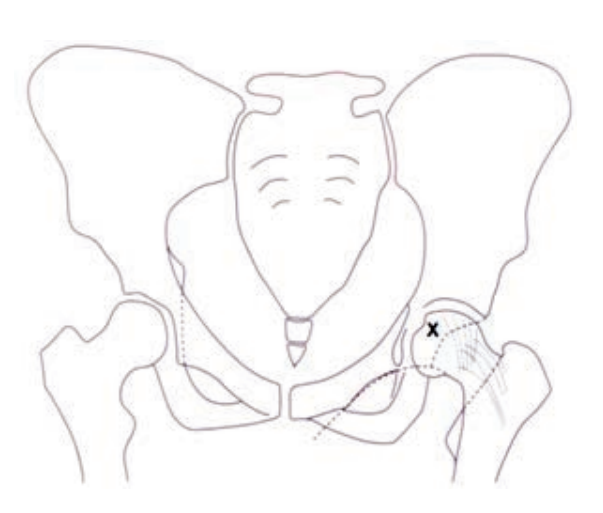
Na rycinie rentgenogramu w projekcji AP symbolem X oznaczono
Wysoką rozdzielczość przestrzenną obrazowania MR uzyskuje się przez
W medycznym przyspieszaczu liniowym jest generowana wiązka fotonów o energii w zakresie
SPECT to
W celu unieruchomienia okolicy badanej podczas wykonywania zdjęcia nadgarstka u osoby dorosłej należy zastosować
Jak określa się rekonstrukcję obrazów TK, której wynikiem są obrazy dwuwymiarowe tworzone w dowolnej płaszczyźnie przez wtórną obróbkę zestawionych ze sobą wielu przekrojów poprzecznych?
W pracowni radioterapii wyświetlenie na ekranie monitora aparatu komunikatu „ROTATION” oznacza prowadzoną terapię
„Ognisko zimne” w obrazie scyntygraficznym określa się jako
Za wyrównanie ciśnienia między uchem środkowym a otoczeniem odpowiada
Na obrazie rezonansu magnetycznego strzałką wskazano patologiczny kręg