Pytanie 1
Co określa M₀ w systemie klasyfikacji nowotworów TNM?
Wynik: 40/40 punktów (100,0%)
Wymagane minimum: 20 punktów (50%)
Co określa M₀ w systemie klasyfikacji nowotworów TNM?
Czas repetycji w obrazowaniu metodą rezonansu magnetycznego to
Parametrem krwi, który powinien zostać oznaczony u pacjenta przed wykonaniem badania MR z kontrastem jest
Przedstawiony obraz został zarejestrowany podczas wykonywania

W którym okresie ciąży wykonanie u kobiety zdjęcia rentgenowskiego klatki piersiowej jest najbardziej szkodliwe dla płodu?
Znak umieszczony w pracowni rezonansu magnetycznego zakazuje wstępu osobom

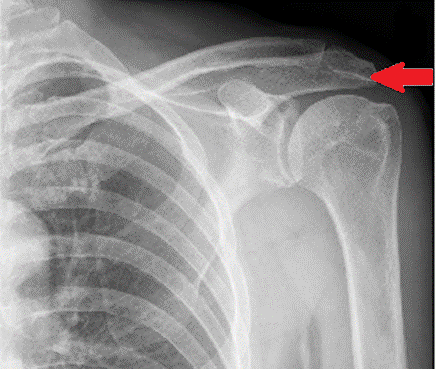
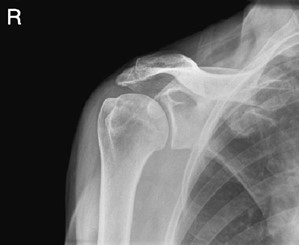
Na radiogramie stawu barkowego strzałką wskazano
Teleradioterapia 4D na etapie planowania leczenia wykorzystuje obrazy
Badanie przewodu pokarmowego metodą podwójnego kontrastu wiąże się z podaniem pacjentowi
W celu oceny wieku kostnego u dziecka praworęcznego, wykonuje się pojedyncze zdjęcie w projekcji
Koronarografia jest radiologicznym zabiegiem diagnostycznym pozwalającym ocenić drożność
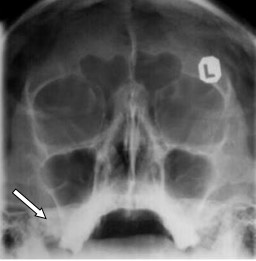
Na radiogramie czaszki strzałką zaznaczono
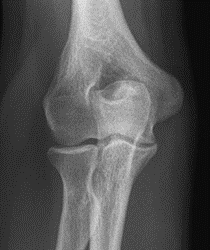
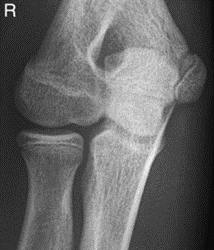
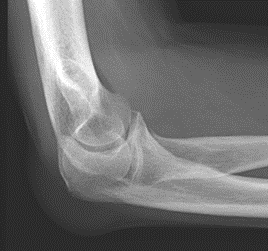
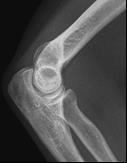
Które zdjęcie RTG stawu łokciowego zostało wykonane w projekcji skośnej w rotacji zewnętrznej?
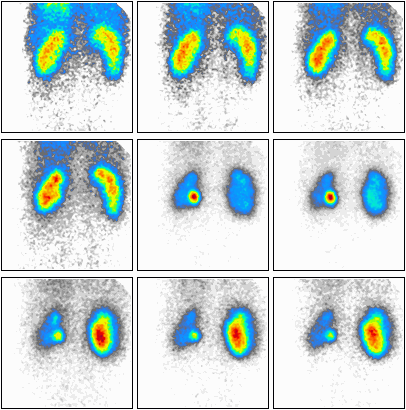
Podczas którego badania zostały zarejestrowane przedstawione obrazy?
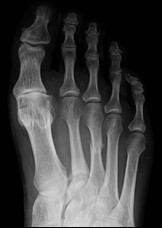
Na radiogramie stopy uwidocznione jest złamanie trzonu
Który system informatyczny służy do archiwizacji i transmisji obrazów radiologicznych?
Gdzie znajduje się węzeł zatokowo-przedsionkowy wywołujący rytmiczne skurcze mięśnia serca?
Strzykawka automatyczna do podawania kontrastu jest stosowana przy wykonywaniu
W zapisie EKG załamki P dodatnie w odprowadzeniu I i II, a ujemne w aVR oraz częstotliwość rytmu mniejsza niż 60/min wskazują na
Jaka jest odległość pomiędzy źródłem promieniowania a powierzchnią ciała pacjenta w technice izocentrycznej radioterapii?
Który obszar napromieniania w radioterapii oznacza się skrótem PTV?
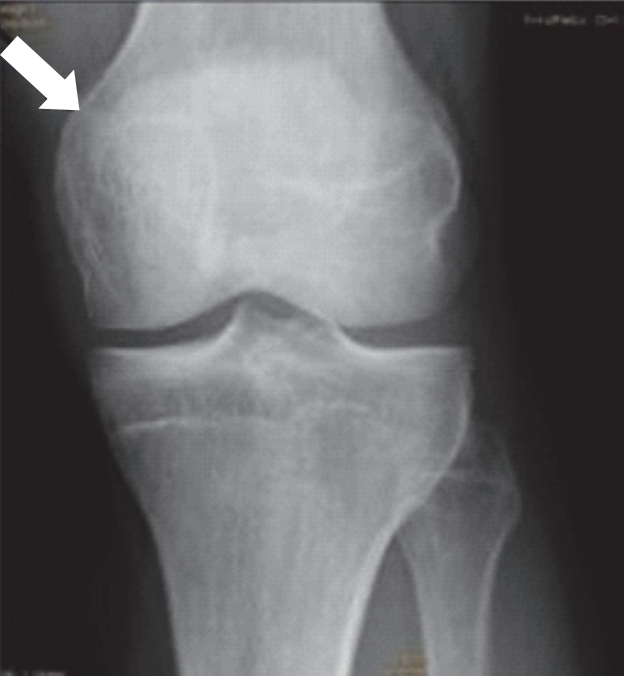
Którą strukturę anatomiczną zaznaczono na radiogramie stawu kolanowego?
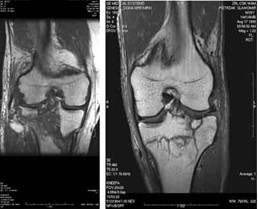
Którą metodą i w której płaszczyźnie zostało wykonane badanie stawu kolanowego zobrazowane na zdjęciach?
Na radiogramie uwidoczniono
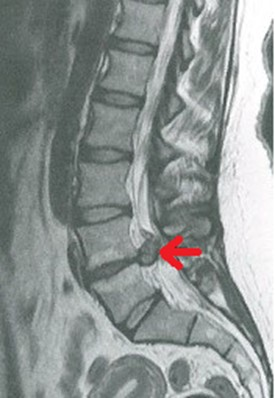
Na obrazie MR kręgosłupa lędźwiowego strzałką wskazano
Zgodnie z procedurą wzorcową w badaniu MR należy ułożyć pacjenta na brzuchu do diagnostyki
Badanie cewki moczowej polegające na wstecznym wprowadzeniu środka kontrastowego to
Gruboziarnista folia wzmacniająca wpływa na zwiększenie na obrazie rentgenowskim nieostrości
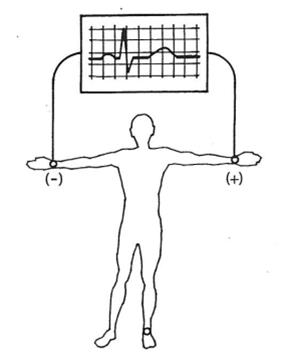
Które odprowadzenie elektrokardiograficzne przedstawiono na ilustracji?
Który środek ochrony radiologicznej pacjenta należy zastosować podczas wykonywania zdjęcia bocznego kręgosłupa szyjnego?
Którą kasetę należy wykorzystać do wykonania rentgenogramu klatki piersiowej w projekcji bocznej u 35-letniej pacjentki o wzroście 165 cm i wadze 54 kg?
Który system informatyczny jest wykorzystywany do archiwizowania i przesyłania obrazów na stacje diagnostyczne w standardzie DICOM?
Pozytywny środek cieniujący najczęściej stosowany w rentgenodiagnostyce powinien charakteryzować się
Wskazaniem do wykonania badania spirometrycznego jest
Obraz stawu kolanowego otrzymano metodą
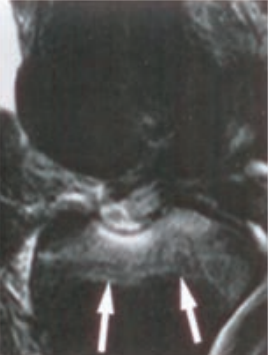
W radiografii mianem SID określa się
Obrazowanie w sekwencjach STIR, FLAIR, SE wykonywane jest w badaniu
„Ognisko zimne” w obrazie scyntygraficznym określa się jako
„Ognisko zimne” w obrazie scyntygraficznym oznacza
Czas połowicznego zaniku jest wykorzystywany