Pytanie 1
Pomieszczenie do wykonywania badań audiometrycznych według PN-EN ISO 8253-1 powinno spełniać następujące minimalne warunki:
Wynik: 5/40 punktów (12,5%)
Wymagane minimum: 20 punktów (50%)
Pomieszczenie do wykonywania badań audiometrycznych według PN-EN ISO 8253-1 powinno spełniać następujące minimalne warunki:
Jaki kształt ma krzywa artykulacyjna w niedosłuchu odbiorczym o lokalizacji ślimakowej?
Występowanie objawu wyrównania głośności wskazuje na
Jeden z parametrów charakteryzujących głośnik, który jest przetwornikiem elektroakustycznym, to pasmo przenoszenia, czyli zakres
Czym objawia się neuropatia słuchowa?
Podstawowymi objawami przewlekłego zapalenia ucha środkowego są
Jakie zjawisko bada się podczas przeprowadzania próby Fowlera?
Do weryfikacji poprawności dopasowania aparatów słuchowych protetyk słuchu powinien zastosować
Wizyta kontrolna pacjenta z aparatem słuchowym w punkcie protetycznym powinna obejmować
Którą z podanych nieprawidłowości i schorzeń można wykryć badaniem otoskopowym?
Uszkodzenie kosteczek słuchowych powoduje wystąpienie niedosłuchu typu
COSI jest procedurą opierającą się na
Ubytek typu odbiorczego w zakresie niskich częstotliwości jest charakterystyczny w początkowym stadium
Brak odpowiedzi na to pytanie.
W pracy aparatu słuchowego stwierdzono niewielkie zakłócenia – sprzężenia. Protezyk usunął je samodzielnie, bez odsyłania aparatu do serwisu. Naprawa obejmowała tylko
Brak odpowiedzi na to pytanie.
Próba Lombarda stosowana do wykrywania symulacji niedosłuchu wiąże się z
Brak odpowiedzi na to pytanie.
Rożek jest elementem aparatów słuchowych typu
Brak odpowiedzi na to pytanie.
Zastosowanie stereolitografii przy produkcji wkładek pozwala pominąć proces
Brak odpowiedzi na to pytanie.
Który typ tympanogramu może wskazywać na występowanie otosklerozy?
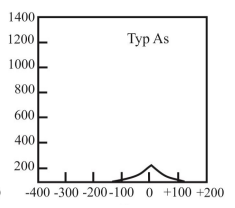
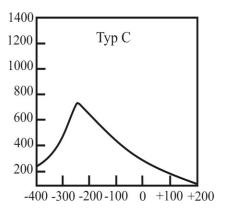
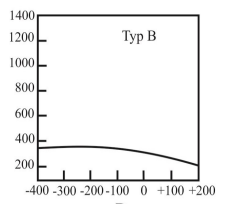
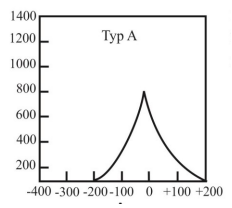
Brak odpowiedzi na to pytanie.
Jaką inną nazwę stosuje się dla niedosłuchu starczego?
Brak odpowiedzi na to pytanie.
Każdy pacjent z niedosłuchem, powinien być poinformowany, że po założeniu aparatów słuchowych niezbędny jest trening słuchowy w celu
Brak odpowiedzi na to pytanie.
Do najczęstszych negatywnych następstw niedosłuchu u osób bez wsparcia protetycznego zalicza się
Brak odpowiedzi na to pytanie.
Jaki rodzaj wycisku (odlewu) ucha należy pobrać pacjentowi, aby wykonać dla niego obudowę do aparatu słuchowego wewnątrzusznego CIC?
Brak odpowiedzi na to pytanie.
Do punktu protetycznego zgłosił się 70 letni pacjent z obustronnym niedosłuchem, korzystający od 7 lat z aparatów słuchowych. Stwierdza, że ma kłopoty w trakcie rozmów przez telefon komórkowy. Zależy mu na prostym rozwiązaniu, które poprawi komfort jego słyszenia. Jakie nowe aparaty słuchowe powinien pacjentowi zaproponować protetyk?
Brak odpowiedzi na to pytanie.
Rehabilitacja słuchu u dzieci w wieku szkolnym, u których utrata słuchu nastąpiła po opanowaniu mowy i nabyciu umiejętności czytania i pisania, ma za zadanie
Brak odpowiedzi na to pytanie.
Ostatnim etapem doboru aparatu słuchowego jest APHAB, dzięki któremu protetyk słuchu ocenia
Brak odpowiedzi na to pytanie.
U dzieci, niezależnie od wielkości i rodzaju ubytku słuchu, zaleca się stosowanie aparatów
Brak odpowiedzi na to pytanie.
Który audiogram jest charakterystyczny dla urazu akustycznego?
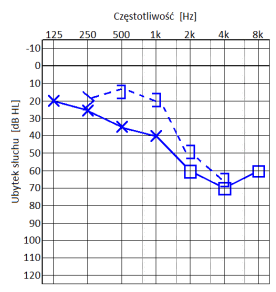
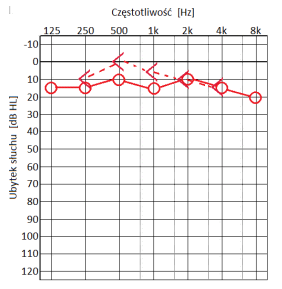
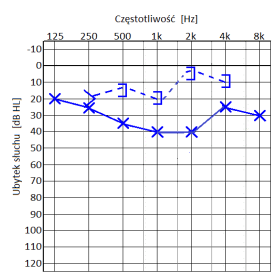
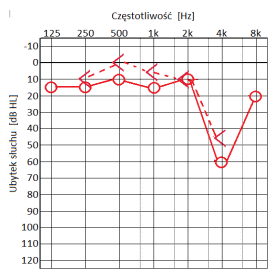
Brak odpowiedzi na to pytanie.
Do punktu protetycznego zgłosił się pacjent z jednostronnym niedosłuchem przewodzeniowym powstałym w wyniku przewlekłego zapalenia ucha środkowego z wyciekiem ropnym. Pacjent chciałby lepiej słyszeć. Protetyk słuchu powinien zaproponować mu protezowanie aparatem
Brak odpowiedzi na to pytanie.
Działania rewalidacyjne w stosunku do dziecka z wadą słuchu powinny przede wszystkim iść w kierunku
Brak odpowiedzi na to pytanie.
Każda instrukcja obsługi aparatu słuchowego powinna zawierać informacje, które umożliwią osobie niedosłyszącej samodzielne wykonanie
Brak odpowiedzi na to pytanie.
Badaniem słuchu pomocnym w wykryciu głuchoty czynnościowej jest
Brak odpowiedzi na to pytanie.
Pacjent powinien wymienić baterię w aparacie słuchowym, jeżeli wystąpi
Brak odpowiedzi na to pytanie.
W przypadku mikrocji lub atrezji u dziecka powyżej 4-roku życia należy zastosować
Brak odpowiedzi na to pytanie.
Błona bębenkowa o prawidłowym stanie charakteryzuje się
Brak odpowiedzi na to pytanie.
Zadaniem przedwzmacniacza mikrofonu elektretowego stosowanego w aparatach słuchowych jest
Brak odpowiedzi na to pytanie.
U dziecka z jednostronną głuchotą odbiorczą powinno się zastosować
Brak odpowiedzi na to pytanie.
Do subiektywnej oceny efektywności dopasowania aparatów słuchowych u dzieci w wieku 0÷5 lat jest wykorzystywany kwestionariusz
Brak odpowiedzi na to pytanie.
Które postępowanie jest zgodne z zasadami pobierania formy z ucha?
Brak odpowiedzi na to pytanie.
Przekrwiona i obrzęknięta skóra przewodu słuchowego zewnętrznego z treścią ropną lub surowiczo-krwistą może świadczyć o wystąpieniu zapalenia przewodu słuchowego zewnętrznego pochodzenia
Brak odpowiedzi na to pytanie.
Pomieszczenie, w którym jest planowane wykonywanie badań słuchu, powinno
Brak odpowiedzi na to pytanie.