Pytanie 1
Procedurą realizowaną w ramach działań profilaktyczno-leczniczych, w trakcie której higienistka zastosuje roztwór nadtlenku wodoru o stężeniu 30%, jest
Wynik: 32/40 punktów (80,0%)
Wymagane minimum: 20 punktów (50%)
Procedurą realizowaną w ramach działań profilaktyczno-leczniczych, w trakcie której higienistka zastosuje roztwór nadtlenku wodoru o stężeniu 30%, jest
Przygotowując zapotrzebowanie na materiały konieczne do przeprowadzenia zabiegu wybielania zębów, jakie preparaty należy zamówić?
Okresowo przeprowadzany biologiczny test kontrolujący proces sterylizacji, który informuje o eliminacji drobnoustrojów, to test
Podczas wykonywania wycisku anatomicznego szczęki, po umieszczeniu łyżki w jamie ustnej pacjenta należy ją osadzać, rozpoczynając od brzegu
Zjawisko polegające na stopniowym ubywaniu twardych tkanek zębowych w wyniku ich wzajemnego oddziaływania, postępujące wraz z wiekiem, nosi nazwę
Substancją używaną do zabezpieczania kikutów miazgi w przypadku amputacji mortalnej jest
Podczas wykonywania odsysania mieszanki piasku z wodą, końcówka ssaka powinna być ustawiona naprzeciwko wylotu dyszy piaskarki, ukierunkowana na oczyszczany ząb oraz w odpowiedniej odległości od niego
Jakie działania należy podjąć w odniesieniu do zużytego pojemnika separatora amalgamatu?
Któremu pacjentowi należy stosować ćwiczenie Rogersa?
Jakiego typu test stosuje się do weryfikacji skuteczności biologicznej procesu sterylizacji w autoklawie?
Zgodnie z kryterium struktury chemicznej do grupy laków szczelinowych stosowanych w stomatologii nie wchodzą materiały
Aby przeprowadzić próbne dopasowanie protezy woskowej, pacjent powinien przyjąć pozycję
Ile gramów środka odkażającego należy przygotować do dezynfekcji w sposób zanurzeniowy, aby uzyskać 1,5 litra roztworu tego środka o stężeniu 3%?
Który wskaźnik służy do oceny grubości osadów nazębnych zlokalizowanych w obrębie szyjki zęba w czterech przestrzeniach dziąsłowych?
Profilaktyka skierowana do grupy o podwyższonym ryzyku wystąpienia chorób układu stomatognatycznego, która polega na identyfikacji choroby oraz wczesnym rozpoczęciu terapii, realizowana poprzez przeprowadzanie badań przesiewowych i regularnych kontrolnych wizyt stomatologicznych, nazywana jest
Jakim wskaźnikiem mierzy się grubość osadów nazębnych w rejonie szyjki zęba w czterech strefach dziąsłowych?
Jakie zalecenie powinien stosować pacjent z złamaną żuchwą, który jest traktowany przy użyciu szyn nazębnych przymocowanych do zębów obu łuków i łączonych za pomocą ligatur?
Metoda Torella do płukania jamy ustnej może być stosowana u dzieci, które osiągnęły
To pytanie jest dostępne tylko dla uczniów i nauczycieli. Zaloguj się lub utwórz konto aby zobaczyć pełną treść pytania.
Odpowiedzi dostępne po zalogowaniu.
Wyjaśnienie dostępne po zalogowaniu.
Zabieg, w wyniku którego dochodzi do usunięcia zębiny próchnicowej i odbudowy zęba, nosi nazwę
Przy wykonywaniu lakowania zęba mlecznego u pacjenta, po oczyszczeniu, wypłukaniu oraz osuszeniu bruzd tego zęba, co należy następnie zrobić?
Zanurzeniowo nie można przeprowadzać dezynfekcji
Do zadań I asysty w metodzie duonie wchodzi
W ocenie higieny jamy ustnej, w wskaźniku OHI, kryterium 3 oznacza
Podczas pracy w obrębie żuchwy należy ustawić głowę pacjenta leżącego w taki sposób, aby płaszczyzna zgryzowa jego zębów
Środek używany do eliminacji nadwrażliwości zębów wywołanej ich wybielaniem zawiera w swoim składzie
Jaką temperaturę powinna mieć woda do przygotowania masy wyciskowej z alginianu?
W ocenie higieny jamy ustnej za pomocą wskaźnika OHI, kryterium 1 definiuje
Jakie jest bezwzględne przeciwwskazanie do wykonania zabiegu laserem biostymulacyjnym?
To pytanie jest dostępne tylko dla uczniów i nauczycieli. Zaloguj się lub utwórz konto aby zobaczyć pełną treść pytania.
Odpowiedzi dostępne po zalogowaniu.
Wyjaśnienie dostępne po zalogowaniu.
W trakcie zabiegu jonoforezy afty, po uruchomieniu urządzenia, jakie powinno być ustawione natężenie prądu?
Która z kości jest zaliczana do nieparzystych?
Aby aktywować standardową płytkę przedsionkową, należy
Przed przeprowadzeniem operacji chirurgicznej u sześcioletniej, przestraszonej i zdenerwowanej pacjentki należy wykonać znieczulenie przy użyciu strzykawki ciśnieniowej. W tej sytuacji trzeba
Aby usunąć węzły urazowe z powierzchni żujących, konieczne jest przygotowanie końcówki turbinowej oraz:
Jak długo powinny być przechowywane w gabinecie dentystycznym zdjęcia rtg, które nie są częścią dokumentacji medycznej pacjenta?
Preparatem stosowanym do znieczulenia dozębodołowego w przypadku powikłań bólowych i zapalnych po usunięciu zębów jest
Uwzględniając wysokość miejsca siedzącego asysty w odniesieniu do wysokości siedzenia lekarza, aby asysta mogła w pełni widzieć pole zabiegowe, linia jej wzroku powinna znajdować się wyżej niż linia wzroku lekarza?
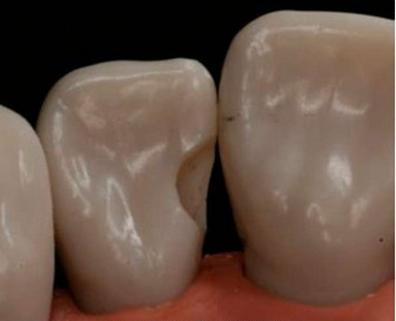
Do której klasy, zgodnie z klasyfikacją według Blacka, należy opracowany ubytek próchnicowy przedstawiony na rysunku?
Jak nazywa się miejsce, w którym ząb wielokorzeniowy dzieli się na trzy pojedyncze korzenie?