Pytanie 1
Którą funkcję spełnia cierń w protezie szkieletowej?
Wynik: 25/40 punktów (62,5%)
Wymagane minimum: 20 punktów (50%)
Którą funkcję spełnia cierń w protezie szkieletowej?
Ruchy boczne żuchwy to
Na etapie przygotowania do powielenia modelu roboczego pod protezę szkieletową należy pokryć woskiem kalibrowanym bezzębne odcinki wyrostka zębodołowego w celu
Na którym rysunku przedstawiono pierwszy górny lewy przedtrzonowiec?
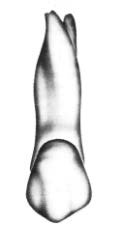
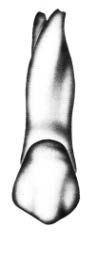
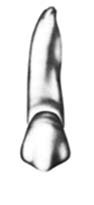
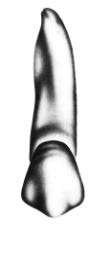
Dla którego rodzaju uzupełnień bazę stanowi wycisk funkcjonalny (czynnościowy)?
Płytka Hawleya to aparat
Materiałem, z którego wykonuje się płytę w aparacie retencyjnym Hawleya jest
W którym systemie oznaczania zębów drugi stały trzonowiec górny lewy jest zapisywany symbolem 17?
Głównym przeciwwskazaniem do zastosowania korony protetycznej jest
Który zestaw przyrządów jest wykorzystywany do ustawiania zębów w protezach całkowitych indywidualną metodą biostatyczną Bielskiego?
Podczas opracowywania podstawy modelu diagnostycznego, płaszczyzna guza szczęki powinna być
Płytka Schwarza należy do aparatów
Podniesienie wysokości zwarcia w protezach akrylowych polimeryzowanych termicznie może być spowodowane
Która substancja, w niewielkiej ilości, jest katalizatorem dodatnim procesu wiązania gipsu?
W technologii galwanoformingu w protezyce stomatologicznej stosowane są roztwory
Techniką tłoczenia ceramiki można wykonać
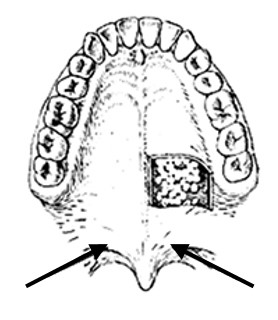
Który element anatomiczny na zamieszczonym rysunku jest wskazany strzałkami?
Podczas wykonywania wkładu koronowo-korzeniowego metodą pośrednią należy zastosować wosk
Narzędzia rotacyjne o powierzchni pokrytej nasypem diamentowym zaleca się do obróbki
Cecha kąta dotyczy zębów
W którym miejscu na podbudowie metalowej nakłada się masę Margin?
W najczęściej spotykanych odmianach, zęby trzonowe górne posiadają
Z gipsu syntetycznego klasy IV wykonywane są modele
Prawidłowo wymodelowana z wosku część koronowa wkładu koronowo-korzeniowego powinna
Aparat Quad-Helix wykonywany jest z drutu o grubości
Szynę Michigan stosuje się w celu
Przed wykonaniem płyty akrylowej w płycie Schwarza techniką akrylu sypanego, elementy druciane przykleja się do modelu gipsowego
W którym aparacie można połączyć metalowe pierścienie ze śrubą techniką lutowania?
Szyna Michigan należy do szyn okluzyjnych
Który element aparatu ortodontycznego przedstawiono na rysunku?

Woski wyciskowe stają się plastyczne w temperaturze w zakresie
Na której ilustracji przedstawiony jest schemat prawidłowego przebiegu doginanej klamry protetycznej?




Do analizy przestrzennej zmian w łukach zębowych służą modele
Jak należy postąpić, gdy złamie się pacjentowi klamra w protezie częściowej osiadającej?
Proces silanizacji przeprowadza się podczas wykonywania
Który most jest zaliczany do adhezyjnych?
Duplikat modelu roboczego z masy ogniotrwałej sporządzany jest w technologii wykonawstwa protez
Szynoproteza jest uzupełnieniem protetycznym stosowanym w leczeniu
Który element stawu skroniowo-żuchwowego zaznaczono strzałką na zamieszczonym rysunku?
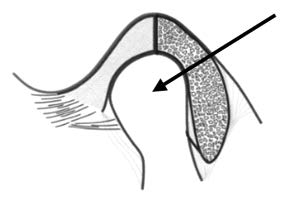
Wskaż podstawowe zastosowanie płytki Nance’a.