Pytanie 1
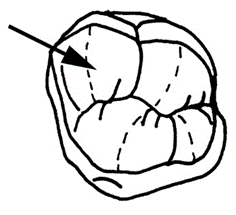
Na rysunku strzałką zaznaczono guzek
Wynik: 26/40 punktów (65,0%)
Wymagane minimum: 20 punktów (50%)
Na rysunku strzałką zaznaczono guzek

Protezy nakładowe to uzupełnienia protetyczne, które
Prawidłowo wymodelowana z wosku część koronowa wkładu koronowo-korzeniowego powinna
Elementem stawu skroniowo-żuchwowego jest głowa stawowa wyrostka
Podczas której czynności występują wolne (niezwarciowe) ruchy żuchwy?
Którym materiałem połączone są metalowe pierścienie z wąsami śruby Hyrax, w aparacie do rozrywania szwu podniebiennego?
W której metodzie puszkowania protez całkowitych na etapie wyparzania, po usunięciu roztopionego wosku otrzymuje się w dnie puszki polimeryzacyjnej model gipsowy, a w kontrze puszki zęby sztuczne widoczne od strony powierzchni dośluzówkowych?
W aparacie do rozrywania szwu podniebiennego, wąsy śruby Hyrax łączy się z metalowymi pierścieniami przy użyciu
Lewy dolny drugi przedtrzonowiec stały oznaczany jest symbolem -5 (minus 5) według systemu oznaczania zębów
Norma okluzji w odcinku bocznym w zwarciu centralnym to klasa
Indywidualne łyżki wyciskowe są wykonywane w celu pobrania wycisku
Dużym łącznikiem możliwym do zastosowania wyłącznie w dolnej protezie szkieletowej jest
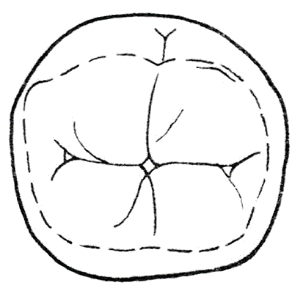
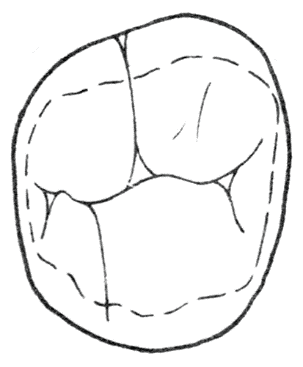
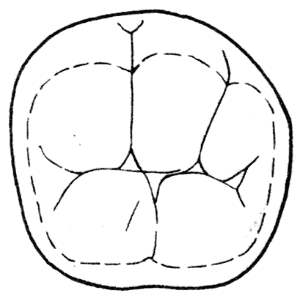
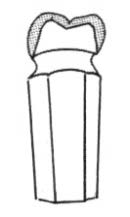
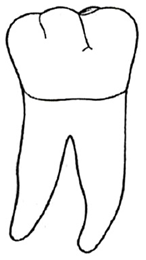
Na którym rysunku przedstawiono najczęściej występującą odmianę powierzchni żującej zęba pierwszego trzonowego dolnego stałego?
Do wykonania protezy ruchomej metodą wlewową należy użyć
Gips artykulacyjny charakteryzuje się
Na którym rysunku przedstawiony jest prawidłowy kształt segmentu modelu dzielonego?
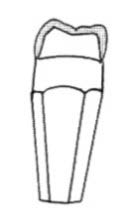
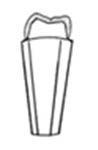
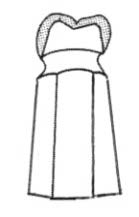
W klasyfikacji wad zgryzu według Orlik-Grzybowskiej do grupy obejmującej wady powstałe w wyniku zaburzeń we wzroście na szerokość należy
Do przygotowania duplikatu modelu roboczego, w technologii wykonania protez szkieletowych, należy użyć
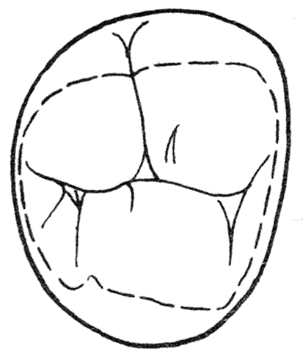
Na rysunku przedstawiono rzut policzkowy zęba trzonowego
Który materiał należy zastosować do wykonania łyżki indywidualnej metodą formowania wgłębnego?
Pierwszy, niepełny kontakt zębów szczęki i żuchwy uzyskuje się podczas
Które zdanie opisuje proces polerowania elektrolitycznego?
Rebazacja protezy polega na
Prawidłowo wykonane obrzeże dolnej łyżki indywidualnej przedstawia schemat
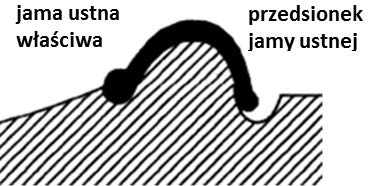
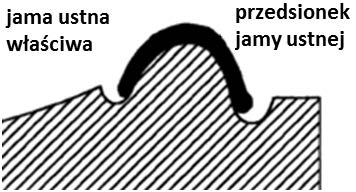
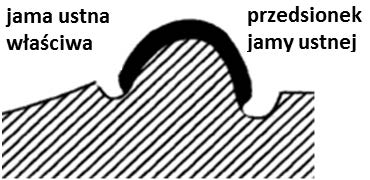
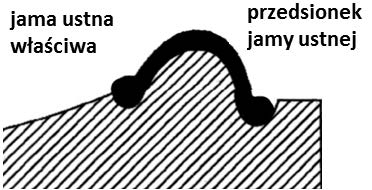
Otwór ślepy jest charakterystycznym elementem budowy
Elementem utrzymującym w aparatach ortodontycznych, wskazanym do zastosowania na pojedyncze zęby trzonowe, jest klamra
Który wyrostek jest elementem budowy stawu skroniowo-żuchwowego?
Na którym zębie występuje guzek Carabellego?
Do czego jest wykorzystywana zamieszczona na rysunku śruba?

Wkłady koronowe wykonuje się z:
Którego gipsu należy użyć do wykonania modelu dzielonego?
Tyłożuchwie fizjologiczne pojawia się w okresie
W klasyfikacji Galasińskiej-Landsbergerowej, II klasa oznacza braki
Wadą zgryzu charakteryzującą się tym, że rysy twarzy i stan śródustny mają postać przodozgryzu całkowitego, przy ujemnym teście czynnościowym, jest
Główną siłą utrzymującą protezy częściowe na podłożu jest siła
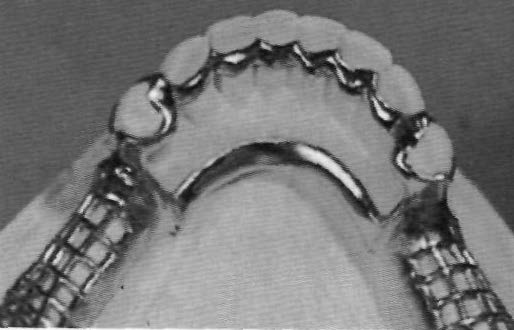
Wskazanym strzałką elementem protezy szkieletowej jest
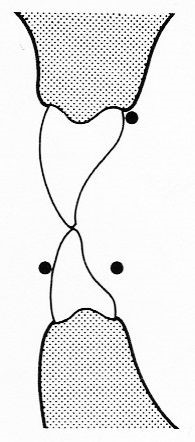
Rysunek przedstawia rzut zębów przednich. Kropkami zaznaczono położenie łuku wargowego i językowego w aparacie Klammt'a. Do leczenia której wady zgryzu stosuje się przedstawione położenie łuków w tym aparacie?
W przypadku większości materiałów ceramicznych próżnia nie jest wymagana podczas napalania
Przedlew należy wykonać z masy
Do którego z podanych rodzajów śrub zalicza się śrubę Bertoniego?