Pytanie 1
W jaki sposób oznaczany jest środek służący do dezynfekcji na wysokim poziomie?
Wynik: 30/40 punktów (75,0%)
Wymagane minimum: 20 punktów (50%)
W jaki sposób oznaczany jest środek służący do dezynfekcji na wysokim poziomie?
Jakie opakowanie jest właściwe dla sprzętu wrażliwego na temperaturę przeznaczonego do sterylizacji plazmowej?
Woda oczyszczona stosowana do produkcji pary w sterylizatorach parowych, nie powinna zawierać
Błędny rezultat automatycznego testu szczelności parowego sterylizatora może sugerować
Myjnia ultradźwiękowa nie jest właściwą metodą dezynfekcji dla
Zjawisko implozji zachodzi w trakcie
Powstawanie mlecznobiałych osadów na narzędziach jest związane z nadmierną obecnością w wodzie
Na wózku do mycia i dezynfekcji sprzętu anestezjologicznego powinno się umieścić
Z połączenia 0,075 litra preparatu dezynfekującego oraz 4 925 ml wody powstaje roztwór o stężeniu
Do narzędzi tnących z jednym ostrzem zaliczamy
Modyfikacja systemu pakowania wiąże się z koniecznością
Który etap dezynfekcji rąk przedstawia zdjęcie?

Drobnoustroje cechujące się najwyższą odpornością na stresy fizyko-chemiczne w procesie dekontaminacji to
Do konserwacji olejem parafinowym są potrzebne
Do czynników wpływających na proces starzenia się silikonu, nie zalicza się działanie
Przed pierwszym użyciem nowe narzędzia chirurgiczne muszą być poddane
Fiberoskop przeznaczony do niskotemperaturowej sterylizacji, umieszczony w podwójnej sterylnej barierze typu rękaw foliowo-papierowy, może być używany w procesie sterylizacji
Test z zastosowaną substancją wskaźnikową imitującą zanieczyszczenia organiczne jest wykorzystywany do kontrolowania
To pytanie jest dostępne tylko dla uczniów i nauczycieli. Zaloguj się lub utwórz konto aby zobaczyć pełną treść pytania.
Odpowiedzi dostępne po zalogowaniu.
Wyjaśnienie dostępne po zalogowaniu.
Nadzór nad ramionami spryskującymi oraz kontrola stanu filtra na dnie komory odnoszą się do
Jakie wymagania dotyczące przechowywania pakietów po procesie sterylizacji są zgodne z normami zawodowymi?
Dokument udostępniany z preparatem dezynfekcyjnym, zawierający sekcje odnoszące się do m.in. identyfikacji substancji, identyfikacji zagrożeń, pierwszej pomocy oraz indywidualnych środków ochrony, nosi nazwę Karta
Kluczowe zmienne wymagające monitorowania podczas sterylizacji nadtlenkiem wodoru to: czas, temperatura oraz
Dokumentacja dotycząca procesu sterylizacji nie musi zawierać
Aby ocenić efektywność procesu dezynfekcji termicznej, jaki test należy przeprowadzić?
Pakiet o wymiarach 350 mm x 650 mm x 350 mm podlega procesowi sterylizacji?
Wyroby są sterylizowane w rękawach poliamidowych
Najniższa wartość A0 w procesie dezynfekcji narzędzi, które mają styczność z ranami, powinna wynosić
Jaki preparat jest stosowany do eliminacji osadów z pęset do koagulacji?
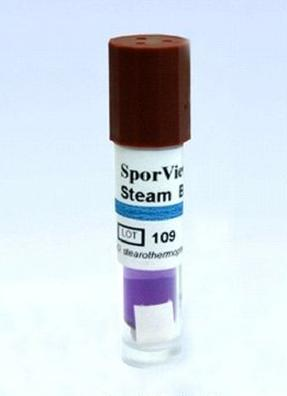
Na etykiecie, naklejonej na wskaźnik przedstawiony na ilustracji, znajduje się chemiczny wskaźnik typu
Aerator to urządzenie stosowane w sterylizatorni do
Jakiego oleju używa się do konserwacji medycznych produktów ze stali nierdzewnej?
Jakie środki ochronne zabezpieczają pracowników przed inhalacją tlenku etylenu?
Zintegrowane wskaźniki chemiczne
W ciągu miesiąca do nadzorowania procesów sterylizacji wykorzystuje się 100 wskaźników zintegrowanych, 10 000 wskaźników emulacyjnych oraz 1000 wskaźników wieloparametrowych. Ile sztuk wskaźników kategorii IV, V oraz VI powinno zostać zakupionych do nadzorowania procesów sterylizacji w ciągu kwartału?
Wartość A0 60 jest uznawana za właściwą dla
Wg klasyfikacji Spauldinga, wziernik nosowy jest klasyfikowany jako sprzęt
To pytanie jest dostępne tylko dla uczniów i nauczycieli. Zaloguj się lub utwórz konto aby zobaczyć pełną treść pytania.
Odpowiedzi dostępne po zalogowaniu.
Wyjaśnienie dostępne po zalogowaniu.
Korozja naprężeniowa może powstać w wyniku sterylizacji narzędzi przegubowych.
Kiedy następuje nagły wzrost ciśnienia pary w komorze sterylizatora, co się dzieje z zaworem bezpieczeństwa?