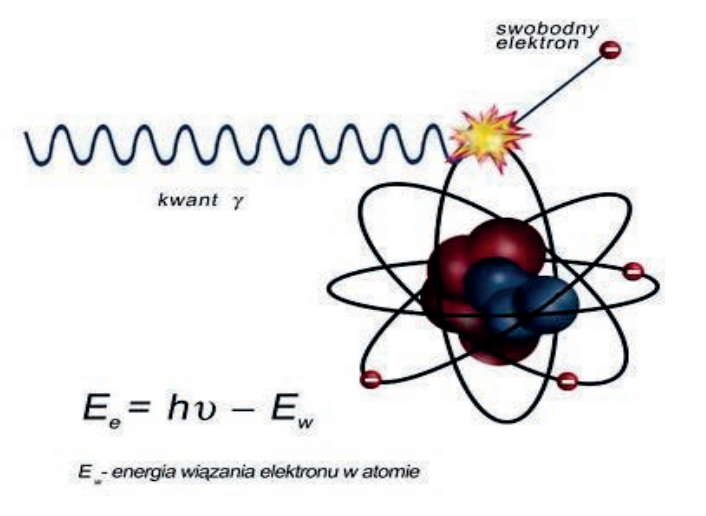
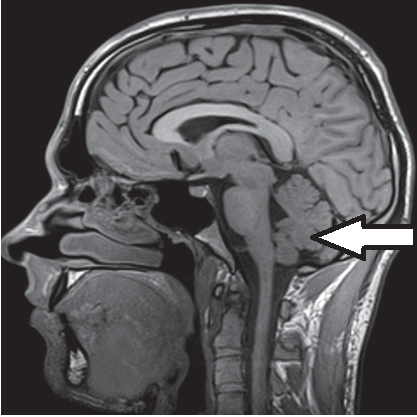
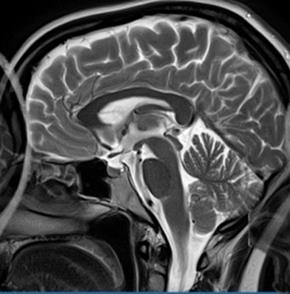
Pytanie 1
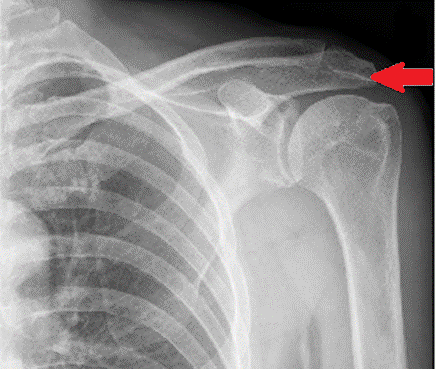
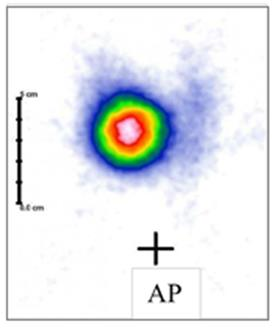
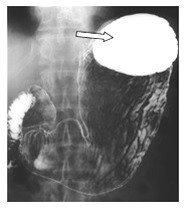
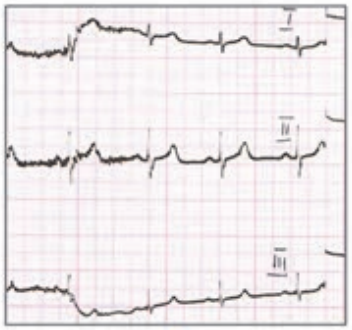
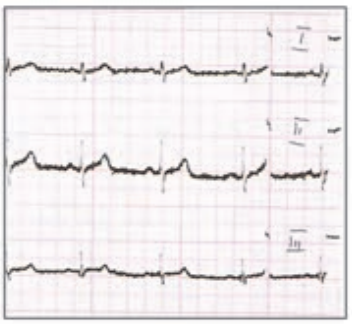
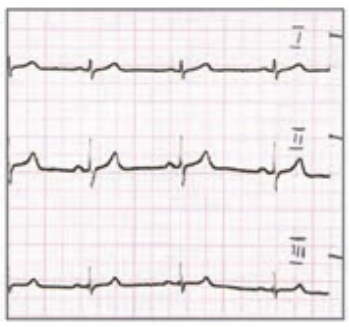
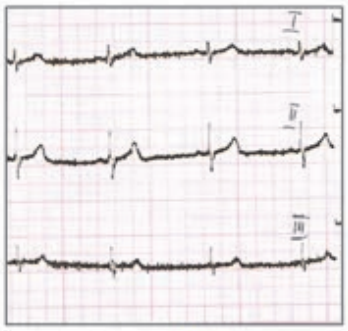
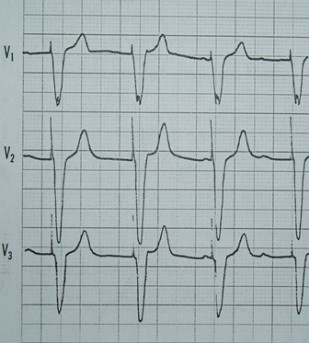
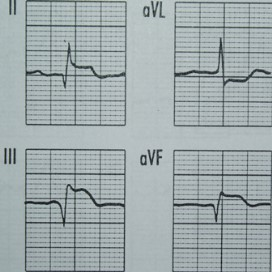
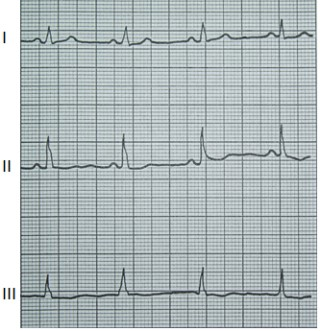
Na zarejestrowanych obrazach badania renoscyntygraficznego widać, że prawa nerka pacjenta
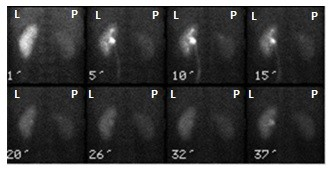
Brak odpowiedzi na to pytanie.
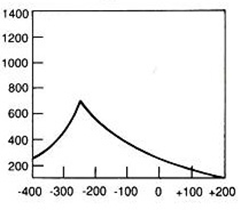
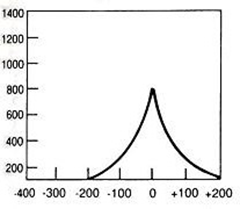
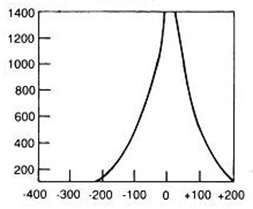
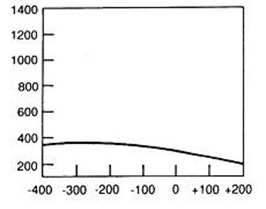
Na przedstawionych kolejnych klatkach badania renoscyntygraficznego widać wyraźnie, że po stronie lewej (oznaczenie L) nerka gromadzi radioznacznik, a następnie stopniowo go wydala – obraz jest dynamiczny, krzywa czas–aktywność w takiej nerce zwykle ma typowy kształt: szybki wzrost, plateau, potem powolny spadek. Po stronie prawej (P) praktycznie od początku badania brak jest wyraźnego ogniska wychwytu w rzucie prawej nerki, a w kolejnych minutach nic się tam istotnie nie zmienia. To właśnie jest typowy obraz nerki, która nie gromadzi radioznacznika – albo z powodu braku perfuzji, albo ciężkiego uszkodzenia miąższu, albo w skrajnych przypadkach braku czynnej nerki (np. nerka zanikowa, po przebytych zmianach zapalnych, niedokrwiennych, po ciężkim uszkodzeniu toksycznym itp.). W rutynowej praktyce medycyny nuklearnej przy interpretacji renoscyntygrafii zawsze porównuje się obie nerki: symetrię ukrwienia, tempo narastania sygnału, maksymalne gromadzenie oraz fazę wydalania. Jeżeli jedna nerka jest praktycznie „niewidoczna” na wszystkich fazach, a tło w tej okolicy nie różni się od reszty jamy brzusznej, mówimy o braku gromadzenia radioznacznika. Moim zdaniem ważne jest też, żeby pamiętać o możliwych przyczynach technicznych: zbyt mała dawka, zła kolimacja, przesunięcie pacjenta – ale tutaj lewa nerka jest prawidłowo widoczna, więc problem techniczny jest mało prawdopodobny. W opisie takiego badania według dobrych praktyk (EANM, SNMMI) podaje się zwykle procentowy udział czynnościowy każdej nerki; przy braku gromadzenia po jednej stronie udział tej nerki będzie bliski 0%. Klinicznie takie rozpoznanie ma duże znaczenie np. przed planowanym zabiegiem urologicznym, kwalifikacją do nefrektomii, oceną powikłań po zatorze tętnicy nerkowej lub po ciężkim odmiedniczkowym zapaleniu. Tego typu obraz nie zostawia dużego pola do interpretacji – to nie jest ani opóźnione gromadzenie, ani czyste zaburzenie fazy wydalania, tylko funkcjonalnie „niema” nerka.