Pytanie 1
Przy użyciu otoskopu protetyk słuchu może stwierdzić
Wynik: 33/40 punktów (82,5%)
Wymagane minimum: 20 punktów (50%)
Przy użyciu otoskopu protetyk słuchu może stwierdzić
Tympanometr jest urządzeniem pozwalającym diagnozować słuch w oparciu o analizę
Co jest niezbędne do prawidłowego przygotowania profilu słuchowego pacjenta niedosłyszącego?
Zgodnie z normą PN-EN 60118-7 procedura wyznaczania równoważnego poziomu szumu na wejściu aparatu słuchowego jest następująca:
W urządzenie typu BI-CROS są zaopatrywani pacjenci, u których stwierdzono
Najczęstszymi przyczynami zniekształconego dźwięku w cyfrowych aparatach słuchowych są:
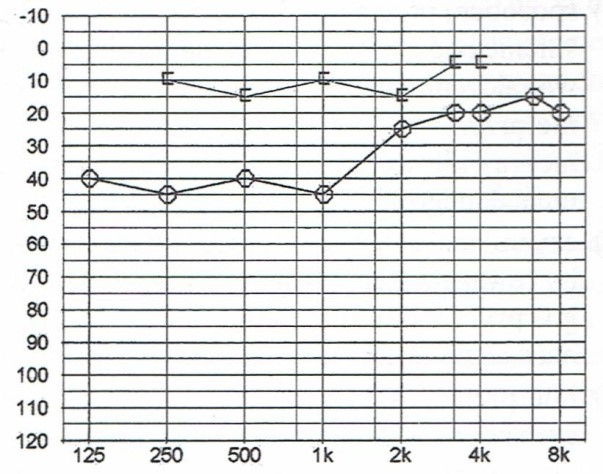
Przedstawiony audiogram wskazuje na niedosłuch
Natężenie dźwięku fali bezpośredniej maleje
Przy zastosowaniu słowa 8-bitowego w przetworniku analogowo-cyfrowym aparatu słuchowego liczba przedziałów poziomów kwantyzacji wynosi
Zalecany tryb pracy aparatu słuchowego, z którego korzysta 3-letnie dziecko, to tryb
Pacjent zgłosił się do punktu protetycznego, ponieważ jego aparat od kilku dni piszczy. Jakie działania powinien podjąć protetyk w pierwszej kolejności?
Ubytek typu odbiorczego w zakresie niskich częstotliwości jest charakterystyczny w początkowym stadium
Cechą obiektywną dźwięku jest
W ilu etapach przebiega proces wykonywania wkładki usznej tzw. metodą PNP?
W badaniu osoby z niedosłuchem odbiorczym o lokalizacji ślimakowej stwierdza się
W celu wyeliminowania ryzyka pojawienia się efektu okluzji podczas dopasowania aparatów słuchowych należy
Do punktu protetycznego zgłosił się pacjent z piszczącym od kilku dniu aparatem zausznym. Jaka może być przyczyna nieprawidłowego funkcjonowania tego aparatu?
Niedziałający aparat słuchowy typu RIC należy odesłać do producenta w przypadku stwierdzenia
W przypadku pojawienia się sprzężenia zwrotnego w aparacie słuchowym protetyk słuchu powinien
Anamnezę przeprowadza się w celu
Próba SISI jest badaniem
Badanie zrozumiałości mowy w polu swobodnym pozwala na określenie
Które badanie słuchu umożliwia określenie progu i stopnia rozróżniania?
Wkładki do uszu dla pływaków są wykonane
W którym z wymienionych badań poddaje się ocenie interwały czasowe (I-III, III-V, I-V)?
W audiometrii tonalnej próg przewodnictwa powietrznego jest wyznaczany w dobrze wyciszonej kabinie audiometrycznej standardowo dla zakresu częstotliwości
Która z wymienionych reguł dopasowania aparatu słuchowego oparta jest o wyniki skalowania głośności?
Zgodnie z rozporządzeniem Ministra Pracy i Polityki Socjalnej, pracodawca ma obowiązek zapewnić pracownikom indywidualną ochronę słuchu przy przekroczeniu dopuszczalnej wartości hałasu
Do punktu protetycznego zgłosił się pacjent z piszczącym od kilku dniu aparatem wewnątrzusznym. Jaka może być przyczyna nieprawidłowego funkcjonowania tego aparatu?
W trakcie kontroli technicznej aparatów słuchowych zgodnie z dyrektywą 93/42/EEC protetyk słuchu może wymienić
Które z badań pozwala na ocenę występowania tzw. rezerwy ślimakowej?
Jaki niedosłuch wywołują choroby ucha wewnętrznego?
Pomiaru całkowitego wzmocnienia akustycznego aparatu słuchowego dokonuje się przy poziomie sygnału wejściowego
Która procedura dopasowania aparatów słuchowych jest przeznaczona do liniowych aparatów słuchowych?
Który system wspomagający słyszenie opiera swoje działania na zasadzie łączności radiowej z wykorzystaniem modulacji?
Przy jakiej minimalnej wartości różnicy pomiędzy progami słyszenia dla przewodnictwa powietrznego i przewodnictwa kostnego dla poszczególnych częstotliwości wynik badania audiometrii tonalnej może być interpretowany jako niedosłuch przewodzeniowy?
Długotrwała ekspozycja na hałas powoduje
Przygotowując pacjenta do ABR, elektrodę pomiarową ujemną umieszcza się na
W urządzenie typu CROS są zaopatrywani pacjenci, u których stwierdzono
W procesie produkcji wkładek metodą p-n-p protetyk słuchu najpierw przygotowuje odlew z ucha, a następnie aby przygotować negatyw tego odlewu, musi go