Pytanie 1
To pytanie jest dostępne tylko dla uczniów i nauczycieli. Zaloguj się lub utwórz konto aby zobaczyć pełną treść pytania.
Odpowiedzi dostępne po zalogowaniu.
Wyjaśnienie dostępne po zalogowaniu.
Wynik: 27/40 punktów (67,5%)
Wymagane minimum: 20 punktów (50%)
To pytanie jest dostępne tylko dla uczniów i nauczycieli. Zaloguj się lub utwórz konto aby zobaczyć pełną treść pytania.
Odpowiedzi dostępne po zalogowaniu.
Wyjaśnienie dostępne po zalogowaniu.
Które materiały wymagają dłuższego namaczania w wodzie oraz płukania po dezynfekcji zastosowaniem aldehydu glutarowego?
Sprzęt medyczny jest klasyfikowany do procesów dekontaminacji, łącznie ze sterylizacją, na podstawie
Po połączeniu 28,5 l wody z 1 500 ml środka dezynfekującego uzyskuje się roztwór o stężeniu
To pytanie jest dostępne tylko dla uczniów i nauczycieli. Zaloguj się lub utwórz konto aby zobaczyć pełną treść pytania.
Odpowiedzi dostępne po zalogowaniu.
Wyjaśnienie dostępne po zalogowaniu.
Metodą oznaczania narzędzi nie jest
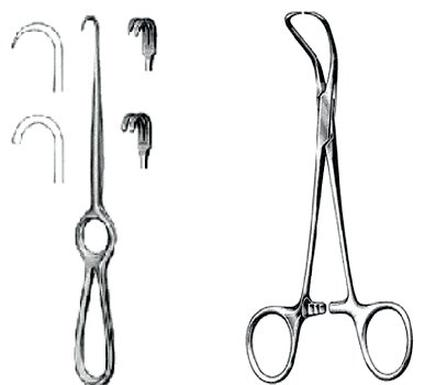
Na ilustracjach przedstawiono
Jaką jednostkę stosuje się do pomiaru temperatury?
Która z metod sterylizacji ma negatywny wpływ na jakość produktów medycznych wykonanych z bawełny?
Jak można pozbyć się mlecznobiałych osadów z narzędzi?
Fosforany obecne w detergentach mają na celu
Odgryzacz kostny działa prawidłowo, gdy test funkcjonalny potwierdzi, że krawędź tnąca przechodzi przez materiał testowy
Według klasyfikacji Spauldinga narzędzia, które mają kontakt z nietkniętymi błonami śluzowymi, klasyfikują się jako wyroby o ryzyku
Metoda sterylizacji tlenkiem etylenu jest właściwa do sterylizacji
Pojemniki do sterylizacji w sterylizatorach parowych z odpowietrzaniem grawitacyjnym powinny być wyposażone w
Kostotomy według klasyfikacji Spauldinga należy zaklasyfikować jako sprzęt
Jakie są temperatura oraz minimalny czas sterylizacji termostabilnego sprzętu medycznego?
Każdy proces sterylizacji przy użyciu pary wodnej powinien być monitorowany za pomocą wskaźników biologicznych, gdy sterylizuje się
To pytanie jest dostępne tylko dla uczniów i nauczycieli. Zaloguj się lub utwórz konto aby zobaczyć pełną treść pytania.
Odpowiedzi dostępne po zalogowaniu.
Wyjaśnienie dostępne po zalogowaniu.
Który z czynników sterylizujących jest w stanie przedostać się do narzędzi niezależnie od ich rozmiaru, formy i materiału, z którego są zrobione?
Według klasyfikacji Spauldinga, maski twarzowe do aparatów Ambu są sklasyfikowane jako wyroby
Przedstawione na ilustracji instrumentarium należy przygotować do maszynowego mycia i dezynfekcji na wózku wsadowym

Gdzie występują tępe elementy robocze?
Dokument udostępniany z preparatem dezynfekcyjnym, zawierający sekcje odnoszące się do m.in. identyfikacji substancji, identyfikacji zagrożeń, pierwszej pomocy oraz indywidualnych środków ochrony, nosi nazwę Karta
Zanim nałożysz olej do konserwacji, modułowe instrumenty powinny być
Nawilżenie narzędzi chirurgicznych stosuje się w celu
Jak należy składować materiały po procesie sterylizacji?
Jakie parametry są monitorowane w trakcie procesu sterylizacji z użyciem tlenku etylenu?
Stan filtra w dnie komory myjni-dezynfektora powinien być sprawdzany przynajmniej raz
Dezynfekcja termiczna narzędzi będzie miała miejsce zgodnie z normą, jeśli myjnia dezynfektor utrzyma temperaturę przez 5 minut na poziomie
W placówkach medycznych wykorzystuje się metody sterylizacji w niskich temperaturach.
Zalecaną metodą do wyjaławiania narzędzi chirurgicznych jest sterylizacja
Wyroby medyczne wrażliwe na temperaturę, umieszczone w torebce papierowo-foliowej, powinny być poddane procesowi sterylizacji
Do czego wykorzystuje się myjnię ultradźwiękową?
Co należy zrobić bezpośrednio po zranieniu się ostrym narzędziem, które mogło być skażone?
Zestaw do usuwania szwów składa się z
Jakiego oleju używa się do konserwacji medycznych produktów ze stali nierdzewnej?
Alkohol nadaje się do usuwania z narzędzi, sprzętu oraz powierzchni resztek
To pytanie jest dostępne tylko dla uczniów i nauczycieli. Zaloguj się lub utwórz konto aby zobaczyć pełną treść pytania.
Odpowiedzi dostępne po zalogowaniu.
Wyjaśnienie dostępne po zalogowaniu.
Kolejne etapy: usuwanie powietrza, nawilżanie wsadu, proces sterylizacji, usuwanie gazu oraz aeracja, to składniki procedury sterylizacji?