Pytanie 1
Który układ w aparacie słuchowym zapobiega zbyt dużym poziomom dźwięku na wyjściu, wprowadzając przy tym bardzo duże zniekształcenia nieliniowe?
Wynik: 35/40 punktów (87,5%)
Wymagane minimum: 20 punktów (50%)
Który układ w aparacie słuchowym zapobiega zbyt dużym poziomom dźwięku na wyjściu, wprowadzając przy tym bardzo duże zniekształcenia nieliniowe?
Każdy pacjent z niedosłuchem, powinien być poinformowany, że po założeniu aparatów słuchowych niezbędny jest trening słuchowy w celu
Brak korzyści ze stosowania aparatów słuchowych jest wskazaniem do wszczepienia implantu w zdiagnozowanym
Czym objawia się neuropatia słuchowa?
W przypadku pacjenta z obustronną atrezją właściwym rozwiązaniem będzie protezowanie
Próba Lombarda stosowana do wykrywania symulacji niedosłuchu wiąże się z
Aby uzyskać poprawę jakości słyszenia przez telefon komórkowy osobie wyposażonej w aparat słuchowy, należy
Protetyk słuchu podczas osłuchiwania aparatu słuchowego zausznego stwierdza, że aparat jest za cichy. Co może być tego przyczyną?
Doboru dodatkowych urządzeń wspomagających słyszenie dokonuje się na podstawie
Protetyk słuchu w czasie kolejnej korekty dopasowania aparatu słuchowego wykorzystuje funkcję
Podstawa strzemiączka opiera się
Pomieszczenie, w którym jest planowane wykonywanie badań słuchu, powinno
Metoda wstępująca i zstępująca jest wykorzystywana między innymi do
Typowym bodźcem stosowanym dla TEOAE jest
Do subiektywnej oceny efektywności dopasowania aparatów słuchowych u dzieci w wieku 0÷5 lat jest wykorzystywany kwestionariusz
Układ przewodzeniowy narządu słuchu tworzą
Aby rozróżnić aparaty słuchowe, przeznaczone do prawego i lewego ucha, uniwersalnym oznaczeniem stosowanym przez producentów na aparatach słuchowych, jest
Która część protezy słuchowej należy tylko do jej części akustycznej?
Jakie skutki może powodować guz kąta mostowo-móżdżkowego (nerwiak nerwu VIII)?
Badaniem słuchu pomocnym w wykryciu głuchoty czynnościowej jest
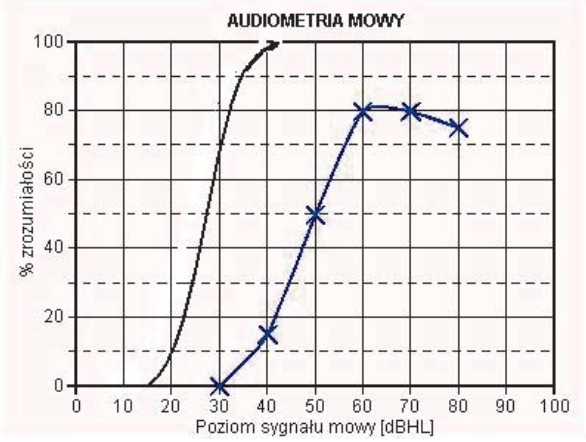
Pokazany na rysunku audiogram słowny pacjenta wskazuje na uszkodzenie słuchu typu
Rehabilitacja słuchu u dzieci w wieku szkolnym, u których utrata słuchu nastąpiła po opanowaniu mowy i nabyciu umiejętności czytania i pisania, ma za zadanie
W którym z wymienionych badań poddaje się ocenie interwały czasowe (I-III, III-V, I-V)?
Po stworzeniu wirtualnego modelu wkładki usznej należy
Audiometr tonowy o poszerzonym górnym zakresie częstotliwości w stosunku do audiometru o podstawowym paśmie, obejmuje zakres
W badaniu audiometrycznym osoby z niedosłuchem odbiorczym o lokalizacji ślimakowej stwierdza się
Wkładki do uszu dla pływaków są wykonane
Pierwszym elementem treningu słuchowego jest
Z jakich elementów składa się system pętli induktofonicznej?
Wskazaniem do natychmiastowej wymiany baterii w aparacie słuchowym przez pacjenta jest stwierdzenie
Do punktu protetycznego zgłosił się pacjent, który skarży się, że jego aparat słuchowy „piszczy”. Jaka może być przyczyna tej usterki?
Jakie są przyczyny powstawania niedosłuchu odbiorczego?
Wyznaczenie progu słyszenia osoba badająca powinna rozpocząć od
Czujnik wykrywający dzwonek do drzwi przesyła informacje do sygnalizatora, który informuje o tym osobę niedosłyszącą
Na podstawie informacji zawartych w instrukcji użytkownika aparatów słuchowych osoba niedosłysząca może samodzielnie wymienić w aparacie słuchowym zausznym jedynie
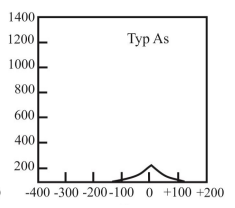
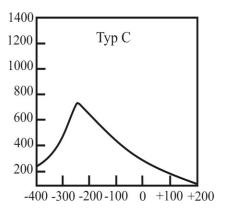
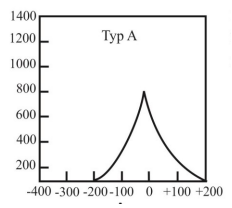
Który typ tympanogramu może wskazywać na występowanie otosklerozy?
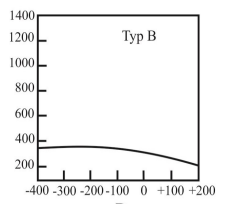
Na etapie dopasowania aparatów słuchowych protetyk słuchu powinien współpracować z lekarzem w zakresie
Jednym z parametrów charakteryzujących głośnik jest pasmo przenoszenia, czyli zakres
Dla narządu słuchu szczególnie szkodliwy jest hałas
W audiometrii impedancyjnej nie jest możliwe wykonanie