Pytanie 1
Który system informatyczny służy do archiwizacji i transmisji obrazów radiologicznych?
Wynik: 38/40 punktów (95,0%)
Wymagane minimum: 20 punktów (50%)
Który system informatyczny służy do archiwizacji i transmisji obrazów radiologicznych?
W medycznym przyspieszaczu liniowym jest generowana wiązka fotonów o energii w zakresie
Parametr SNR w obrazowaniu MR oznacza
W zapisie EKG zespół QRS odzwierciedla
W celu wyeliminowania zakłóceń obrazu MR przez sygnały pochodzące z tkanki tłuszczowej, stosuje się
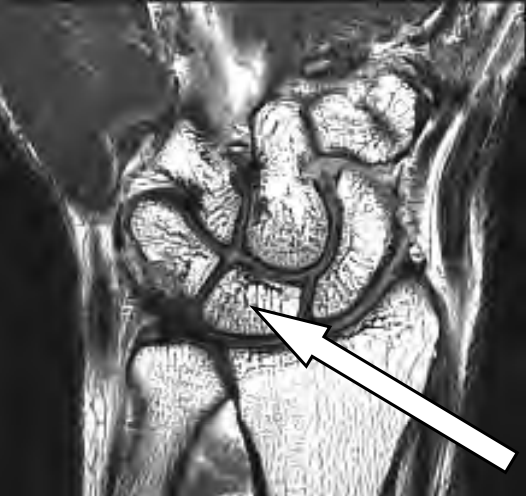
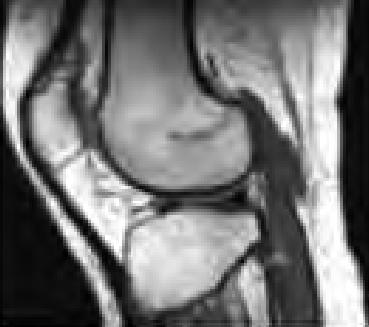
Na obrazie RM nadgarstka lewego strzałką oznaczono kość
Źródłem promieniowania protonowego stosowanego w radioterapii jest
Miejscem wykonania pomiaru densytometrycznego z kości przedramienia jest
Powierzchnia gabinetu rentgenowskiego, w którym zainstalowany jest aparat rentgenowski wyposażony w oddzielną lampę, nie może być mniejsza niż
W badaniu MR czas repetycji TR jest parametrem określającym odstęp czasu między
Na obrazie rezonansu magnetycznego strzałką oznaczono wyrostek kolczysty kręgu
Droga przewodnictwa powietrznego fali akustycznej przebiega przez
Pomiar densytometryczny BMD metodą DXA z kręgosłupa powinien obejmować kręgi
Warstwa półchłonna (WP) jest wyrażona w mm Cu dla
Urografia polega na
Czas połowicznego zaniku jest wykorzystywany
Planowany obszar napromieniania PTV obejmuje
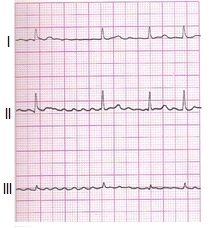
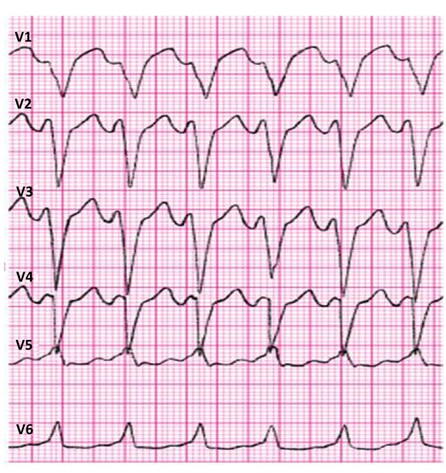
Zamieszczone badanie elektrokardiograficzne wykazało u pacjenta
W radiografii mianem SID określa się
Który detektor w radiografii wymaga laserowego czytnika obrazu?
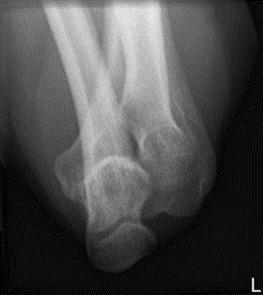
Którą strukturę anatomiczną i w jakiej projekcji uwidoczniono na radiogramie?
W badaniu PET stosuje się tylko radioizotopy emitujące
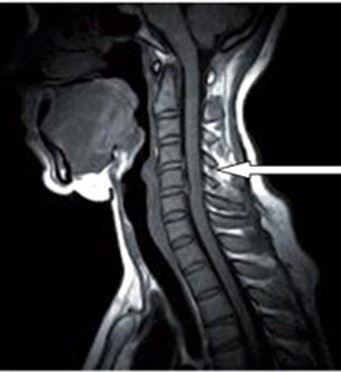
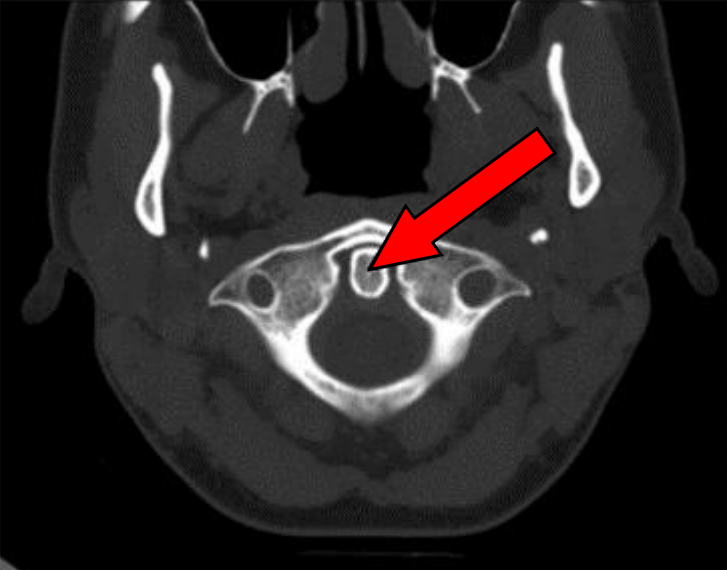
Na przekroju poprzecznym TK kręgosłupa szyjnego strzałką wskazano
W badaniu PET CT wykorzystuje się radioizotopy emitujące promieniowanie
Podczas wykonywania zdjęć wewnątrzustnych zębów górnych linia Campera powinna przebiegać w stosunku do płaszczyzny podłogi
Hałas podczas badania tomografii rezonansu magnetycznego jest efektem ubocznym pracy
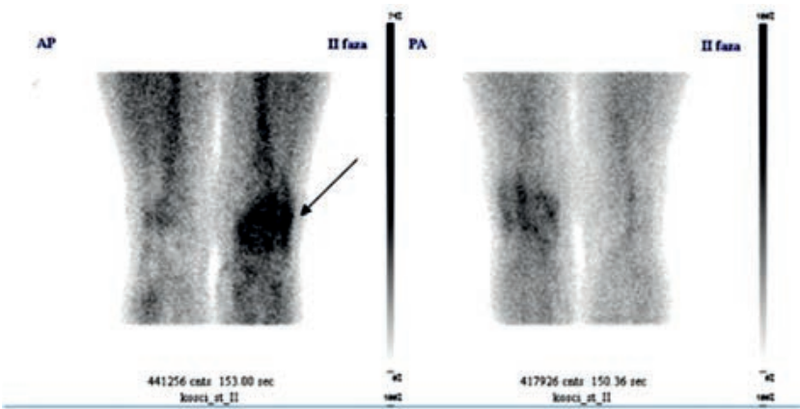
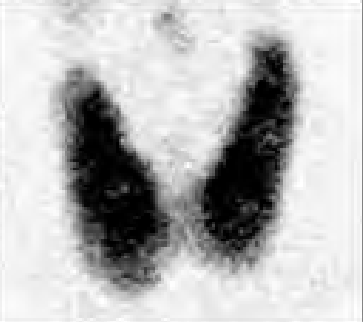
Na którym obrazie zarejestrowano badanie scyntygraficzne?
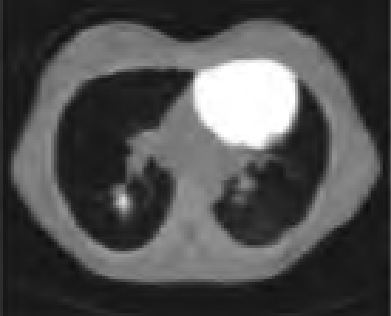
Kryterium rozpoznawczym dla fali δ (delta) w badaniu EKG jest
Jaka jest moc dawki pochłoniętej w brachyterapii HDR?
Teleterapia polega na napromienowaniu
Obiektywną metodą badania słuchu jest audiometria
Który z nowotworów jest hormonozależny?
Hiperfrakcjonowanie dawki w teleradioterapii polega na napromienianiu 2 do 3 razy dziennie dawką frakcyjną
Gruboziarnista folia wzmacniająca wpływa na zwiększenie na obrazie rentgenowskim nieostrości
Który materiał światłoczuły należy zastosować w rentgenodiagnostyce analogowej, by zminimalizować dawkę promieniowania jonizującego otrzymaną przez pacjenta?
W jaki sposób należy ustawić promień centralny w stosunku do ramienia i przedramienia, by wykonać zdjęcie rentgenograficzne stawu łokciowego u pacjenta z przykurczem?
Diagnozowanie metodą PET oparte jest na zjawisku
Gdzie znajduje się węzeł zatokowo-przedsionkowy wywołujący rytmiczne skurcze mięśnia serca?
Które zaburzenie rytmu serca zarejestrowano na elektrokardiogramie?
Na przedstawionym scyntygramie ukazano duży obszar