Pytanie 1
Ćwiczenia w celu poprawy zakresu konwergencji, stosowane pod ścisłym nadzorem ortoptystki, są wskazane w przypadku występowania zeza
Wynik: 37/40 punktów (92,5%)
Wymagane minimum: 20 punktów (50%)
Ćwiczenia w celu poprawy zakresu konwergencji, stosowane pod ścisłym nadzorem ortoptystki, są wskazane w przypadku występowania zeza
W zezie rozbieżnym przy spojrzeniu do góry kąt zeza zwiększa się powyżej 15 Dpr.
Podana w ramce informacja wskazuje na wystąpienie zespołu
Który wynik badania wady refrakcji przy użyciu autorefraktometru wskazuje na konieczność zastosowania w korekcji szkła rozpraszającego?
Jednym z objawów porażenia postępującego mięśni gałkoruchowych jest
Ile dioptrii wynosi akomodacja nieskorygowanego nadwzrocznego oka o refrakcji R= +3,00 Dsph obserwującego przedmiot odległy od oczu o 50 cm?
Która informacja uzyskana w wywiadzie jest istotna w rozpoznaniu niedowidzenia z nieużywania oka?
W badaniu cover-testem po odsłonięciu oka zaobserwowano ruch nastawczy gałki ocznej w kierunku od skroni do nosa. Świadczy to o występowaniu
W wyniku porażenia nerwu VI u pacjenta występuje
Korekcji pryzmatycznej nie należy stosować w leczeniu
Jeżeli u pacjenta w jednym oku występuje nadwzroczność a w drugim krótkowzroczność, to należy stwierdzić
Ćwiczenia z użyciem separatora mają na celu
Do sensorycznych przyczyn powstawania choroby zezowej według Wortha-Chavassé’a zalicza się
Horyzontalna listwa pryzmatyczna ma zastosowanie w ćwiczeniach
W których soczewkach stosuje się specjalne zmniejszenie centralnej grubości soczewki dodatniej i obwodowej soczewki ujemnej?
Ciało szkliste wypełnia przestrzeń gałki ocznej pomiędzy
Zespół specyficznych trudności w nauce czytania i pisania u dziecka w wieku szkolnym spowodowany zaburzeniami widzenia obuocznego to
Ćwiczenia z zastosowaniem konwertera są zalecane pacjentom z zezem
W wyniku ćwiczeń uzyskano poprawę fiksacji z ekscentrycznej na centralną. Który z aparatów należy wykorzystać do ćwiczeń w kolejnym etapie leczenia?
Przed przystąpieniem do badania forii poziomej oka prawego na krzyżu Maddoxa należy pacjentowi ustawić pałeczkę Maddoxa
Nadwzroczność osiowa występuje wtedy, gdy
W celu utrwalenia pozytywnych rezultatów ćwiczeń zakresu fuzji w konwergencji i dywergencji należy w terapii wykorzystać
Obserwacja i wywiad z pacjentem wykazały wyrównawcze ustawienie głowy z brodą uniesioną ku górze. Taki stan może sugerować występowanie zeza
Dziedziczny zanik nerwu wzrokowego spowodowany mutacją mitochondrialnego DNA określa się jako zespół
Które kryterium powinno być spełnione, aby pacjent mógł wykonywać ćwiczenia z użyciem cheiroskopu?
Przy nadmiernej konwergencji a prawidłowej akomodacji pacjent na diploskopie widzi litery
W celu ułatwienia pacjentowi z ortoforią rozluźnienia akomodacji podczas wykonywania ćwiczeń z użyciem diploskopu należy zastosować szkła
W której metodzie penalizacji należy zastosować pełne wyrównanie wady refrakcji z dodatkiem od +1,00 Dsph do +3,00 Dsph przed okiem niedowidzącym?
Który wynik badania widzenia przestrzennego testem TNO świadczy o poprawie, jeśli przed przystąpieniem do ćwiczeń pacjent prawidłowo określił położenie wszystkich figur na V tablicy?
U 6-letniego dziecka z exotropią okresową należy zastosować ćwiczenia z użyciem
Skurcz mięśnia prostego górnego powoduje
Która metoda leczenia niedowidzenia wymaga zastosowania powidoków oraz zjawiska Haidingera?
Które zaburzenie może powstać na skutek występowania ptozy wrodzonej?
U 6-letniego dziecka z egzotropią okresową należy zastosować ćwiczenia z użyciem
W celu poprawy sprawności akomodacji u 16-letniego pacjenta należy wykonać ćwiczenia z zastosowaniem
W których soczewkach stosuje się specjalne zmniejszenie centralnej grubości soczewki dodatniej i obwodowej soczewki ujemnej?
Która informacja uzyskana w wywiadzie rodzinnym jest nieistotna w etiologii zeza?
Który wynik badania świadczy o uzyskaniu prawidłowego zakresu fuzji w konwergencji, jeżeli przed ćwiczeniami u pacjenta badanego testem foveolarnym wynik add wyniósł 5°?
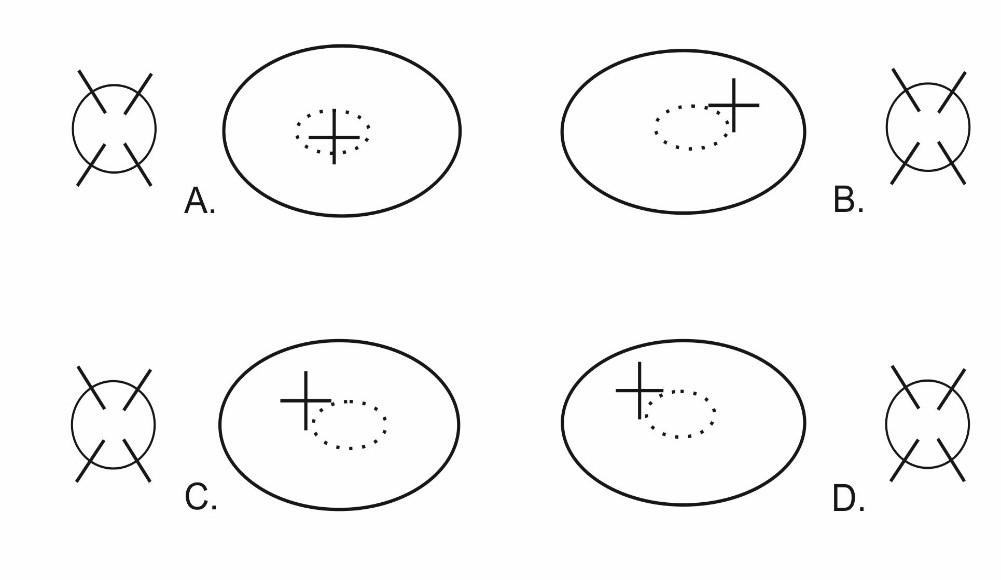
Który wynik badania fiksacji świadczy o występowaniu u pacjenta fiksacji paramakularnej oka lewego?
Dziedziczny zanik nerwu wzrokowego spowodowany mutacją mitochondrialnego DNA określa się jako zespół
Zjawisko Haidingera pobudzające działanie dołka środkowego plamki oka niedowidzącego zostało zastosowane w metodzie według