Pytanie 1
Która cecha subiektywna dźwięku odpowiada obiektywnemu natężeniu dźwięku?
Wynik: 34/40 punktów (85,0%)
Wymagane minimum: 20 punktów (50%)
Która cecha subiektywna dźwięku odpowiada obiektywnemu natężeniu dźwięku?
Analiza wyników badań zawartych w tabeli wskazuje na występowanie w uchu prawym niedosłuchu odbiorczego o lokalizacji ślimakowej
| RODZAJ BADANIA | UCHO PRAWE | UCHO LEWE |
|---|---|---|
| PRÓBA WEBERA | lateralizuje do ucha lewego | |
| PRÓBA RINNEGO | mały dodatni | ujemny |
| AUDIOMETRIA TONALNA | uszkodzenie układu odbiorczego – ubytek słuchu dla przewodnictwa powietrznego i kostnego | uszkodzenie układu przewodzeniowego – ubytek słuchu dla przewodnictwa powietrznego |
| AUDIOMETRIA SŁOWNA | krzywa artykulacyjna nie osiąga progu dyskryminacji | krzywa artykulacyjna przesunięta w prawo, osiąga 100% rozumienia mowy |
| PRÓBA FOWLERA | OWG (+) | OWG (-) |
| AUDIOMETRIA BEKESYEGO | typ II | typ I |
| ABR | morfologia zapisu prawidłowa | wydłużona latencja fali V |
Brak odpowiedzi na to pytanie.
Co to jest OSPL90?
Na etapie dopasowania aparatów słuchowych protetyk słuchu powinien współpracować z lekarzem w zakresie
Do okienka owalnego dochodzi podstawa
U dzieci, niezależnie od wielkości i rodzaju ubytku słuchu, zaleca się stosowanie aparatów
W pracy aparatu słuchowego stwierdzono niewielkie zakłócenia – sprzężenia. Protezyk usunął je samodzielnie, bez odsyłania aparatu do serwisu. Naprawa obejmowała tylko
Przed przystąpieniem do pobierania odlewu z ucha protetyk powinien przygotować zestaw do pobierania odlewu, który składa się z otoskopu, strzykawki wyciskowej oraz
Który audiogram dotyczy pohałasowego ubytku słuchu?
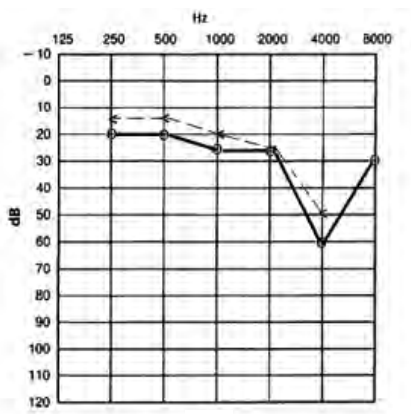
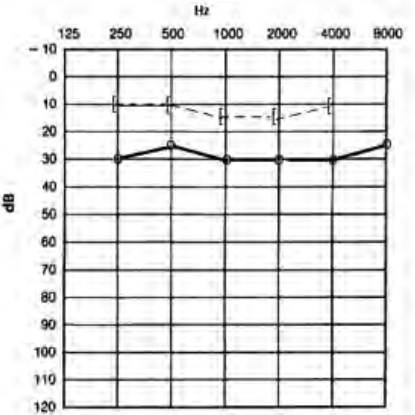
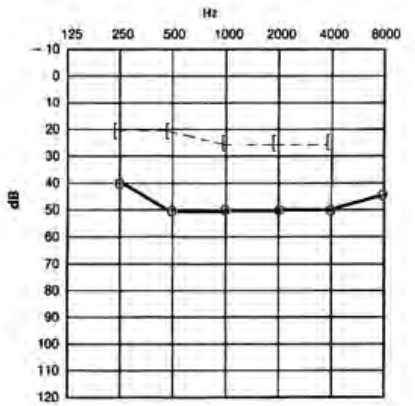
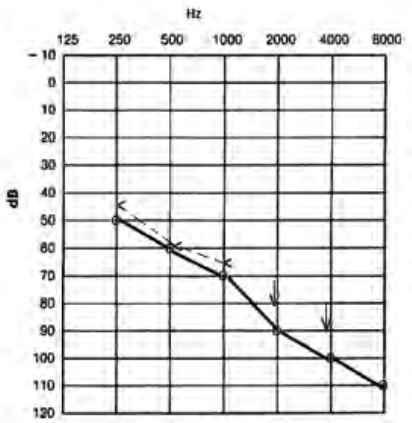
Protetyk słuchu w czasie kolejnej korekty dopasowania aparatu słuchowego wykorzystuje funkcję
Które metody wykorzystuje się w rehabilitacji słuchowej dzieci z lekkim ubytkiem słuchu?
Który z programów bezpośrednio nie służy do dopasowywania aparatów słuchowych?
Pierwszym etapem wykonania obudowy aparatu słuchowego w technice szybkiego prototypowania jest
Zastosowanie stereolitografii przy produkcji wkładek pozwala pominąć proces
Do określenia związanych ze słyszeniem potrzeb dorosłego pacjenta można wykorzystać kwestionariusze
Które postępowanie jest zgodne z zasadami pobierania formy z ucha?
Która metoda badania słuchu przeprowadzana u dzieci do 4 miesiąca życia opiera się na obserwacji reakcji dziecka na proste bodźce dźwiękowe?
Protezy słuchu na pewno nie pobierze odlewu z ucha u pacjenta, u którego stwierdzi
Długotrwałe noszenie aparatu słuchowego tylko na jednym uchu przy obustronnym ubytku słuchu może powodować:
W celu wyeliminowania prawdopodobieństwa powstawania sprzężenia zwrotnego w aparacie słuchowym należy zastosować wkładkę
Układ przewodzeniowy narządu słuchu tworzą
Niedosłuch przewodzeniowy występuje w przypadku
Do punktu protetycznego zgłosił się pacjent z jednostronnym niedosłuchem przewodzeniowym powstałym w wyniku przewlekłego zapalenia ucha środkowego z wyciekiem ropnym. Pacjent chciałby lepiej słyszeć. Protetyk słuchu powinien zaproponować mu protezowanie aparatem
W przypadku mikrocji lub atrezji u dziecka powyżej 4-roku życia należy zastosować
Który materiał wykorzystuje się w technologii komputerowego wytwarzania obudów aparatów słuchowych?
W jaki sposób należy dbać o aparat słuchowy w przypadku nadmiernego pocenia się?
Zaburzenia naczyniowe w obrębie OUN dotyczące obszaru unaczynienia tętnicy błędnikowej mogą prowadzić do
Wykonując próbę SISI, prosi się pacjenta, aby sygnalizował
Aby prawidłowo osuszyć zawilgocony aparat słuchowy, należy
W generatorach szumu i aparatach typu CROS i BICROS jest wykorzystywana wkładka
Protetyk słuchu, wykonując pacjentowi badanie audiometryczne metodą zstępującą, powinien poprosić go, aby zasygnalizował, kiedy
W celu zwiększenia stosunku sygnału do szumu, w aparacie słuchowym stosuje się
Anamnezę przeprowadza się w celu
Jaki lekarz wystawia wniosek na wykonanie aparatu słuchowego (zlecenie na zaopatrzenie w wyroby medyczne) i następnie współpracuje z protetykiem słuchu podczas dobierania aparatów słuchowych?
Jeżeli wystąpił niedosłuch w zakresie wysokich częstotliwości, to w ślimaku uległ zaburzeniu odbiór i analiza tonów w części
Jaki wpływ na percepcję pacjenta i wynik badania słuchu audiometrią tonalną mają maskery wąskopasmowe prezentowane ipsilateralnie w stosunku do sygnału tonalnego generowanego przez audiometr?
W urządzenie typu CROS są zaopatrywani pacjenci, u których stwierdzono
Ostatnim etapem produkcji wkładki metodą SLA jest
Które badanie słuchu należy przeprowadzić z użyciem mostka impedancyjnego?
Pomieszczenie do wykonywania badań audiometrycznych według PN-EN ISO 8253-1 powinno spełniać następujące minimalne warunki: