Pytanie 1
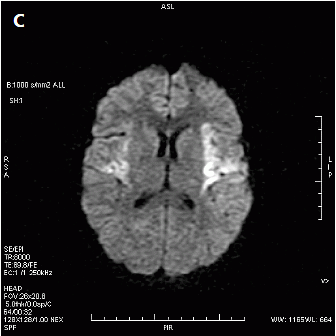
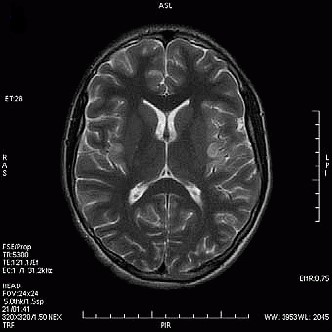
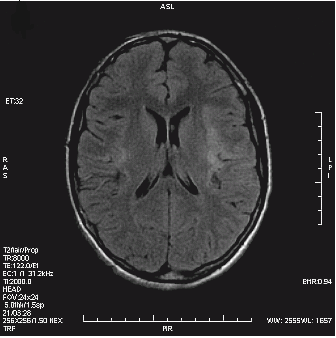
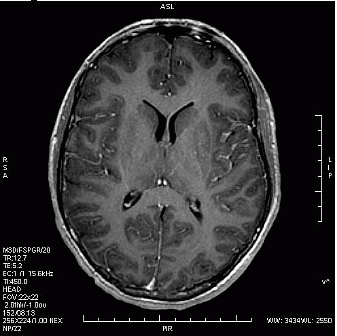
Który obraz MR mózgu został wykonany w sekwencji DWI?
Wynik: 25/40 punktów (62,5%)
Wymagane minimum: 20 punktów (50%)
Który obraz MR mózgu został wykonany w sekwencji DWI?




W scyntygrafii kośćca „ogniska gorące” oznaczają miejsca
Który system informatyczny służy do archiwizacji i transmisji obrazów radiologicznych?
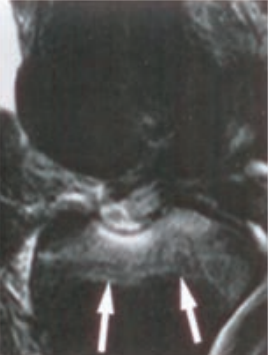
Obraz stawu kolanowego otrzymano metodą
Pozytywny środek cieniujący najczęściej stosowany w rentgenodiagnostyce powinien charakteryzować się
Czas połowicznego zaniku jest wykorzystywany
Warstwa półchłonna (WP) służy do obliczania
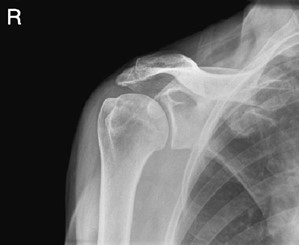
Na radiogramie uwidoczniono
Podczas badania gammakamerą źródłem promieniowania jest
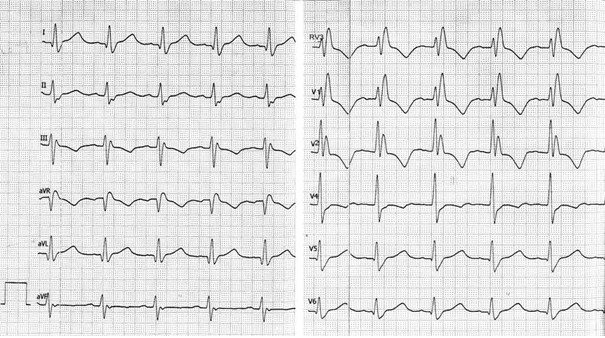
Przedstawiony zapis elektrokardiograficzny może wskazywać na
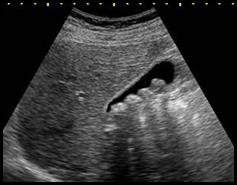
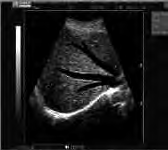
Którą strukturę anatomiczną uwidoczniono na zamieszczonym obrazie USG?
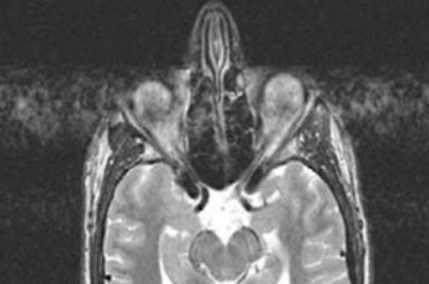
Co jest przyczyną artefaktu widocznego na obrazie MR?
Jakie symbole mają odprowadzenia kończynowe dwubiegunowe w badaniu EKG?
Gadolin jako dożylny środek kontrastowy stosowany w MR powoduje
Standardowe badanie USG średniej wielkości piersi wykonuje się głowicą w zakresie częstotliwości
Wskazaniem do zastosowania brachyterapii w leczeniu radykalnym jest rak
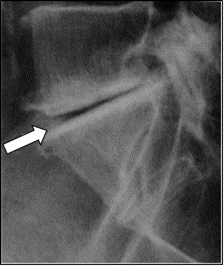
Na zamieszczonym rentgenogramie strzałką zaznaczono
W radiologii stomatologicznej ząb o numerze 23 to kieł
Warstwa półchłonna (WP) jest wyrażona w mm Cu dla
Przedstawiony obraz został zarejestrowany podczas wykonywania

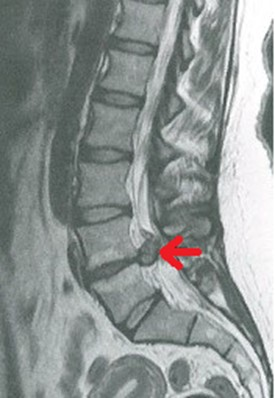
Na obrazie MR kręgosłupa lędźwiowego strzałką wskazano
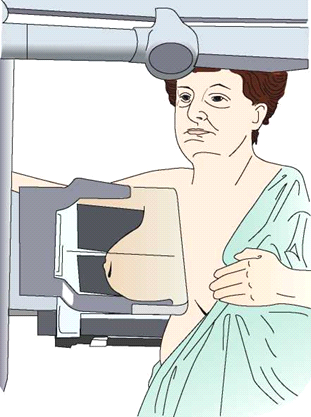
Ilustracja przedstawia pozycjonowanie pacjentki do badania mammograficznego w projekcji
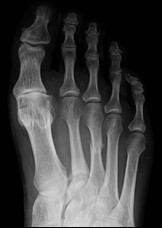
Na radiogramie stopy uwidocznione jest złamanie trzonu
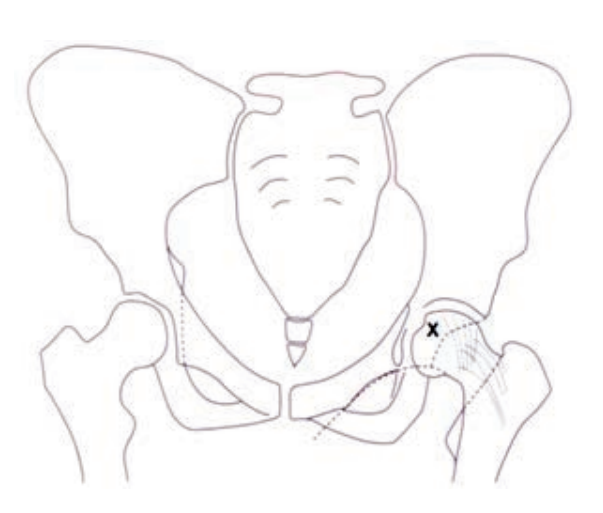
Na rycinie rentgenogramu w projekcji AP symbolem X oznaczono
Kolonoskopia to badanie, które ma na celu ocenę błony śluzowej
Na obrazie radiologicznym uwidoczniono złamanie kości
Wskazaniem do wykonania scyntygrafii perfuzyjnej jest
Który obszar napromieniania w radioterapii oznacza się skrótem PTV?
Na obrazie ultrasonograficznym jamy brzusznej uwidoczniono
Szczytowy przepływ wydechowy zarejestrowany w trakcie badania maksymalnie natężonego wydechu jest oznaczany skrótem
Obrazy DDR są tworzone w trakcie
W badaniu MR czas repetycji TR jest parametrem określającym odstęp czasu między
Przemiana promieniotwórcza radu w ren opisana wzorem \( {}_{88}^{226}\text{Ra} \to {}_{86}^{222}\text{Rn} + {}_{2}^{4}\text{He} \) jest rozpadem
Zdjęcie którego zęba górnego zlecił na skierowaniu lekarz stomatolog?
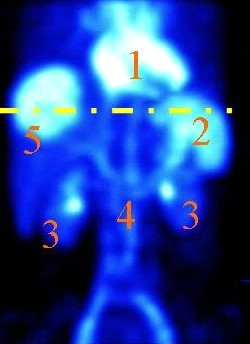
Który narząd na obrazie scyntygrafii znakowanej erytrocytami zaznaczono cyfrą 2?
W medycznym przyspieszaczu liniowym jest generowana wiązka fotonów o energii w zakresie
Na zamieszczonej ilustracji przedstawiono ułożenie pacjenta do wykonania zdjęcia rentgenowskiego
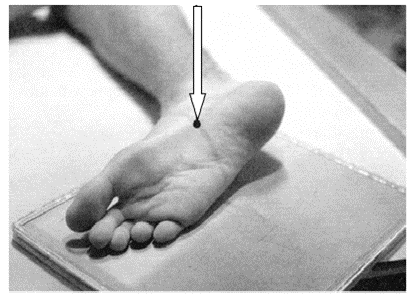
Na ilustracji przedstawiono przygotowanie pacjenta do badania
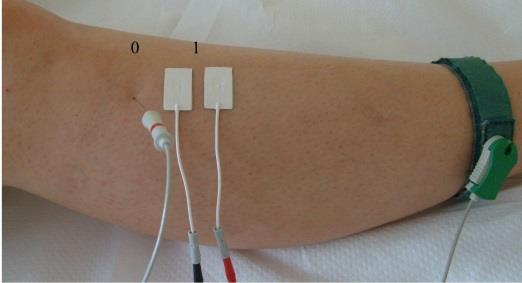
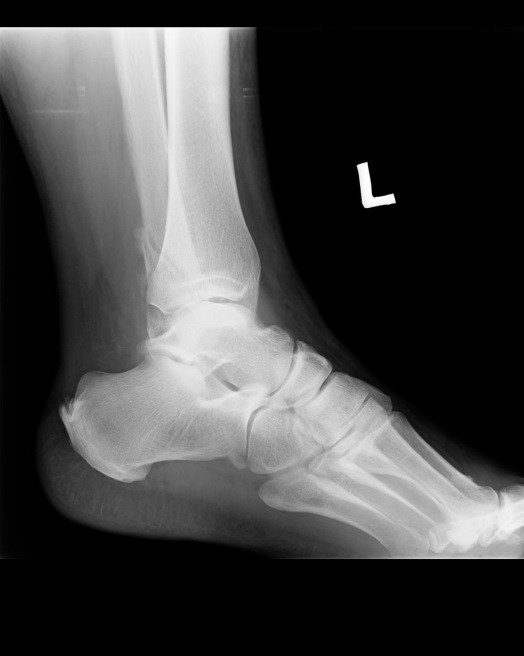
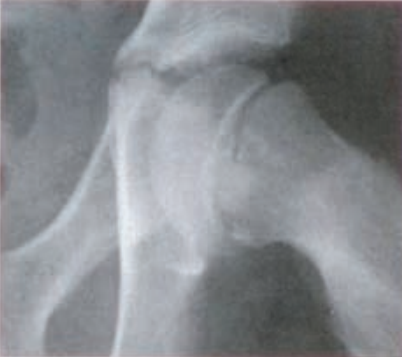
Na rentgenogramie przedstawione jest złamanie Saltera-Harrisa typu
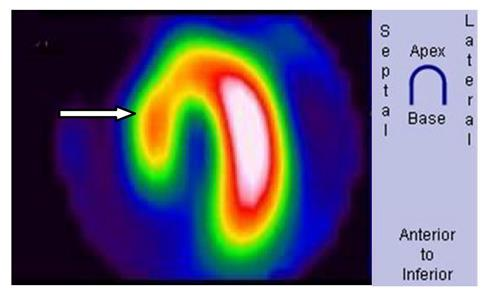
Na obrazie scyntygrafii perfuzyjnej serca strzałką wskazano ścianę