Pytanie 1
W jakim urządzeniu wykorzystuje się zjawisko kawitacji jako podstawę działania?
Wynik: 28/40 punktów (70,0%)
Wymagane minimum: 20 punktów (50%)
W jakim urządzeniu wykorzystuje się zjawisko kawitacji jako podstawę działania?
Powstanie powłoki pasywnej na powierzchni narzędzi spowoduje
Akceptowalny Poziom gwarancji sterylności (SAL) wynosi
Sprzęt medyczny jest klasyfikowany do procesów dekontaminacji, łącznie ze sterylizacją, na podstawie
Które materiały wymagają dłuższego namaczania w wodzie oraz płukania po dezynfekcji zastosowaniem aldehydu glutarowego?
Jakie jest procentowe stężenie roztworu roboczego, jeżeli przygotowano go z 400 ml środka dezynfekującego oraz 4,6 l wody?
Brak odpowiedzi na to pytanie.
Czym jest antyseptyka?
Do grawitacyjnego procesu sterylizacji przeznaczone są pojemniki sterylizacyjne wielokrotnego użytku (kontenery)?
Zgodnie z obowiązującymi wytycznymi dotyczącymi sterylizacji, wprowadzonymi w 2017 roku, czas pomiędzy używaniem narzędzi a ich dekontaminacją nie powinien przekraczać
W początkowej fazie korozji wżerowej narzędzie chirurgiczne wykazuje zmiany korozyjne o charakterystycznym wyglądzie
Jaką jednostkę stosuje się do pomiaru temperatury?
Jaki znak jest umieszczany na wskaźnikach do monitorowania procesu sterylizacji radiacyjnej?
Główną metodą dezynfekcji bielizny operacyjnej oraz narzędzi chirurgicznych jest sterylizacja
Wybór parametrów sterylizacji przy użyciu pary wodnej zależy od
Rury silikonowe używane w respiratorze powinny być czyszczone oraz dezynfekowane w myjni dezynfektorze na wózku wsadowym do
W myjni ultradźwiękowej możliwe jest czyszczenie
Według klasyfikacji Spauldinga, gastrofiberoskop zalicza się do sprzętu
Prewencja zakażeń krwiopochodnych bazuje na zasadzie,
W pozycji otwartej lub zapiętej na pierwszy ząbek, jakie narzędzia powinno się pakować?
Jako środek osobistej ochrony wymagany podczas wykonywania prac z tlenkiem etylenu wykorzystuje się rękawice
Jaką ilość koncentratu środka dezynfekcyjnego oraz wody trzeba zastosować, aby przygotować 2 litry roztworu roboczego preparatu dezynfekcyjnego o stężeniu 4%?
Alkohol nadaje się do usuwania z narzędzi, sprzętu oraz powierzchni resztek
Glukoprotamina, zawierająca alkiloaminę, nie jest używana do dezynfekcji narzędzi wykonanych z materiałów typu
Woda, która ma wysoką zawartość soli wapnia oraz soli magnezu, określana jest jako woda
Dokumentacja dotycząca procesu sterylizacji nie musi zawierać
Według Normy PN EN ISO 15883 dotyczącej myjni dezynfektorów, zaleca się stosowanie procesu dezynfekcji, gdy tylko jest to możliwe
Dezynfekcję narzędzi przy użyciu maszyn należy realizować
Brak odpowiedzi na to pytanie.
Czas trwałości sterylnych narzędzi jest uzależniony od
Wzierniki nosowe są stosowane w procedurach
Według klasyfikacji Spauldinga wyrób medyczny przedstawiony na ilustracji należy do grupy ryzyka
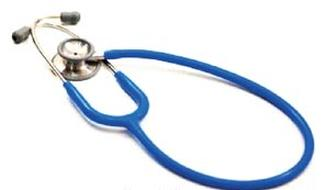
Implant, który utracił swoje właściwości użytkowe i ma być zniszczony, to
Jakie narzędzia chirurgiczne są wyposażone w zamki?
Za dobór wskaźnika chemicznego, jego zastosowanie oraz interpretację wyników, odpowiada
Odpowiednia dezynfekcja haków pęcherzowych szerokich powinna być przeprowadzona przy użyciu metody
Na wózku do mycia i dezynfekcji sprzętu anestezjologicznego powinno się umieścić
Aerator to urządzenie stosowane w sterylizatorni do
Po połączeniu 25 ml koncentratu środka dezynfekującego z wodą otrzymano 1 litr użytkowego roztworu o stężeniu
Jakie wymagania dotyczące przechowywania pakietów po procesie sterylizacji są zgodne z normami zawodowymi?
Jakie narzędzia chirurgiczne powinny być rozłożone przed procesem dezynfekcji?
Kraniki stosowane przy instrumentach laparoskopowych powinny być poddawane myciu oraz dezynfekcji?