Pytanie 1
W którym aparacie można połączyć metalowe pierścienie ze śrubą techniką lutowania?
Wynik: 9/40 punktów (22,5%)
Wymagane minimum: 20 punktów (50%)
W którym aparacie można połączyć metalowe pierścienie ze śrubą techniką lutowania?
Lewy dolny drugi przedtrzonowiec stały oznaczany jest symbolem -5 (minus 5) według systemu oznaczania zębów
Podczas wykonywania odlewu protezy szkieletowej techniką przez model, lej odlewniczy uzyskuje się
Za ruchy boczne żuchwy odpowiada głównie mięsień
Funkcję ramienia stabilizującego klamry, w protezie częściowej akrylowej, pełni
Która czynność jest parafunkcją?
Która warstwa ceramiki ma za zadanie zablokowanie szarego odcienia pdbudowy metalowej?
Do statycznych metod ustawiania zębów w protezach całkowitych zalicza się metodę
Modele do wykonania szyn zgryzowych najkorzystniej jest montować w artykulatorze
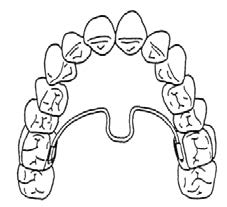
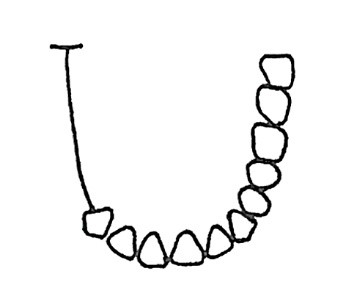
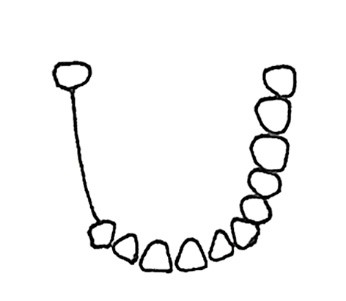
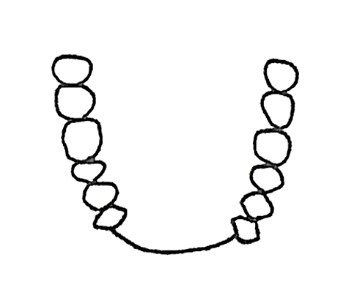
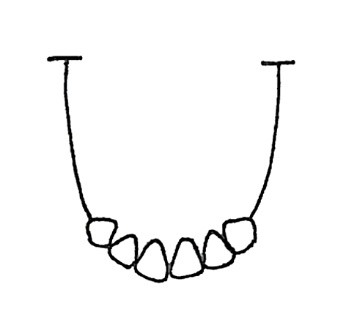
Który rysunek przedstawia IV klasę braków w uzębieniu według klasyfikacji Kennedy`ego?
Uszczelnienie brzeżne w modelowanych podbudowach uzupełnień stałych wykonuje się z wosku
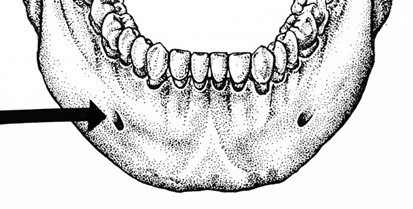
Na rysunku strzałką zaznaczono
W którym systemie oznaczania zębów, drugi stały trzonowiec górny lewy jest zapisywany symbolem przedstawionym na ilustracji?
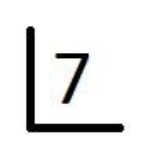
W uzębieniu stałym jako pierwsze w szczęce pojawiają się
Ząb jednokorzeniowy, o stożkowatej koronie. Powierzchnia przedsionkowa korony jest pięciokątna. Brzeg sieczny składa się z dwóch części przechodzących jedna w drugą pod kątem: mezjalnej krótszej i dystalnej dłuższej. Powierzchnie styczne są trójkątne.
Do której grupy zębów stałych należy opisany ząb?
Wzorniki zwarciowe do wykonania protez całkowitych metodą biofunkcjonalną, należy wykonać na
Który wyrostek jest elementem budowy stawu skroniowo-żuchwowego?
Podniesienie wysokości zwarcia w protezach akrylowych polimeryzowanych termicznie może być spowodowane
Powierzchnia wargowa korony przypomina trapez. Jest ona nieregularnie wypukła. Jej największa wypukłość znajduje się w części przyszyjkowej, a punkt styczny przyśrodkowy znajduje się w odległości 1/5 od brzegu siecznego. Na powierzchni tej widoczne są dwie płytkie bruzdy, które biegną od brzegu siecznego w kierunku szyjki i w miarę oddalania się od tego brzegu zanikają. Przedstawiony opis charakteryzuje ząb sieczny
Zęby przedtrzonowe mają zazwyczaj pojedyncze stożkowe korzenie, z wyjątkiem przedtrzonowców
Które postępowanie jest zgodne z technologią naprawy złamanej klamry w protezie częściowej osiadającej?
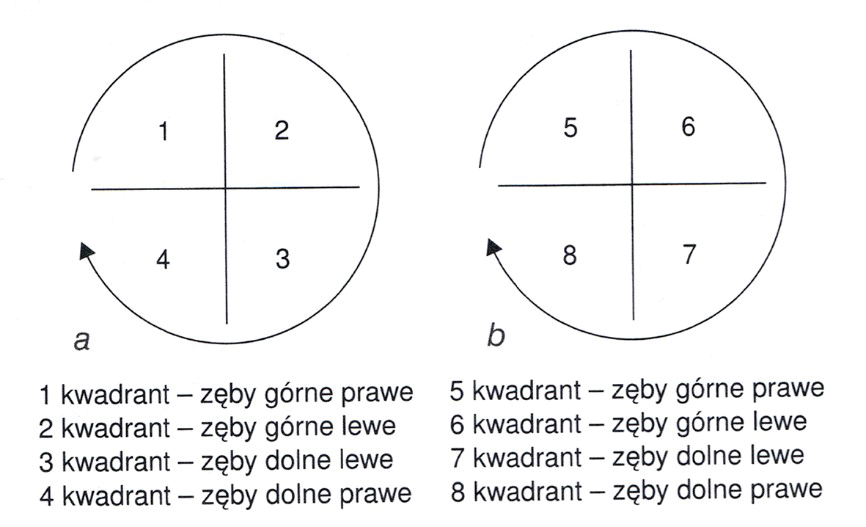
Wskaż system oznaczania zębów przedstawiony na schemacie.
Którą funkcję spełnia cierń w protezie szkieletowej?
Do umocowania protez overdenture w jamie ustnej służą
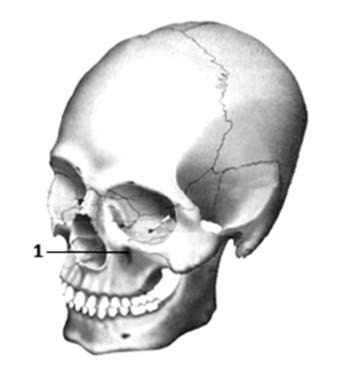
Na rysunku twarzoczaszki cyfrą 1 jest oznaczony
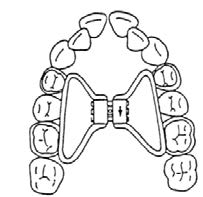
Przedstawiony na ilustracji zestaw służy do

W przypadku patologicznego starcia zębów powikłanym schorzeniem stawu skroniowo-żuchwowego, w celu podniesienie zwarcia powyżej 2 mm stosuje się leczenie
W klasyfikacji Galasińskiej-Landsbergerowej, II klasa oznacza braki
Gips artykulacyjny charakteryzuje się
Na ilustracji przedstawiono etap zamiany wosku na tworzywo akrylowe w wykonawstwie protezy całkowitej metodą

Norma okluzji w odcinku bocznym w zwarciu centralnym to klasa
W krążku ćwicznym Friela wysokość stożków wynosi
Protezę z obturatorem u osób dorosłych stosuje się najczęściej
Szyna Gunninga-Porta stosowana jest do leczenia
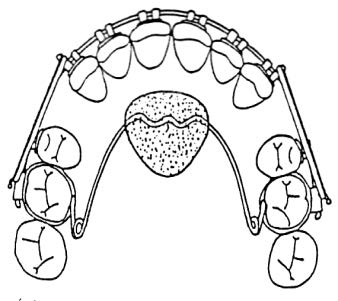
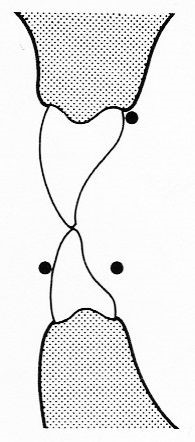
Rysunek przedstawia rzut zębów przednich. Kropkami zaznaczono położenie łuku wargowego i językowego w aparacie Klammt'a. Do leczenia której wady zgryzu stosuje się przedstawione położenie łuków w tym aparacie?
Szynę Michigan stosuje się w celu
Który materiał jest stosowany do wykonania podbudowy korony w systemie Adapta?
Której masy wyciskowej należy użyć do wykonania wycisków dwuwarstwowych?
Talerzyki pomiarowe, mocowane na pionowym ramieniu paralelometru, służą do
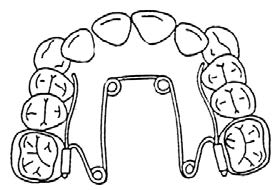
Wskaż rysunek przedstawiający aparat Nance’a.