Pytanie 1
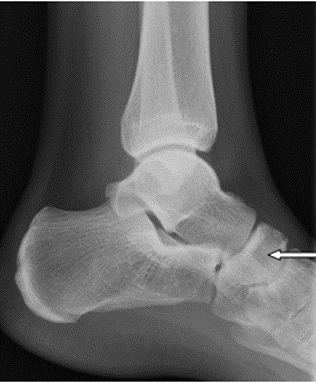
Na zamieszczonym radiogramie strzałką oznaczono kość
Wynik: 37/40 punktów (92,5%)
Wymagane minimum: 20 punktów (50%)
Na zamieszczonym radiogramie strzałką oznaczono kość

Podstawowym elementem diagnostycznym aparatury izotopowej wykorzystującej emisyjne metody pomiaru jest
W badaniu EEG w systemie „10-20” elektrody w okolicy skroniowej oznaczone są literą
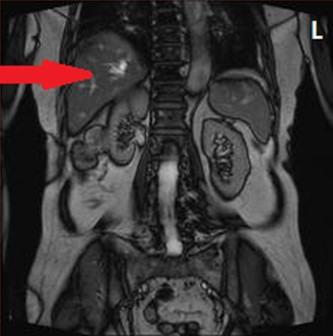
Na obrazie MR jamy brzusznej strzałką wskazano
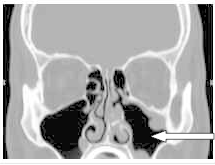
Na obrazie TK zaznaczono zatokę
Wskaż roczną dawkę graniczną dla osób zatrudnionych w warunkach narażenia na promieniowanie jonizujące.
Odprowadzenie II rejestruje różnicę potencjałów między
Teleradioterapia 4D na etapie planowania leczenia wykorzystuje obrazy
Miejscem wykonania pomiaru densytometrycznego z kości przedramienia jest
Na jakim etapie procesu karcynogenezy dochodzi do inwazji miejscowej nowotworu i tworzenia przerzutów odległych?
Do badania MR nadgarstka pacjenta należy ułożyć
Na skanie rezonansu magnetycznego serca oznaczono
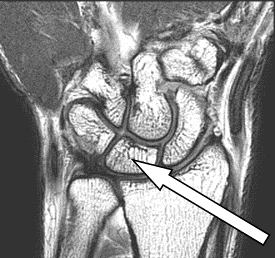
Na zamieszczonym obrazie RM nadgarstka lewego strzałką wskazano kość
Jakie symbole mają odprowadzenia kończynowe dwubiegunowe w badaniu EKG?
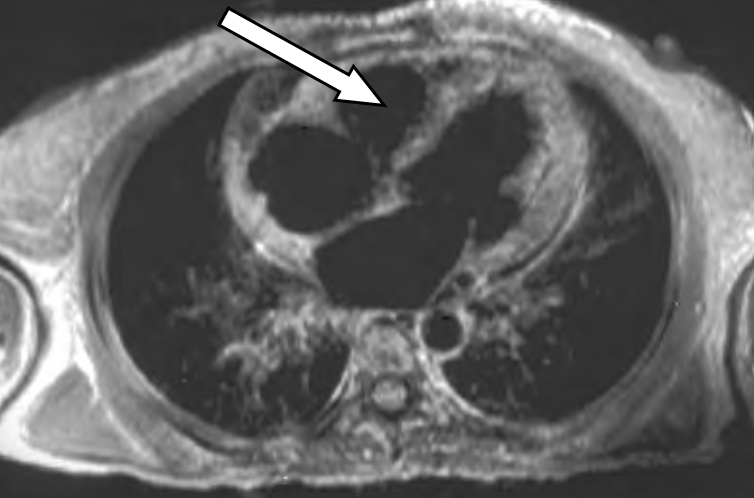
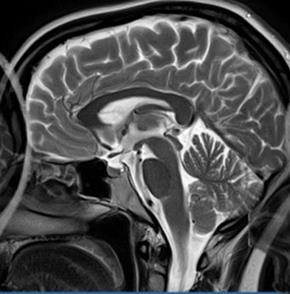
Która przyczyna spowodowała powstanie artefaktu widocznego na zamieszczonym obrazie MR?
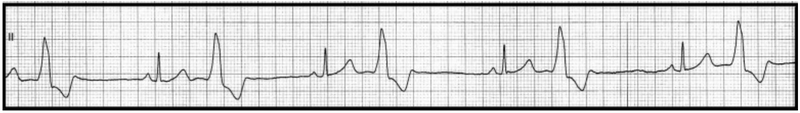
Który stan patologiczny został zarejestrowany podczas wykonywania badania EKG?
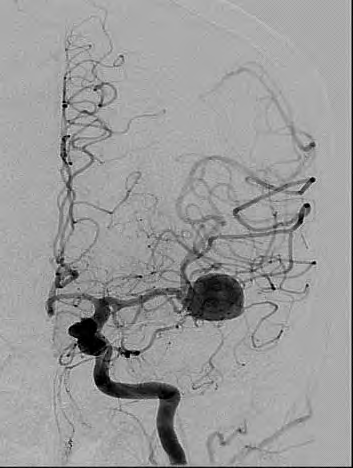
Którą patologię uwidoczniono w badaniu angiograficznym?
Rozpoczęcie badania TK nerek po 20-30 sekundach od początku podania środka kontrastowego umożliwia diagnostykę
Czas repetycji w obrazowaniu metodą rezonansu magnetycznego to
W technice napromieniania SSD mierzona jest odległość źródła promieniowania od
Na scyntygramie tarczycy został uwidoczniony guzek
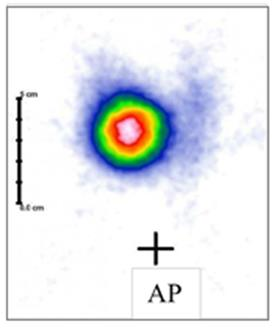
Brachyterapia wewnątrzjamowa jest wykorzystywana podczas leczenia nowotworu
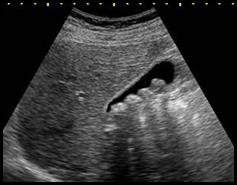
Którą strukturę anatomiczną uwidoczniono na zamieszczonym obrazie USG?
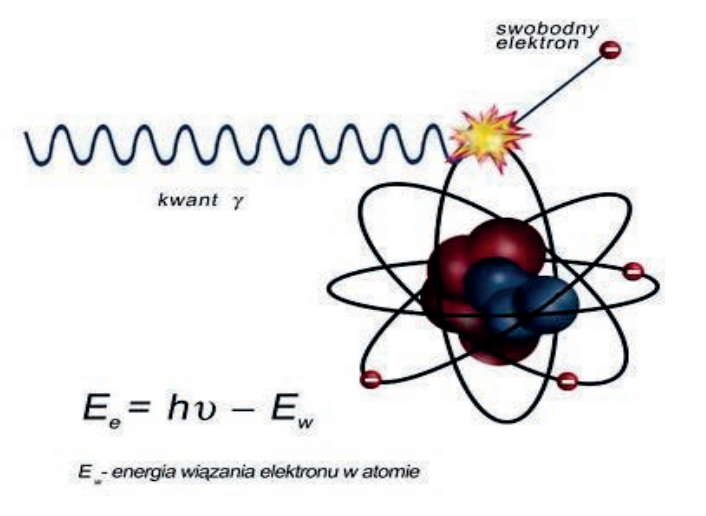
W audiometrii badanie polegające na maskowaniu (zagłuszaniu) tonów szumem białym to próba
Brachyterapia polegająca na wielokrotnym wsuwaniu i wysuwaniu źródła promieniowania do tego samego aplikatora nosi nazwę
Celem radioterapii paliatywnej nie jest
Koronarografia jest radiologicznym zabiegiem diagnostycznym pozwalającym ocenić drożność
Na zamieszczonej rycinie przedstawiono
Koronarografia jest radiologicznym zabiegiem diagnostycznym pozwalającym ocenić drożność
W badaniu EKG elektrodę przedsercową V4 należy umocować
Który parametr ekspozycji ma decydujący wpływ na kontrast obrazu rentgenowskiego?
Wskazaniem do wykonania scyntygrafii perfuzyjnej jest
Zgodnie z obowiązującymi przepisami powierzchnia gabinetu rentgenowskiego, w którym jest zainstalowany zestaw rentgenowski do badań naczyniowych, powinna wynosić
Obrazy DDR są tworzone w trakcie
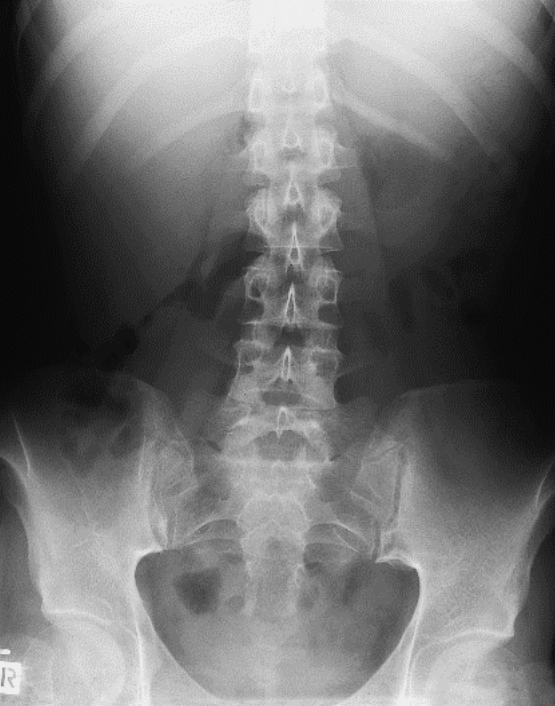
Na którym radiogramie uwidoczniona jest kamica nerkowa?
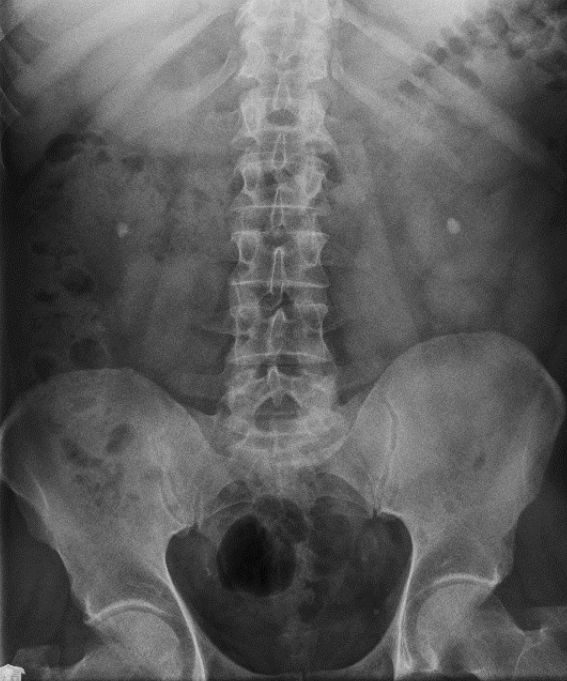
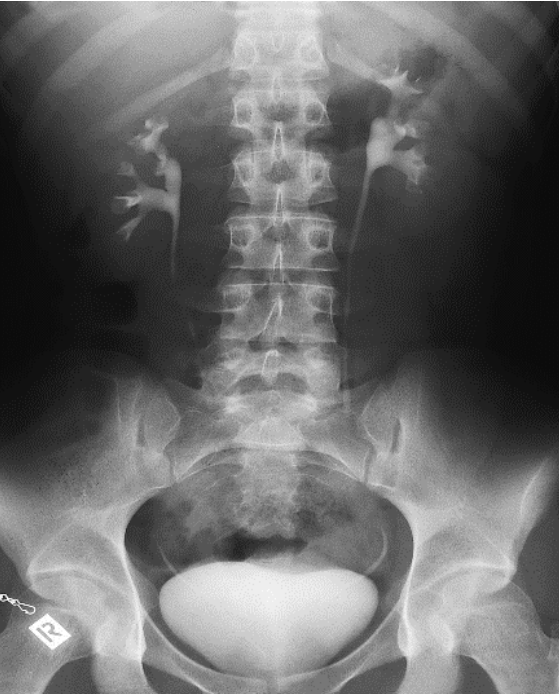
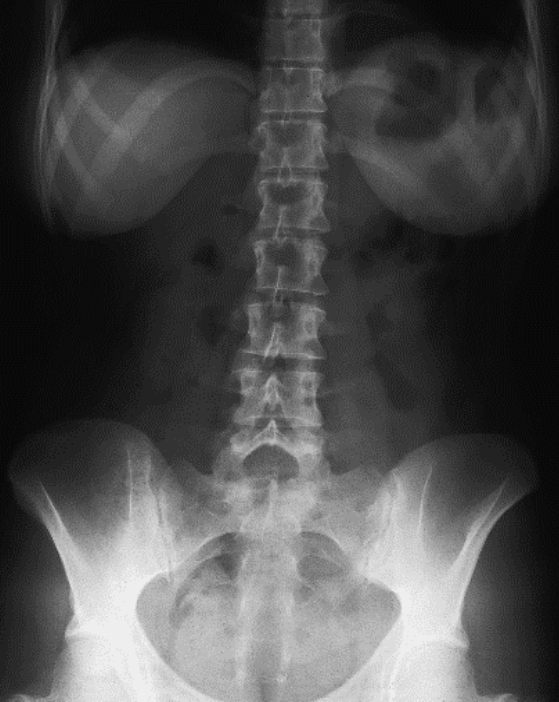
Zwiększenie napięcia na lampie rentgenowskiej powoduje
Do planowego badania TK klatki piersiowej z użyciem środka cieniującego pacjent powinien zgłosić się
Jak oznacza się w radioterapii obszar tkanek zawierający GTV i mikrorozsiewy w fazie niewykrywalnej klinicznie?
Jak określa się rekonstrukcję obrazów TK, której wynikiem są obrazy dwuwymiarowe tworzone w dowolnej płaszczyźnie przez wtórną obróbkę zestawionych ze sobą wielu przekrojów poprzecznych?
Wskazaniem do zastosowania brachyterapii w leczeniu radykalnym jest rak