Pytanie 1
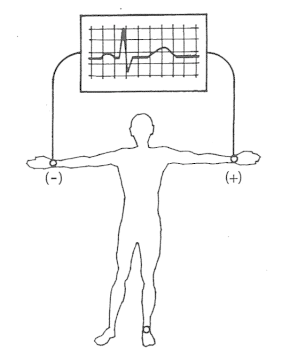
Które odprowadzenie elektrokardiograficzne przedstawiono na ilustracji?
Wynik: 22/40 punktów (55,0%)
Wymagane minimum: 20 punktów (50%)
Które odprowadzenie elektrokardiograficzne przedstawiono na ilustracji?

Którą strukturę anatomiczną i w jakiej projekcji uwidoczniono na radiogramie?
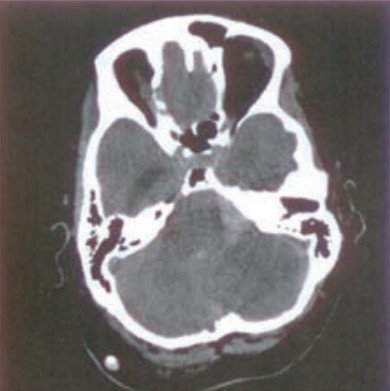
Świeżo wynaczyniona krew na obrazach TK głowy bez podania środka kontrastowego ukazuje się jako obszar
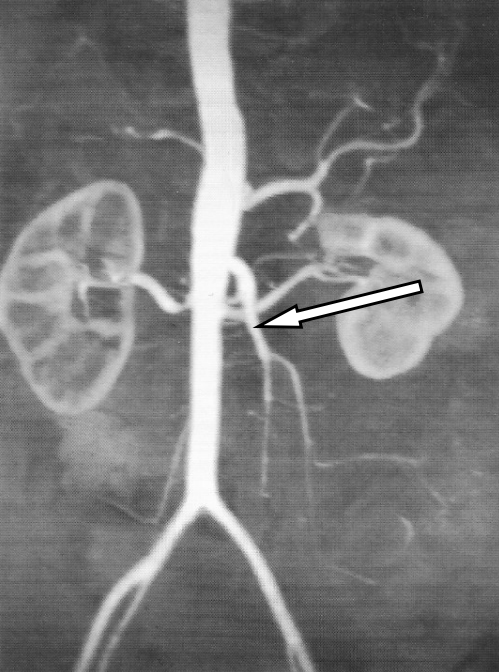
Którą tętnicę zaznaczono strzałką na obrazie MR?
W celu unieruchomienia okolicy badanej podczas wykonywania zdjęcia nadgarstka u osoby dorosłej należy zastosować
W obrazowaniu MR do uwidocznienia naczyń krwionośnych jest stosowana sekwencja
Podczas wykonywania badania EKG czarną elektrodę kończynową należy umieścić na kończynie dolnej
Jak określa się rekonstrukcję obrazów TK, której wynikiem są obrazy dwuwymiarowe tworzone w dowolnej płaszczyźnie przez wtórną obróbkę zestawionych ze sobą wielu przekrojów poprzecznych?
W radiologii stomatologicznej ząb o numerze 23 to kieł
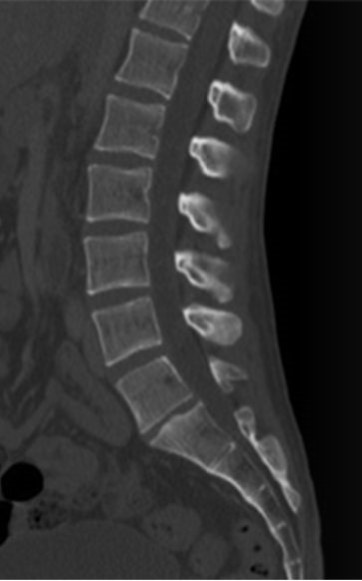
Którą metodą zostało wykonane badanie kręgosłupa zobrazowane na zdjęciu?
Jak oznacza się w radioterapii obszar tkanek zawierający GTV i mikrorozsiewy w fazie niewykrywalnej klinicznie?
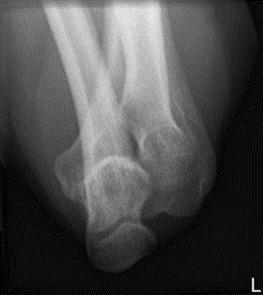
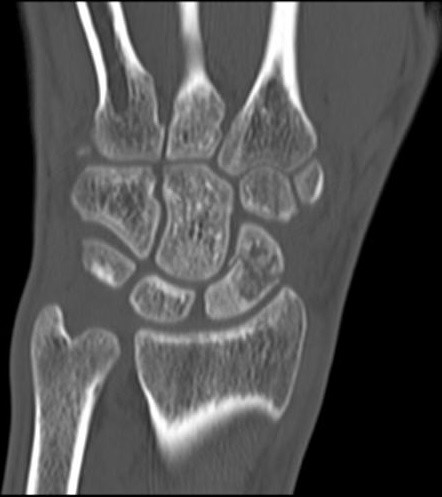
Na obrazie TK nadgarstka uwidocznione jest złamanie kości
Do badania mammograficznego w projekcji skośnej przyśrodkowo-bocznej kąt lampy powinien być ustawiony w zakresie
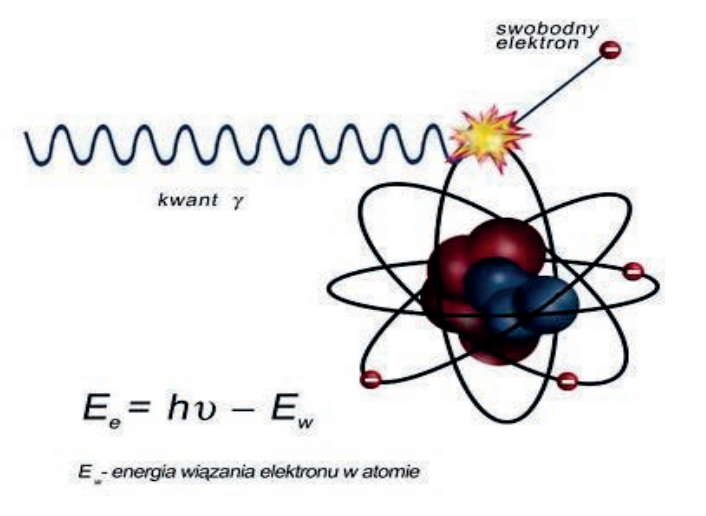
W pozytonowej tomografii emisyjnej PET zostaje zarejestrowane promieniowanie powstające podczas
Limfografia to badanie kontrastowe
Wskaż osłonę radiologiczną, która jest stosowana w pracowniach radiodiagnostyki stomatologicznej.




Testy podstawowe z zakresu geometrii pola rentgenowskiego, przeznaczone do sprawdzenia zgodności pola wiązki promieniowania rentgenowskiego z symulacją świetlną, są wykonywane raz
Koronarografia jest radiologicznym zabiegiem diagnostycznym pozwalającym ocenić drożność
Na rentgenogramie przedstawione jest złamanie Saltera-Harrisa typu
Kasety do pośredniej radiografii cyfrowej CR są wyposażone
Na zamieszczonej rycinie przedstawiono
Który radiofarmaceutyk należy podać pacjentowi w scyntygrafii perfuzyjnej mózgu?
W zapisie EKG zespół QRS odzwierciedla
W technice napromieniania SSD mierzona jest odległość źródła promieniowania
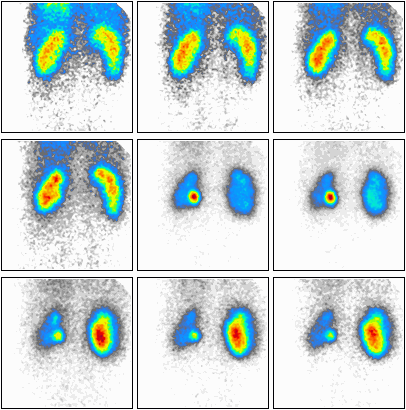
Podczas którego badania zostały zarejestrowane przedstawione obrazy?
HRCT (high-resolution computed tomography) jest metodą obrazowania TK
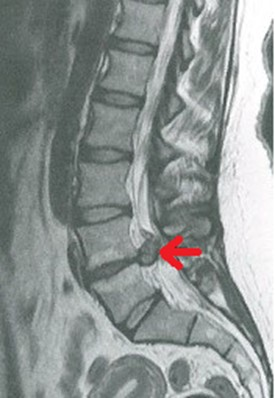
Na obrazie MR kręgosłupa lędźwiowego strzałką wskazano
Który radiofarmaceutyk może zostać podany pacjentowi w scyntygrafii perfuzyjnej mózgu?
Standardowe badanie USG średniej wielkości piersi wykonuje się głowicą w zakresie częstotliwości
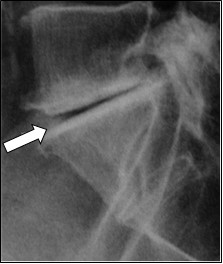
Na rentgenogramie strzałką zaznaczono
Wskaż roczną dawkę graniczną dla osób zatrudnionych w warunkach narażenia na promieniowanie jonizujące.
Fistulografia to badanie kontrastowe
Zgodnie z procedurą wzorcową w badaniu MR należy ułożyć pacjenta na brzuchu do diagnostyki
Który detektor w radiografii wymaga laserowego czytnika obrazu?
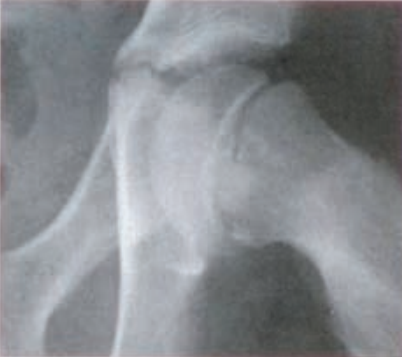
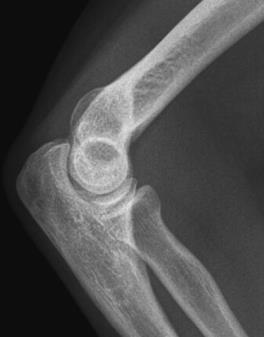
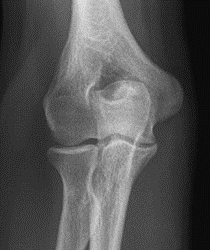
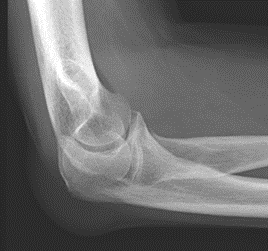
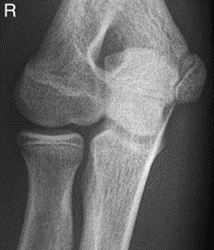
Które zdjęcie RTG stawu łokciowego zostało wykonane w projekcji skośnej w rotacji zewnętrznej?
Brachyterapia polegająca na wielokrotnym wsuwaniu i wysuwaniu źródła promieniowania do tego samego aplikatora nosi nazwę
Jak określa się rekonstrukcję obrazów TK, której wynikiem są obrazy dwuwymiarowe tworzone w dowolnej płaszczyźnie przez wtórną obróbkę zestawionych ze sobą wielu przekrojów poprzecznych?
Zamieszczony elektrokardiogram przedstawia
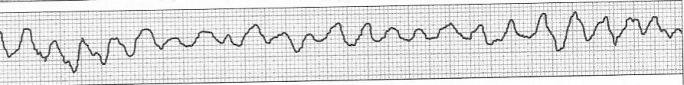
Zwiększenie napięcia na lampie rentgenowskiej powoduje
Zamieszczony obraz został wykonany metodą