Pytanie 1
Testy podstawowe z zakresu geometrii pola rentgenowskiego, przeznaczone do sprawdzenia zgodności pola wiązki promieniowania rentgenowskiego z symulacją świetlną, są wykonywane raz
Wynik: 22/40 punktów (55,0%)
Wymagane minimum: 20 punktów (50%)
Testy podstawowe z zakresu geometrii pola rentgenowskiego, przeznaczone do sprawdzenia zgodności pola wiązki promieniowania rentgenowskiego z symulacją świetlną, są wykonywane raz
Centratory laserowe zamontowane w kabinie aparatu terapeutycznego służą do
W badaniu PET CT wykorzystuje się radioizotopy emitujące promieniowanie
Który radioizotop jest emiterem promieniowania alfa?
Promieniowanie rentgenowskie powstaje w wyniku hamowania
W radiografii mianem SID określa się
Fala głosowa rozchodzi się
Teleterapia polega na napromienowaniu
Testy specjalistyczne aparatów rentgenowskich do zdjęć wewnątrzustnych są przeprowadzane
Radioizotopowa terapia medycyny nuklearnej polega na wprowadzeniu do tkanek lub narządów radiofarmaceutyku
W pracowni radioterapii wyświetlenie na ekranie monitora aparatu komunikatu „ROTATION” oznacza prowadzoną terapię
Teleradioterapia 4D na etapie planowania leczenia wykorzystuje obrazy
W badaniu PETCT radioizotop ulega
Osłony na gonady dla osób dorosłych powinny posiadać równoważnik osłabienia promieniowania nie mniejszy niż
Który radioizotop jest emiterem promieniowania alfa?
Jednostką indukcji magnetycznej jest
Hiperfrakcjonowanie dawki w radioterapii oznacza napromieniowywanie pacjenta
W trakcie obrazowania metodą rezonansu magnetycznego wykorzystywane jest zjawisko wysyłania sygnału emitowanego przez
Elementem systemu rejestracji obrazu, w którym fotony promieniowania X są bezpośrednio konwertowane na sygnał elektryczny, jest
Która metoda diagnostyczna służy do określenia gęstości minerału kostnego w ujęciu objętościowym g/cm³?
Po wykonanej radioterapii do dokumentacji pacjenta należy wpisać dawkę promieniowania w jednostce
Standardowe badanie USG średniej wielkości piersi wykonuje się głowicą w zakresie częstotliwości
W medycznym przyspieszaczu liniowym jest generowana wiązka fotonów o energii w zakresie
Obrazy DDR są tworzone w trakcie
W brachyterapii MDR stosowane są dawki promieniowania
Zarejestrowany na obrazie TK artefakt jest spowodowany
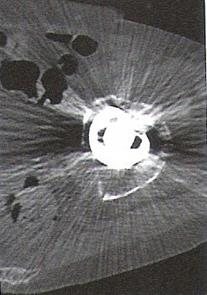
Planowany obszar napromieniania PTV obejmuje
W radiografii mianem SID określa się
Nieostrość geometryczna obrazu rentgenowskiego zależy od
Do pomiaru dawek indywidualnych u osób narażonych zawodowo na promieniowanie rentgenowskie są stosowane
Parametr SNR w obrazowaniu MR oznacza
W celu wyeliminowania zakłóceń obrazu MR przez sygnały pochodzące z tkanki tłuszczowej, stosuje się
W technice napromieniania SSD mierzona jest odległość źródła promieniowania od
W medycznym przyspieszaczu liniowym jest generowana wiązka fotonów o energii w zakresie
Emisja fali elektromagnetycznej występuje w procesie rozpadu promieniotwórczego
W sekwencji echa spinowego obraz T2-zależny uzyskuje się przy czasie repetycji TR
Czas repetycji w obrazowaniu metodą rezonansu magnetycznego to
Glukoza podawana pacjentowi w badaniu PET jest znakowana radioaktywnym
Która struktura może być oknem akustycznym w badaniu ultrasonograficznym?
Gadolin jako dożylny środek kontrastowy stosowany w MR powoduje