Pytanie 1
Przed wyznaczeniem progu słyszenia przewodnictwa powietrznego ucha prawego z maskowaniem protezyk słuchu informuje pacjenta, aby sygnalizował, kiedy zacznie słyszeć
Wynik: 35/40 punktów (87,5%)
Wymagane minimum: 20 punktów (50%)
Przed wyznaczeniem progu słyszenia przewodnictwa powietrznego ucha prawego z maskowaniem protezyk słuchu informuje pacjenta, aby sygnalizował, kiedy zacznie słyszeć
Do weryfikacji poprawności dopasowania aparatów słuchowych protetyk słuchu powinien zastosować
Refleks świetlny widoczny na błonie bębenkowej znajduje się w kwadrancie
Pomieszczenie do wykonywania badań audiometrycznych według PN-EN ISO 8253-1 powinno spełniać następujące minimalne warunki:
Stosowany w audiometrii skrót BOA oznacza
Stosowany w akustyce szum różowy charakteryzuje się widmem, w którym amplituda składowych częstotliwościowych
Pacjent zgłosił się do punktu protetycznego, ponieważ jego aparat od kilku dni piszczy. Jakie działania powinien podjąć protetyk w pierwszej kolejności?
Co jest główną przyczyną powstania urazu akustycznego narządu słuchu?
Pomieszczenie, w którym jest planowane wykonywanie badań słuchu, powinno
Badanie słuchu audiometrią mowy nie znajduje zastosowania podczas
Który układ obróbki dźwięku, stosowany w cyfrowych aparatach słuchowych, realizuje funkcję kompresji w szerokim zakresie dynamiki?
Który z rodzajów aparatów słuchowych nie należy do grupy aparatów na przewodnictwo powietrzne?
Audiometr tonowy o poszerzonym górnym zakresie częstotliwości w stosunku do audiometru o podstawowym paśmie, obejmuje zakres
Dziecko ze średnim (umiarkowanym) ubytkiem słuchu
Maksymalne dofinansowanie na zakup aparatów słuchowych na przewodnictwo powietrzne udzielane przez Narodowy Fundusz Zdrowia dzieciom i młodzieży uczącej się do 26 roku życia wynosi
Aby rozróżnić aparaty słuchowe, przeznaczone do prawego i lewego ucha, uniwersalnym oznaczeniem stosowanym przez producentów na aparatach słuchowych, jest
Narząd Cortiego w uchu wewnętrznym mieści się na
Jakiej reakcji niemowlęcia na bodziec dźwiękowy należy oczekiwać w metodzie badań słuchu COR?
Podrażnienie łódki muszli w uchu zewnętrznym pacjenta, powstałe w wyniku obtarcia przez wkładkę ażurową, wymaga korekty kształtu wkładki na
Zdrowa błona bębenkowa oglądana w czasie otoskopowania charakteryzuje się
Schorzenie zwane „uchem pływaka” dotyczy
Uszkodzenie układu słuchowego może wystąpić w każdym okresie życia dziecka. Niedosłuch perilingwalny powstaje w okresie
Aby przeprowadzić badanie słuchu na przewodnictwo kostne z zastosowaniem maskowania, należy uwzględnić efekt okluzji, który dla częstotliwości 1000 Hz wynosi w przybliżeniu
Podczas przetwarzania analogowo-cyfrowego w aparatach słuchowych, chcąc uniknąć błędu próbkowania, należy przyjąć częstotliwość próbkowania
Każda instrukcja obsługi aparatu słuchowego powinna zawierać informacje, które umożliwią osobie niedosłyszącej samodzielne wykonanie
W trakcie kontroli technicznej aparatów słuchowych zgodnie z dyrektywą 93/42/EEC protetyk słuchu może
W trakcie wyznaczania progu przewodnictwa kostnego wzglęnego z maskowaniem protetyk powinien
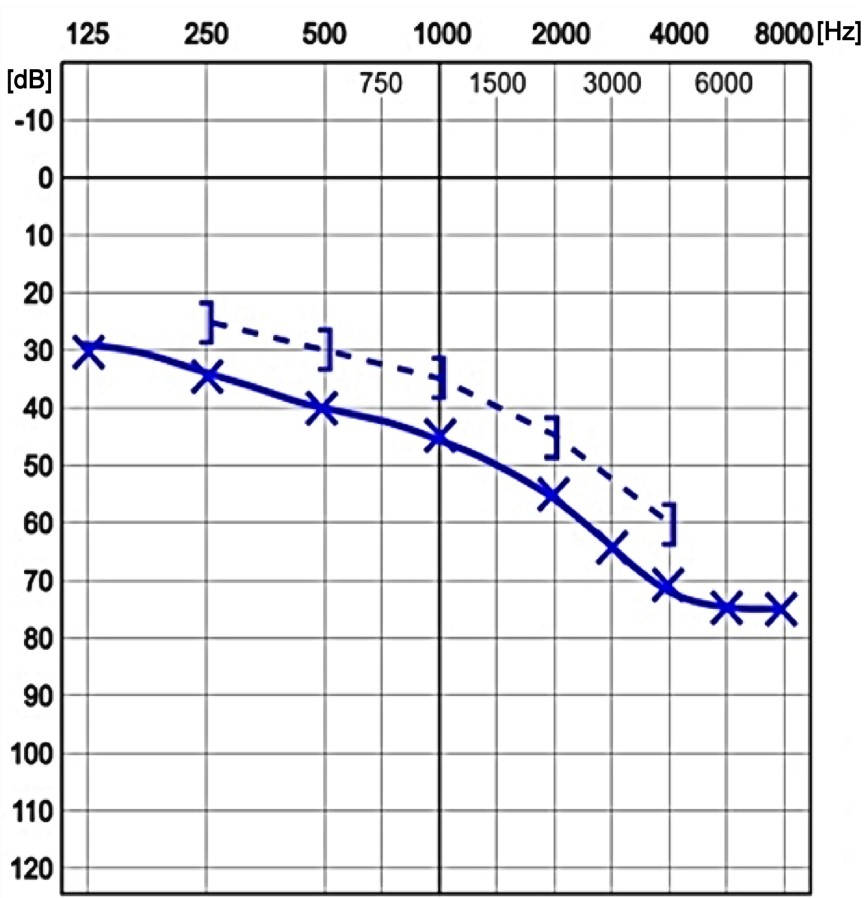
Przedstawiony audiogram wskazuje na niedosłuch typu
Jeżeli w próbie Rinnego czas słyszenia wzbudzonym stroikiem dla przewodnictwa powietrznego jest krótszy niż dla przewodnictwa kostnego, to protetyk słuchu stwierdza niedosłuch
Do punktu protezycznego zgłosił się zaprotezowany pacjent, który skarży się, że przebywając na ulicy słyszy za głośno, także w domu dźwięki typu „stuk naczyń” również są dla niego za głośne. Jakich zmian należy dokonać w aparatach słuchowych aby poprawić pacjentowi komfort słyszenia?
Zgodnie z rozporządzeniem Ministra Pracy i Polityki Socjalnej, pracodawca ma obowiązek zapewnić pracownikom indywidualną ochronę słuchu przy przekroczeniu dopuszczalnej wartości hałasu
Która część protezy słuchowej należy tylko do jej części akustycznej?
Jak zmniejszyć zjawisko okluzji?
Przyczyną występowania sprzężenia zwrotnego w aparacie wewnątrzusznym może być
Długotrwałe noszenie aparatu słuchowego tylko na jednym uchu przy obustronnym ubytku słuchu może powodować:
Długotrwała ekspozycja na hałas powoduje
COSI jest procedurą opierającą się na
W torze sygnałowym cyfrowego aparatu słuchowego występują kolejno:
Metoda doboru aparatu słuchowego WHS bazuje na
W celu wyeliminowania negatywnego wpływu hałasu na rozumienie mowy, w aparatach słuchowych można zastosować