Pytanie 1
Który z nowotworów jest hormonozależny?
Wynik: 27/40 punktów (67,5%)
Wymagane minimum: 20 punktów (50%)
Który z nowotworów jest hormonozależny?
Rak drobnokomórkowy i rak niedrobnokomórkowy to postacie organiczne nowotworów złośliwych
Podczas wykonywania zdjęcia rentgenowskiego lewobocznego czaszki promień centralny powinien przebiegać
Cholangiografia to badanie radiologiczne
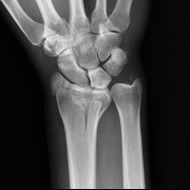
Na obrazie radiologicznym nadgarstka uwidoczniono złamanie nasady
W systemie międzynarodowym ząb pierwszy przedtrzonowy po stronie lewej oznacza się symbolem
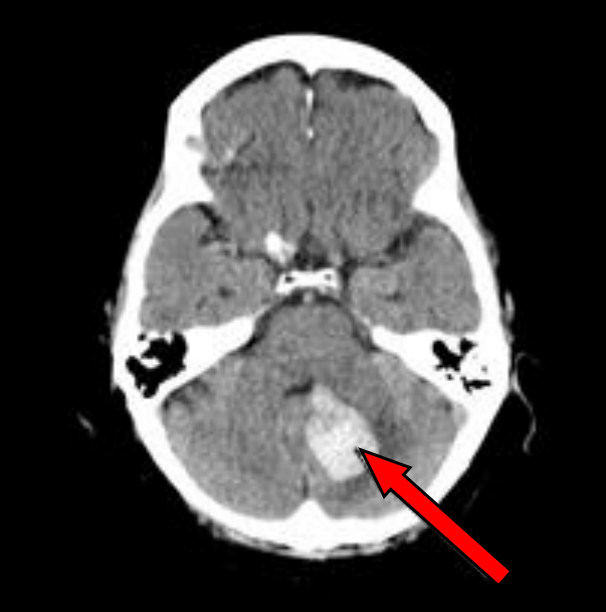
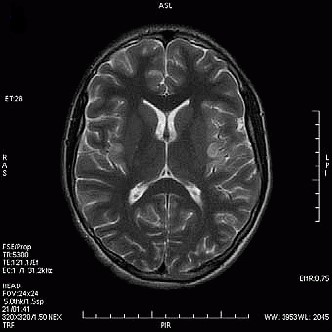
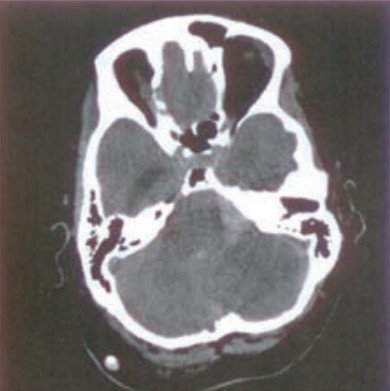
Na przekroju poprzecznym TK mózgu strzałką wskazano obszar
Przedstawiony obraz został zarejestrowany podczas wykonania
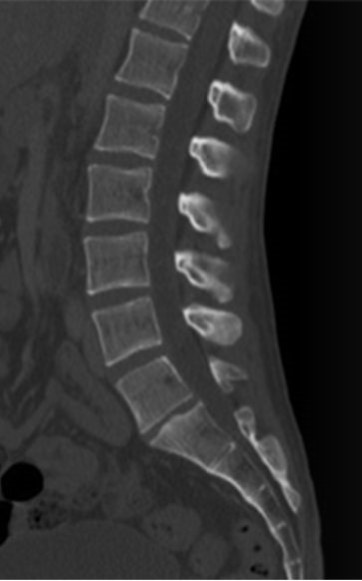
Którą metodą zostało wykonane badanie kręgosłupa zobrazowane na zdjęciu?
Na obrazie ultrasonograficznym jamy brzusznej uwidoczniono
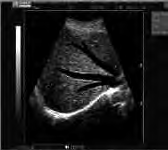
Limfografia to badanie kontrastowe
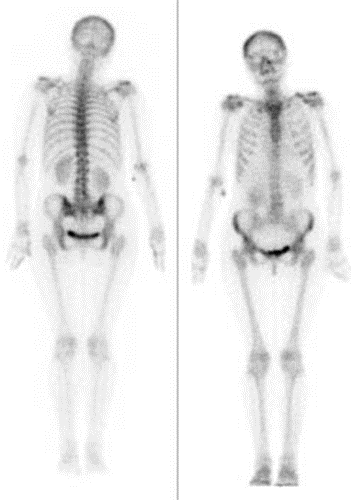
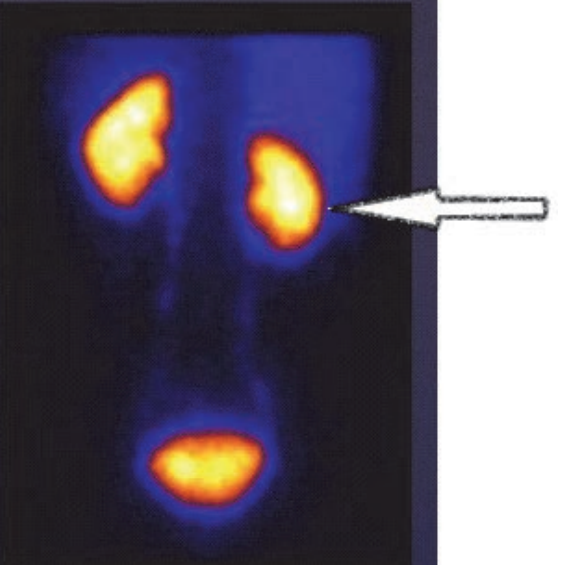
Na scyntygramie strzałką oznaczono
Rozpoczęcie badania TK nerek po 20-30 sekundach od początku podania środka kontrastowego umożliwia diagnostykę
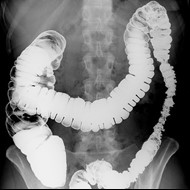
Przedstawiony obraz radiologiczny został zarejestrowany podczas badania jelita
Na zamieszczonym radiogramie strzałką oznaczono kość
Zamieszczony rentgenogram został zarejestrowany podczas wykonania
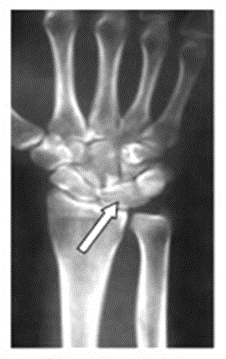
Na zamieszczonym obrazie radiologicznym nadgarstka strzałką wskazano kość
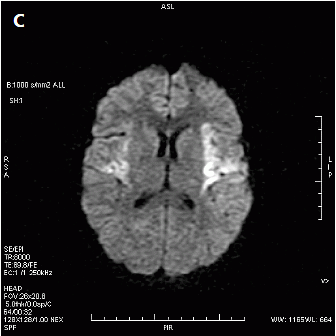
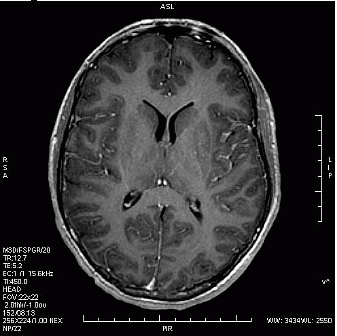
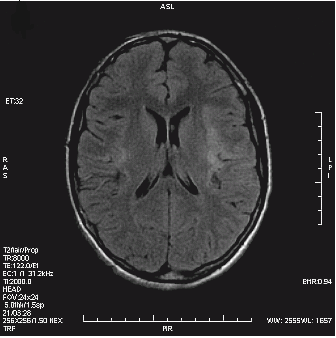
Który obraz MR mózgu został wykonany w sekwencji DWI?
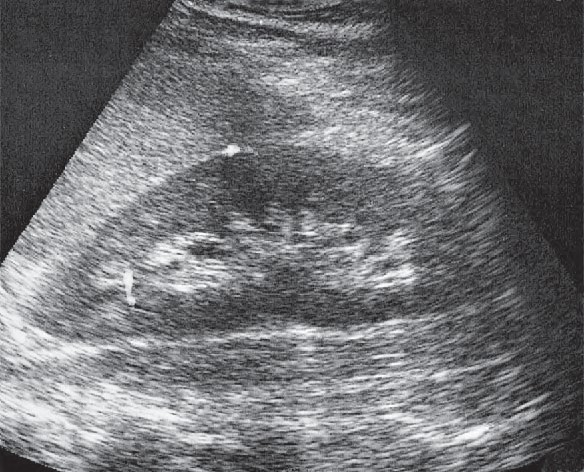
Który narząd widoczny jest na wydruku badania ultrasonograficznego?
W których projekcjach wykonuje się standardowe badanie mammograficzne?
Miejscem wykonania pomiaru densytometrycznego z kości przedramienia jest
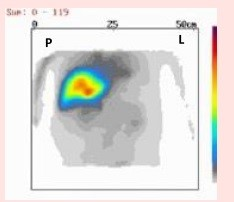
Który narząd został uwidoczniony na przedstawionym obrazie scyntygraficznym?
Którą strukturę anatomiczną uwidoczniono na zamieszczonym obrazie USG?
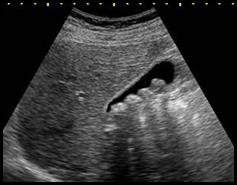
Na radiogramie strzałką oznaczono
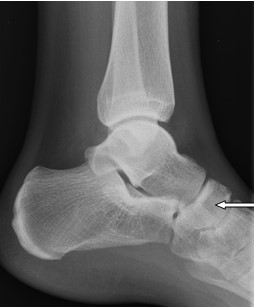
Zamieszczony obraz został wykonany metodą
Badanie cewki moczowej polegające na wstecznym wprowadzeniu środka kontrastowego to
Który program wtórnej rekonstrukcji obrazów TK pozwala na odwzorowanie wnętrza jelita grubego, tchawicy i oskrzeli?
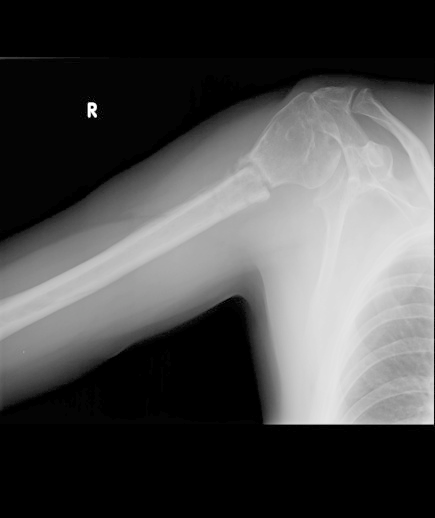
Na radiogramie uwidoczniono złamanie
Na prawidłowo wykonanym zdjęciu zatok w projekcji PA górny zarys piramid rzutuje się
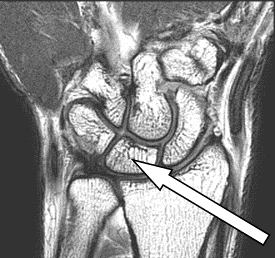
Na zamieszczonym obrazie RM nadgarstka lewego strzałką wskazano kość
Która struktura może być oknem akustycznym w badaniu ultrasonograficznym?
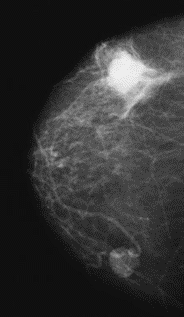
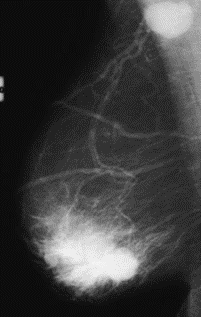
Na którym obrazie rentgenowskim sutka uwidoczniono zmianę patologiczną w obrębie węzłów chłonnych?
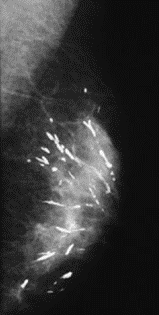
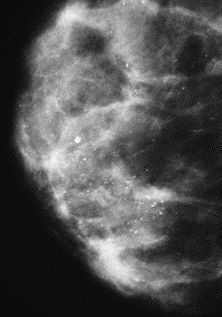
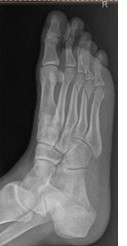
Na rentgenogramie stopy uwidocznione jest złamanie
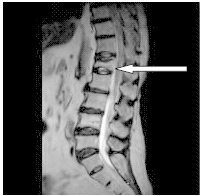
Na obrazie rezonansu magnetycznego strzałką oznaczono patologiczny kręg
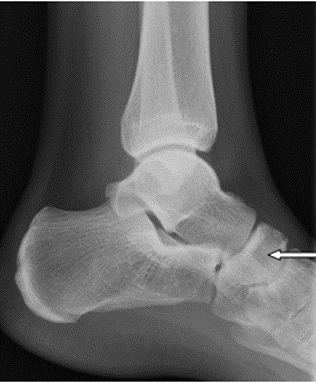
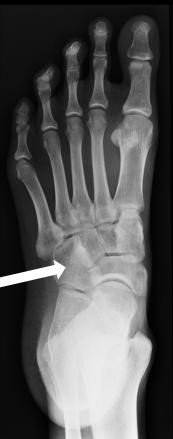
Którą kość zaznaczono strzałką na radiogramie stopy?
Na obrazie rentgenowskim strzałką zaznaczono
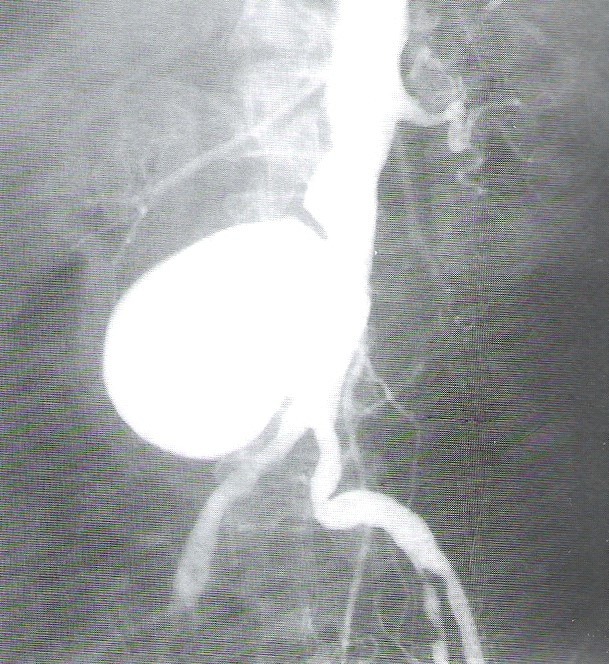
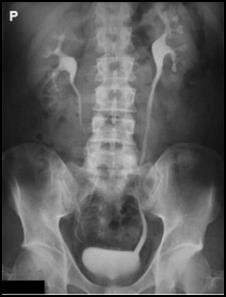
Dobierz dla standardowego pacjenta projekcję, pozycję i sposób ułożenia kasety o wymiarach 30 cm × 40 cm do zdjęcia przeglądowego układu moczowego.
| Projekcja | Pozycja | Ułożenie kasety | |||
|---|---|---|---|---|---|
| 1. | AP | 3. | stojąca | 5. | poprzeczne |
| 2. | PA | 4. | leżąca | 6. | podłużne |
Na obrazie uwidoczniono
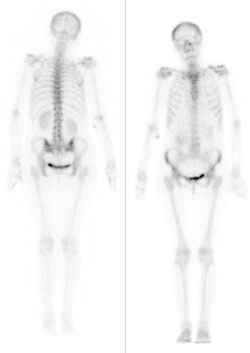
Na radiogramie uwidoczniono złamanie
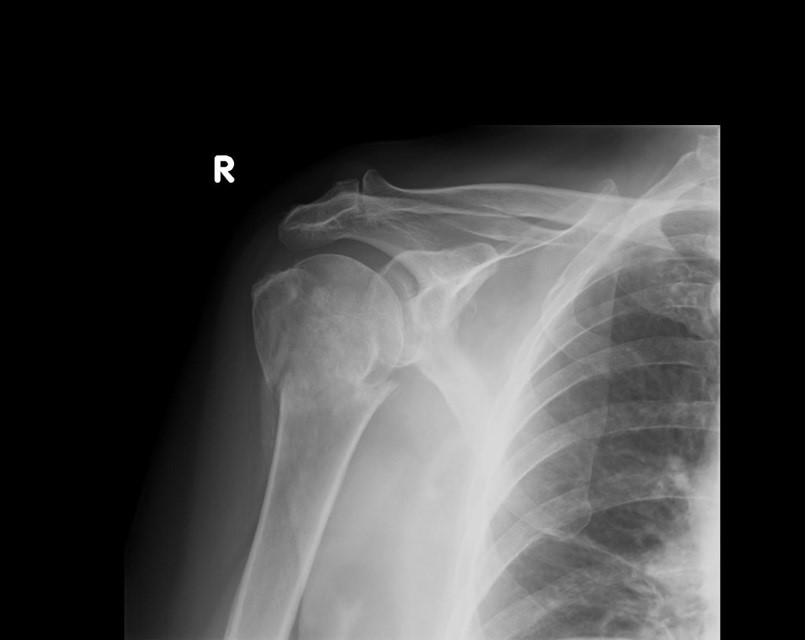
W ułożeniu do rentgenografii AP stawu kolanowego promień główny pada