Pytanie 1
Zastosowana w badaniu radiologicznym kratka przeciwrozproszeniowa powoduje
Wynik: 27/40 punktów (67,5%)
Wymagane minimum: 20 punktów (50%)
Zastosowana w badaniu radiologicznym kratka przeciwrozproszeniowa powoduje
W których projekcjach podstawowych wykonuje się standardowe badanie mammograficzne?
W badaniu EEG w systemie „10-20” elektrody w okolicy skroniowej oznaczone są literą
Standardowo do wykonania których zdjęć należy zastosować kratkę przeciwrozproszeniową?
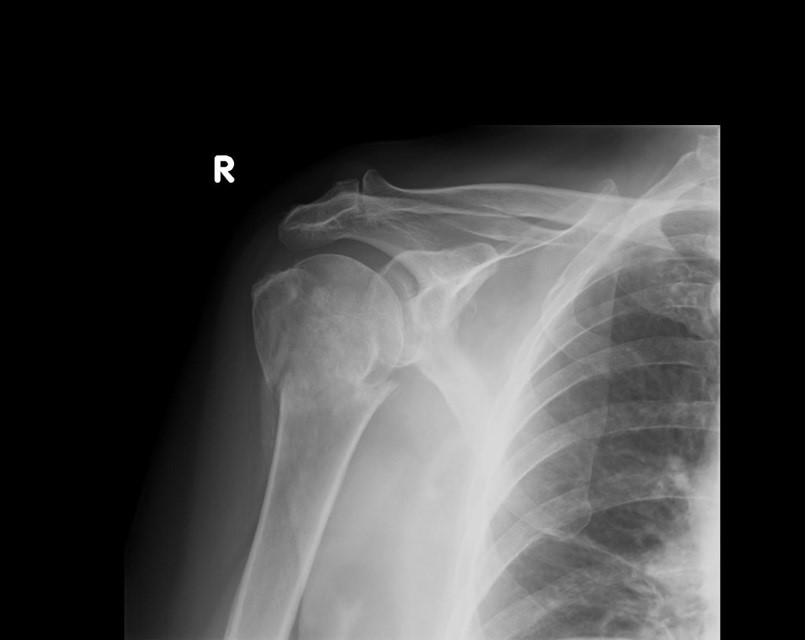
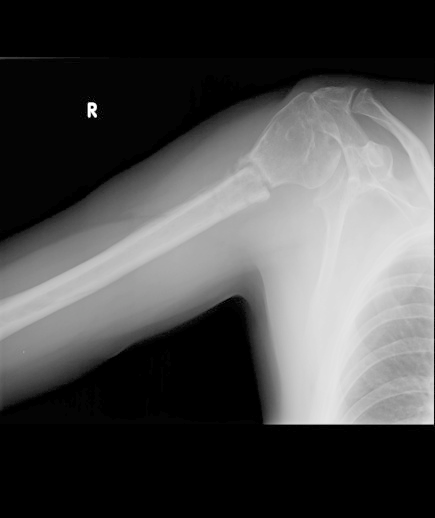
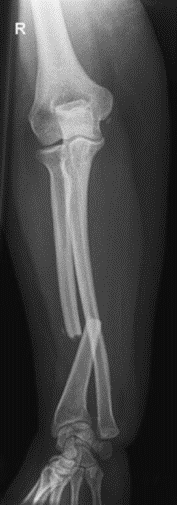
Na radiogramie uwidoczniono złamanie
W radioterapii konwencjonalnej pacjent jest leczony promieniowaniem pochodzącym
W których projekcjach wykonuje się standardowe badanie mammograficzne?
Obrazowanie w sekwencjach STIR, FLAIR, SE wykonywane jest w badaniu
Jaki jest cel stosowania bolusa w radioterapii?
Który środek ochrony radiologicznej pacjenta należy zastosować podczas wykonywania zdjęcia bocznego kręgosłupa szyjnego?
Na radiogramie uwidoczniono złamanie
Który radioizotop jest emiterem promieniowania alfa?
Na radiogramie uwidoczniono złamanie
Promieniowanie jonizujące pośrednio to
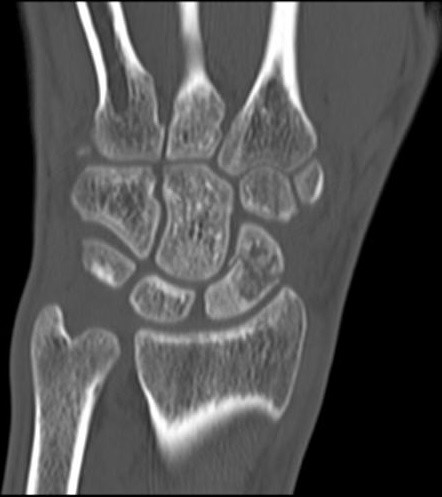
Na obrazie TK nadgarstka uwidocznione jest złamanie kości
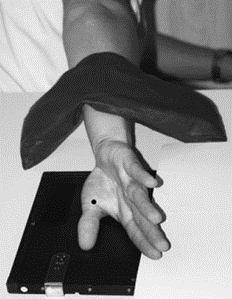
Na ilustracji przedstawiono ułożenie pacjenta do zdjęcia rentgenowskiego
Rak drobnokomórkowy i rak niedrobnokomórkowy to postacie organiczne nowotworów złośliwych
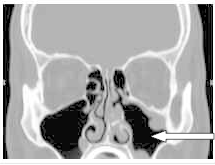
Na obrazie TK zaznaczono zatokę
Technik elektroadiolog do badania MR kręgosłupa lędźwiowego powinien ułożyć pacjenta
Zwiększenie napięcia na lampie rentgenowskiej powoduje
Po wykonanej radioterapii do dokumentacji pacjenta należy wpisać dawkę promieniowania w jednostce
W scyntygrafii perfuzyjnej płuc pacjentowi podawany jest radioizotop
W badaniu PETCT radioizotop ulega
Do zadań technika elektroradiologa w pracowni hemodynamicznej należy
Które informacje należy zamieścić na strzykawce z radiofarmaceutykiem przygotowanym przez technika elektroradiologa?
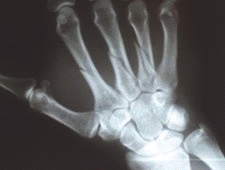
Zdjęcie rentgenowskie nadgarstka w przywiedzeniu dołokciowym jest wykonywane w celu uwidocznienia kości
Jaki rozmiar kasety należy zastosować, wykonując standardowe zdjęcie stawu kolanowego w projekcji bocznej?
Obrazowanie portalowe w radioterapii służy do
Na radiogramie uwidoczniono złamanie
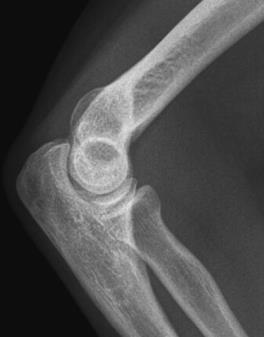
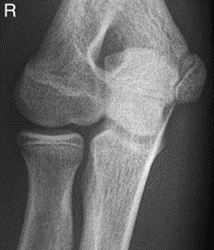
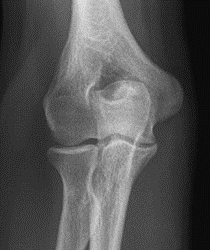
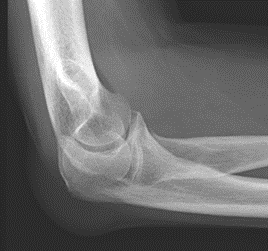
Które zdjęcie RTG stawu łokciowego zostało wykonane w projekcji skośnej w rotacji zewnętrznej?
Koronarografia jest radiologicznym zabiegiem diagnostycznym pozwalającym ocenić drożność
Podczas badania EEG w systemie „10-20” literą A oznacza się elektrody
Przy ułożeniu do zdjęcia kręgów szyjnych CIII-CVII w projekcji przednio-tylnej lampa może być odchylona o kąt
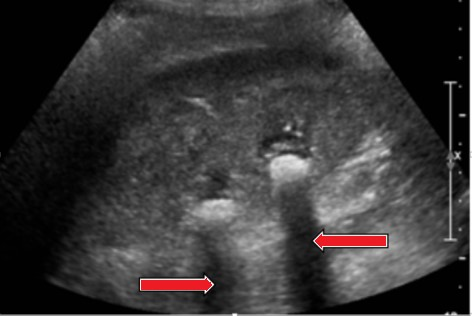
Który artefakt wskazano strzałkami na obrazie USG nerki?
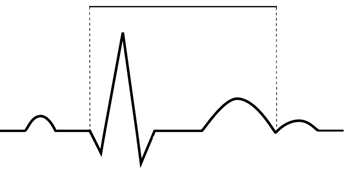
Na wykresie EKG zaznaczono
Parametr SNR w obrazowaniu MR oznacza
Gruboziarnista folia wzmacniająca wpływa na zwiększenie na obrazie rentgenowskim nieostrości
Które badanie, zgodnie z zakresem kompetencji, może samodzielnie wykonać technik elektroradiolog?
Podczas wykonywania zdjęć wewnątrzustnych zębów górnych linia Campera powinna przebiegać w stosunku do płaszczyzny podłogi
Celiakografia jest badaniem kontrastowym