Pytanie 1
Zwiększenie napięcia na lampie rentgenowskiej powoduje
Wynik: 39/40 punktów (97,5%)
Wymagane minimum: 20 punktów (50%)
Zwiększenie napięcia na lampie rentgenowskiej powoduje
Brachyterapia polegająca na wielokrotnym wsuwaniu i wysuwaniu źródła promieniowania do tego samego aplikatora nosi nazwę
HRCT (high-resolution computed tomography) jest metodą obrazowania TK
Strzykawka automatyczna do podawania kontrastu jest stosowana przy wykonywaniu
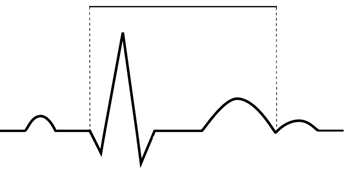
Na wykresie EKG zaznaczono
Limfografia to badanie kontrastowe
Który środek kontrastujący stosuje się w badaniu metodą rezonansu magnetycznego?
Teleterapia polega na napromienowaniu
Osłony na gonady dla osób dorosłych powinny posiadać równoważnik osłabienia promieniowania nie mniejszy niż
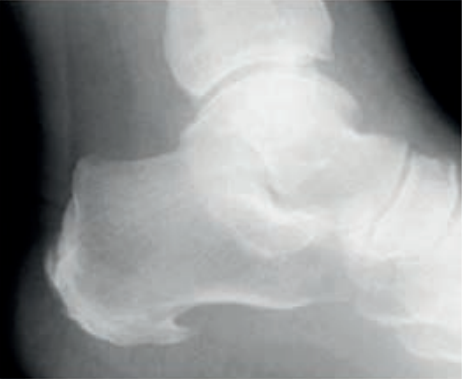
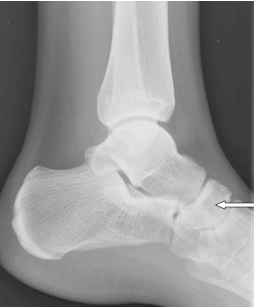
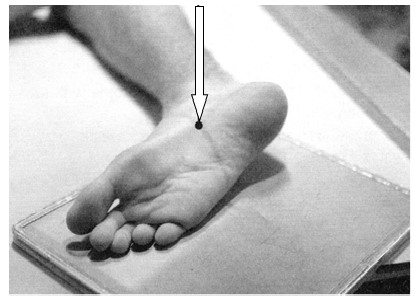
Na radiogramie strzałką oznaczono
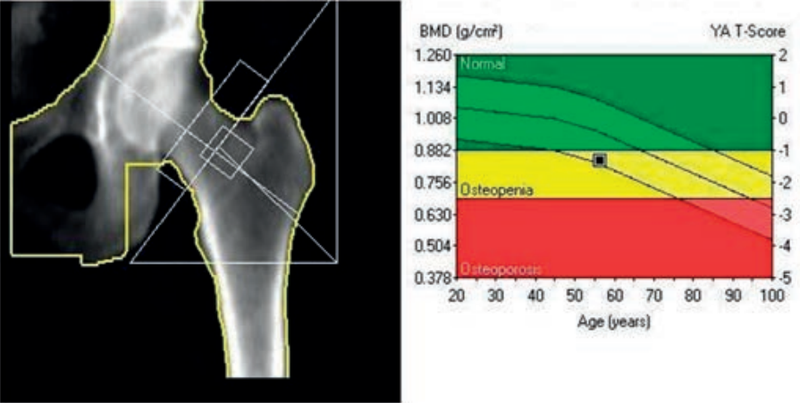
Miejscem wykonania pomiaru densytometrycznego z kości przedramienia jest
Bezwzględnym przeciwwskazaniem do badania spirometrycznego jest
Parametr spirometryczny czynnościowa pojemność zalegająca oznaczany jest skrótem
W obrazowaniu metodą rezonansu magnetycznego T1 oznacza czas
Głowica typu convex w USG służy do badania
Jaki rozmiar kasety należy zastosować, wykonując standardowe zdjęcie stawu kolanowego w projekcji bocznej?
Parametrem krwi, który powinien zostać oznaczony u pacjenta przed wykonaniem badania MR z kontrastem jest
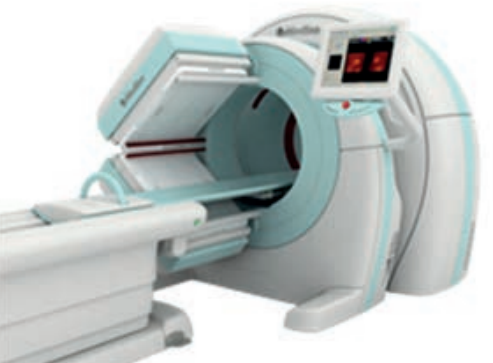
Które urządzenie zostało przedstawione na fotografii i w jakiej pracowni znajduje zastosowanie?
Wskazaniem do wykonania badania spirometrycznego jest
Na ilustracji przedstawiono ułożenie pacjenta do wykonania zdjęcia rentgenowskiego
Jakie symbole mają odprowadzenia kończynowe dwubiegunowe w badaniu EKG?
Testy podstawowe z zakresu geometrii pola rentgenowskiego, przeznaczone do sprawdzenia zgodności pola wiązki promieniowania rentgenowskiego z symulacją świetlną, są wykonywane raz
Radioizotopowa terapia medycyny nuklearnej polega na wprowadzeniu do tkanek lub narządów radiofarmaceutyku
Odprowadzenie II rejestruje różnicę potencjałów między
Technika stereotaktyczna polega na napromienianiu nowotworu
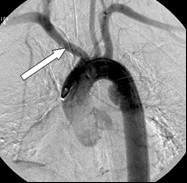
Na obrazie cyfrowej angiografii subtrakcyjnej strzałką zaznaczono
Rozpoczęcie badania TK nerek po 20-30 sekundach od początku podania środka kontrastowego umożliwia diagnostykę
Do zdjęcia rentgenowskiego żeber w projekcji skośnej tylnej pacjenta należy ustawić
Wiązka elektronów najczęściej stosowana jest do leczenia zmian nowotworowych w obrębie
Scyntygrafia kości „whole body” jest wskazana podczas diagnostyki
Do badania mammograficznego w projekcji skośnej przyśrodkowo-bocznej kąt lampy powinien być ustawiony w zakresie
Rumień skóry pojawiający się podczas radioterapii jest objawem
W leczeniu izotopowym tarczycy należy podać
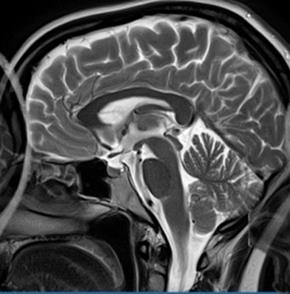
Wskaż przyczynę powstania artefaktu widocznego na obrazie MR.
W trakcie obrazowania metodą rezonansu magnetycznego wykorzystywane jest zjawisko wysyłania sygnału emitowanego przez
Podczas którego badania zostały zarejestrowane przedstawione obrazy?
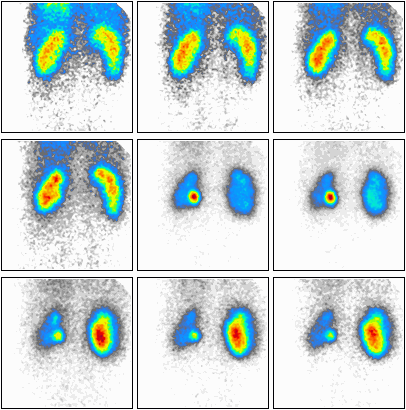
Zamieszczone obrazy związane są z badaniem
Brachyterapia wewnątrzjamowa jest wykorzystywana podczas leczenia nowotworu
Który załamek odzwierciedla repolaryzację komór w zapisie EKG?
Co zostało uwidocznione na zamieszczonym radiogramie?