Pytanie 1
Skurcz mięśnia prostego górnego powoduje
Wynik: 13/40 punktów (32,5%)
Wymagane minimum: 20 punktów (50%)
Skurcz mięśnia prostego górnego powoduje
Zapis szkła korekcyjnego +1,00 Dsph/-3,00 Dcyl oś 15° jest równoważny z zapisem
W ćwiczeniach zakresu fuzji w kierunku dywergencji na synoptoforze zaleconych 8-letniemu dziecku z rozpoznaną exophorią należy zastosować soczewki
Retinopatia wcześniacza jest schorzeniem polegającym na uszkodzeniu
W której metodzie leczenia niedowidzenia z fiksacją ekscentryczną uzyskuje się stopniową zmianę lokalizacji wzrokowej z ekscentrycznej na centralną?
Przy nadmiernej konwergencji a prawidłowej akomodacji pacjent na diploskopie widzi litery
Który wynik badania amplitudy akomodacji świadczy o uzyskaniu normy dla wieku, jeżeli przed rozpoczęciem ćwiczeń u 25-letniego pacjenta punkt bliski akomodacji wyniósł 20 cm?
Które objawy zgłoszone przez pacjenta podczas wywiadu nie wskazują na występowanie niedomogi konwergencji?
W teście Wortha do dali pacjent podaje, że widzi obraz pięciu figur: trzy zielone po lewej i dwie czerwone po prawej stronie. Wynik ten wskazuje na występowanie zeza
Jeżeli pomiar refrakcji wykaże różnice w sile załamywania promieni w dwóch głównych południkach rogówki, to wadę tę należy skorygować soczewkami
U pacjenta z nadwzrocznością i zezem akomodacyjnym atypowym należy zastosować pełne wyrównane nadwzroczności
Leczenie bierno-czynne na lokalizatorze wymaga każdorazowo sprawdzenia
Wyrostki rzęskowe nie biorą udziału
W których soczewkach stosuje się specjalne zmniejszenie centralnej grubości soczewki dodatniej i obwodowej soczewki ujemnej?
Ile dioptrii wynosi akomodacja nieskorygowanego nadwzrocznego oka o refrakcji R= +3,00 Dsph obserwującego przedmiot odległy od oczu o 50 cm?
Heterolateralnym synergistą dla mięśnia prostego górnego oka prawego jest mięsień
W wyniku ćwiczeń uzyskano poprawę fiksacji z ekscentrycznej na centralną. Który z aparatów należy wykorzystać do ćwiczeń w kolejnym etapie leczenia?
W przypadku porażenia mięśnia skośnego dolnego oka lewego największe dwojenie występuje przy spojrzeniu
Który wynik pomiaru PBK należy uznać za prawidłowy u 5-letniego dziecka?
W celu ułatwienia pacjentowi z ortoforią rozluźnienia akomodacji podczas wykonywania ćwiczeń z użyciem diploskopu należy zastosować szkła
Kontrolowanie ustawienia oczu u pacjenta z okresowym ekcesem dywergencji można uzyskać, stosując ćwiczenia
Penalizacji nie należy stosować w przypadku rozpoznania u pacjenta niedowidzenia
Trudności w nauce czytania i pisania wynikające z zaburzeń widzenia obuocznego oraz nieprawidłowej akomodacji i konwergencji są charakterystyczne dla
W teście Wortha do dali pacjent podaje, że widzi obraz pięciu figur: trzy zielone po lewej i dwie czerwone po prawej stronie. Wynik ten wskazuje na występowanie zeza
Który wynik badania przy użyciu smugi świetlnej i czerwonego filtru świadczy o niedowładzie mięśnia skośnego dolnego oka prawego?
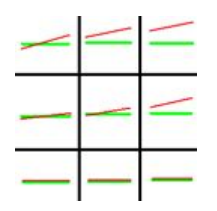
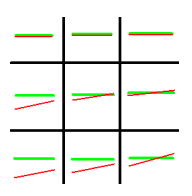
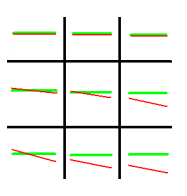
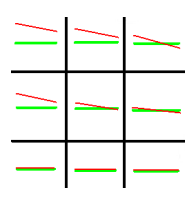
Korekcja szkłem o parametrach +3,00 Dsph -2,00 Dcyl oś 180° wskazuje na astygmatyzm
Skurcz mięśnia prostego górnego powoduje
Do sensorycznych przyczyn powstawania choroby zezowej według Wortha-Chavasse’a zalicza się
Obserwacja i wywiad z pacjentem wykazały wyrównawcze ustawienie głowy z brodą uniesioną ku górze. Taki stan może sugerować występowanie zeza
Współruch żuchwowo-powiekowy jest charakterystycznym objawem zespołu
U 4-letniego pacjenta podczas wizyty okulistycznej przed badaniem wady refrakcji po cykloplegii należy wykonać badanie
Wergencyjne ruchy fuzjyjne należy zbadać przy użyciu
Dodatni kąt kappa pozoruje
Na rysunku przedstawiono zasłanianie sektorowe, które ma zastosowanie w przypadku leczenia zeza

Który środek farmakologiczny ma najdłuższe działanie cykloplegiczne?
W celu oceny wielkości kąta zeza u 2-letniego chłopca należy wykonać
Test Brücknera należy wykonać z użyciem
U dzieci z ekscentryczną fiksacją i niedowidzeniem dużego stopnia należy stosować penalizację
Test Krimsky’ego należy wykonać przy użyciu
Brak odpowiedzi na to pytanie.
Który wynik badania wady refrakcji przy użyciu autorefraktometru wskazuje na konieczność zastosowania w korekcji szkła rozpraszającego?