Pytanie 1
Dokument udostępniany z preparatem dezynfekcyjnym, zawierający sekcje odnoszące się do m.in. identyfikacji substancji, identyfikacji zagrożeń, pierwszej pomocy oraz indywidualnych środków ochrony, nosi nazwę Karta
Wynik: 32/40 punktów (80,0%)
Wymagane minimum: 20 punktów (50%)
Dokument udostępniany z preparatem dezynfekcyjnym, zawierający sekcje odnoszące się do m.in. identyfikacji substancji, identyfikacji zagrożeń, pierwszej pomocy oraz indywidualnych środków ochrony, nosi nazwę Karta
Zestawy ginekologiczne zabezpieczono w 1 warstwę papieru sterylizacyjnego oraz 1 warstwę włókniny. Koszt 100 sztuk papieru wynosi 150 zł, a włókniny 160 zł. Jaki będzie całkowity koszt zapakowania 50 zestawów ginekologicznych?
Wartości parametrów dezynfekcji termicznej w myjniach-dezynfektorach przeznaczonych do narzędzi chirurgicznych wynoszą
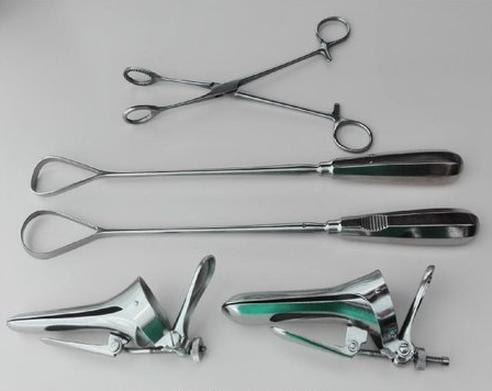
Porównaj spis zestawu narzędzi ginekologicznych, w którego skład wchodzą po dwie sztuki: kulociągów, klemów okienkowych, łyżeczek skrobaczek, wzierników Cusco z zamieszczoną ilustracją zestawu.
W zestawie na ilustracji brakuje
Określ typ wózka wsadowego oraz parametry wykonania dezynfekcji maszynowej silikonowego woreczka Ambu?
Wybór metody dezynfekcji narzędzi dokonuje się na podstawie
Jakie narzędzie służy do krwawego oddzielania tkanek?
Nie należy używać wody do ostatniego płukania podczas ręcznego czyszczenia narzędzi?
Do smarowania narzędzi chirurgicznych powinno się używać substancji na bazie
Wskaźniki chemiczne używane do kontroli procesów sterylizacji parowej to
Jak można pozbyć się mlecznobiałych osadów z narzędzi?
Jakie elementy kontrolują testy chemiczne stosowane w dezynfekcji termicznej?
Dokument przedstawiający informacje na temat środka dezynfekcyjnego, w tym opis ewentualnych zagrożeń, jakie może on wywołać, to karta
Aby otrzymać 5 litrów 13% roztworu preparatu dezynfekcyjnego, ile składników należy zastosować?
Kto sprawuje nadzór wewnętrzny nad procedurami dekontaminacji narzędzi?
Określ parametry dotyczące sterylizacji parą wodną?
Na konieczność weryfikacji drożności dysz natryskowych w myjni dezynfektorze po przeprowadzeniu procesu termiczno-chemicznego wskazuje
Wartość współczynnika redukcji mikroorganizmów dla sterylnych narzędzi wynosi
Na narzędziach chirurgicznych powstaje powłoka antykorozyjna z tlenku
Właściwy rezultat wskaźników biologicznych informuje
Czynnikiem, który penetruje sprzęt i wyroby medyczne podczas procesu sterylizacji, jest
Sprzęt medyczny powinien być nieopakowany i musi być użyty natychmiast po procesie sterylizacji?
W ciągu miesiąca do nadzorowania procesów sterylizacji wykorzystuje się 100 wskaźników zintegrowanych, 10 000 wskaźników emulacyjnych oraz 1000 wskaźników wieloparametrowych. Ile sztuk wskaźników kategorii IV, V oraz VI powinno zostać zakupionych do nadzorowania procesów sterylizacji w ciągu kwartału?
Jakie są parametry dezynfekcji mechaniczno-termicznej?
Jakie opakowanie jest właściwe dla sprzętu wrażliwego na temperaturę przeznaczonego do sterylizacji plazmowej?
Według klasyfikacji Spauldinga, maski twarzowe do aparatów Ambu są sklasyfikowane jako wyroby
Jakie są właściwe wartości temperatury oraz czasu dla procesu dezynfekcji chemiczno-termicznej?
Jakie wymagania nie dotyczą pojemników do sterylizacji parą wodną?
Substancje rozpuszczone w wodzie, które wywołują korozję wżerową na narzędziach chirurgicznych wykonanych ze stali nierdzewnej, to
Odpowiednia dezynfekcja haków pęcherzowych szerokich powinna być przeprowadzona przy użyciu metody
Jaką liczbę wskaźników do kontroli mycia oraz wskaźników do monitorowania parametrów dezynfekcji termicznej należy nabyć na tydzień, skoro codziennie odbywa się 10 procesów dezynfekcji termicznej oraz 2 procesy dezynfekcji termiczno-chemicznej?
Narzędzia chirurgiczne z mechanizmem zapadkowym powinny być sterylizowane dla bezpieczeństwa oraz długotrwałego użytkowania
Pęseta tęczówkowa jest stosowana w operacjach
Jakie cechy charakteryzują aldehydy?
W procesie uzyskuje się wartość A0 równą 60
W przypadku wykrycia korozji naprężeniowej narzędzi chirurgicznych należy
Prewencja zakażeń krwiopochodnych bazuje na zasadzie,
Jakie stężenie będzie miał roztwór uzyskany z połączenia 10 ml koncentratu środka dezynfekcyjnego i 990 ml wody?
Wyroby są sterylizowane w rękawach poliamidowych
Jaką metodę należy zastosować do sterylizacji materiałów opatrunkowych?