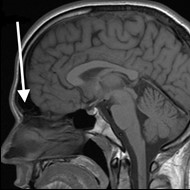
Pytanie 1
Który stan patologiczny został zarejestrowany podczas wykonywania badania EKG?
Wynik: 32/40 punktów (80,0%)
Wymagane minimum: 20 punktów (50%)
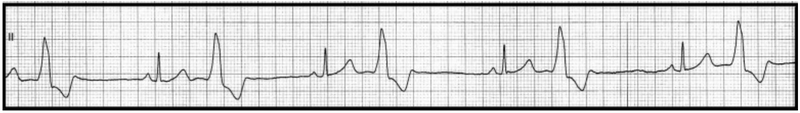
Który stan patologiczny został zarejestrowany podczas wykonywania badania EKG?

Który program wtórnej rekonstrukcji obrazów TK pozwala na odwzorowanie wnętrza jelita grubego, tchawicy i oskrzeli?
Który artefakt jest widoczny na skanie tomografii komputerowej?
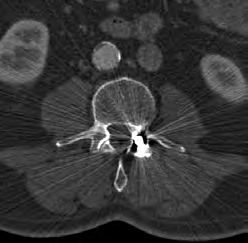
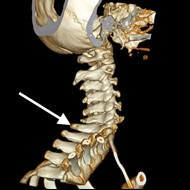
Na obrazie TK kręgosłupa strzałką wskazano wyrostek
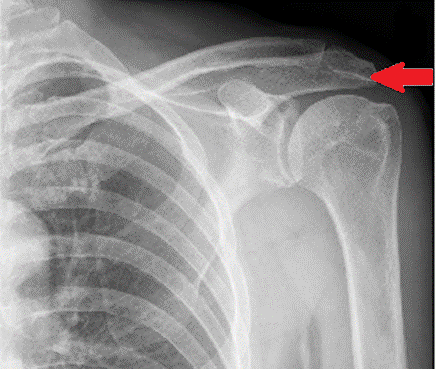
Na radiogramie stawu barkowego strzałką wskazano
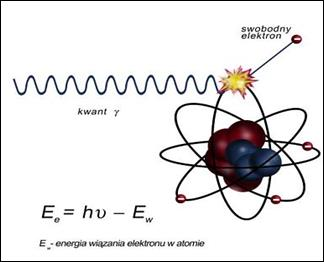
Na ilustracji przedstawiono zjawisko
Na prawidłowo wykonanym zdjęciu zatok w projekcji PA górny zarys piramid rzutuje się
W badaniu EKG punktem przyłożenia odprowadzenia przedsercowego C2 jest
Zdjęcie zatok przynosowych wykonuje się w pozycji
W celu unieruchomienia okolicy badanej podczas wykonywania zdjęcia nadgarstka u osoby dorosłej należy zastosować
W badaniu audiometrycznym rezerwa ślimakowa to odległość między krzywą
Parametr spirometryczny czynnościowa pojemność zalegająca oznaczany jest skrótem
W pracowni ultrasonograficznej technik elektroradiolog nie korzysta z przepisów dotyczących
W której pozycji wykonuje się zdjęcie jamy brzusznej u pacjenta z podejrzeniem perforacji żołądka?
Miejscem wykonania pomiaru densytometrycznego z kości przedramienia jest
Podczas wykonywania zdjęcia rentgenowskiego klatki piersiowej w celu ochrony radiologicznej pacjenta należy zastosować
Przy podejrzeniu ciała obcego w oczodole należy wykonać
Badanie polegające na wprowadzeniu cewnika przez pęcherz moczowy do moczowodu i miedniczki nerkowej i podaniu środka kontrastującego to
Do planowego badania TK klatki piersiowej z użyciem środka cieniującego pacjent powinien zgłosić się
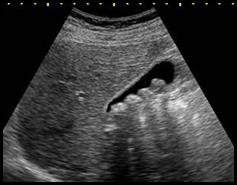
Którą strukturę anatomiczną uwidoczniono na zamieszczonym obrazie USG?
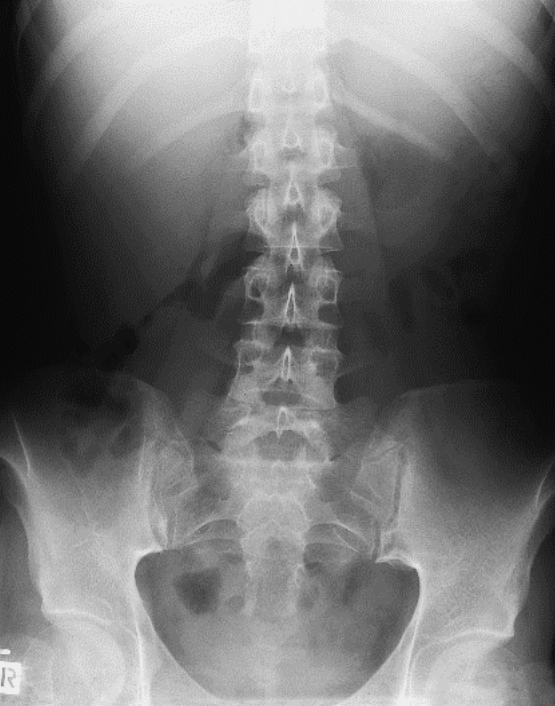
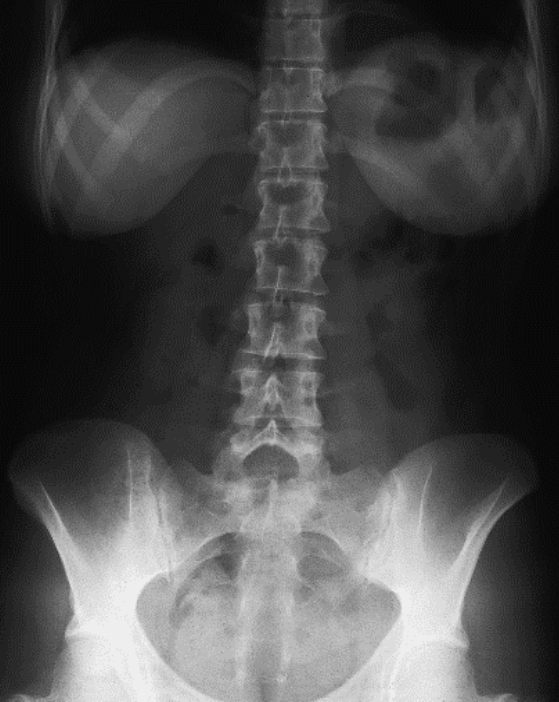
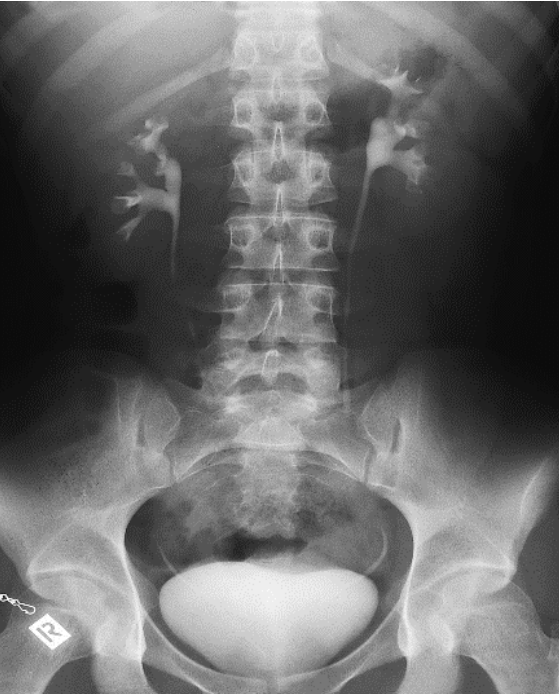
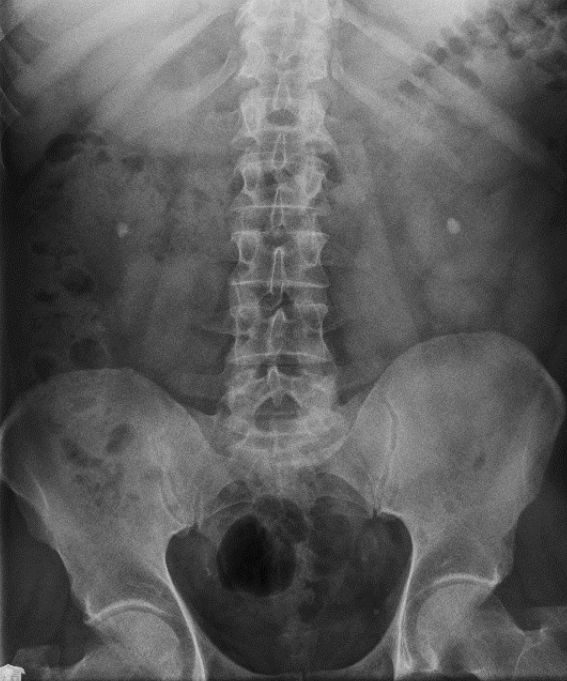
Na którym radiogramie uwidoczniona jest kamica nerkowa?
W lampie rentgenowskiej promieniowanie X powstaje w wyniku hamowania
Hałas podczas badania tomografii rezonansu magnetycznego jest efektem ubocznym pracy
Standardowo do wykonania których zdjęć należy zastosować kratkę przeciwrozproszeniową?
Kryterium rozpoznawczym dla fali δ (delta) w badaniu EKG jest
Skrótem HRCT (High Resolution Computed Tomography) określa się tomografię komputerową
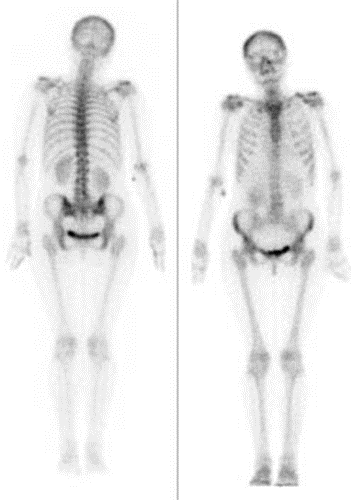
Przedstawiony obraz został zarejestrowany podczas wykonania
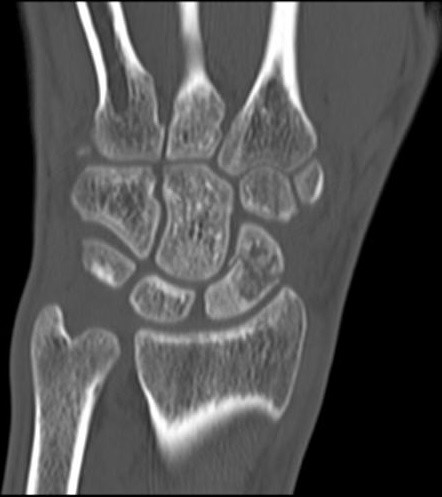
Na obrazie TK nadgarstka uwidocznione jest złamanie kości
Pielografia zstępująca umożliwia diagnostykę
Fistulografia to badanie kontrastowe
Która składowa prawidłowej krzywej EKG odpowiada powolnej repolaryzacji komór mięśnia sercowego?
W diagnostyce metodą rezonansu magnetycznego biorą udział
Promieniowanie rentgenowskie jest
Które ciało obce w obszarze badania nie stanowi przeciwwskazania do wykonania MR?
Jaka jest standardowa odległość OF do wykonania rentgenowskich zdjęć kości i stawów kończyny górnej?
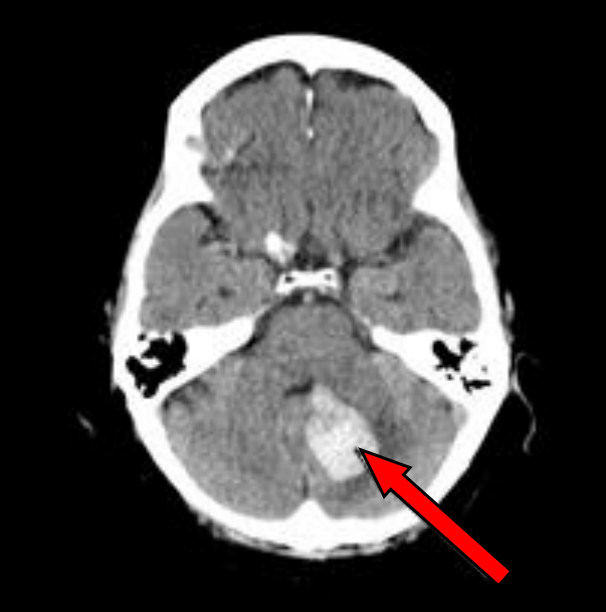
Na przekroju poprzecznym TK mózgu strzałką wskazano obszar
Ligand stosuje się
Świeżo wynaczyniona krew na obrazach TK głowy bez podania środka kontrastowego ukazuje się jako obszar
Jak określa się rekonstrukcję obrazów TK, której wynikiem są obrazy dwuwymiarowe tworzone w dowolnej płaszczyźnie przez wtórną obróbkę zestawionych ze sobą wielu przekrojów poprzecznych?
Na obrazie rezonansu magnetycznego głowy strzałką wskazano zatokę