Pytanie 1
Guz przysadki mózgowej może spowodować
Wynik: 40/40 punktów (100,0%)
Wymagane minimum: 20 punktów (50%)
Guz przysadki mózgowej może spowodować
Do wstępnego wykrywania mroczków środkowych oraz jakościowej oceny czynności plamki i jej okolic należy wykorzystać test
W teście paskowym obucznym wartość 4 cp/cm oznacza ostrość widzenia równą
U 6-letniego dziecka z exotropią okresową należy zastosować ćwiczenia z użyciem
Które ćwiczenia należy wykonać u pacjenta z heteroforią i objawami astenopijnymi?
Amblyopia czynnościowa jest spowodowana przez
Który wynik badania przy użyciu smugi świetlnej i czerwonego filtru świadczy o niedowładzie mięśnia skośnego dolnego oka prawego?
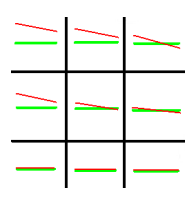
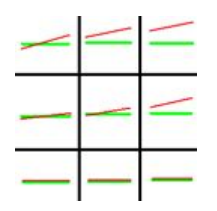
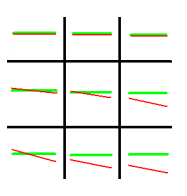
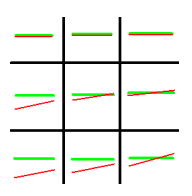
Test Krimsky’ego należy wykonać przy użyciu
Przed przystąpieniem do badania forii poziomej oka prawego na krzyżu Maddoxa należy pacjentowi ustawić pałeczkę Maddoxa
Jednym z objawów porażenia postępującego mięśni gałkoruchowych jest
Długość osiowa gałki ocznej u zdrowego noworodka wynosi
Do sensorycznych przyczyn powstawania choroby zezowej według Wortha-Chavasse’a zalicza się
Najslabsze szkła rozpraszające, w których pacjent widzi prawidłowo V=1.0 do dali, należy zastosować w korekcji zeza
Który wynik pomiaru PBK należy uznać za prawidłowy u 5-letniego dziecka?
Test Brücknera należy wykonać z użyciem
Metodę uprzywilejowanego spojrzenia należy zastosować do oceny
Ćwiczenia zakresu dodatniej względnej konwergencji wykonuje się z pryzmatem ustawionym bazą
W celu odwrócenia powidoku pozytywnego w negatywny i utrzymaniu go przez dłuższy czas należy zastosować
Który wynik badania przy użyciu krzyża Maddoxa i pałeczki Maddoxa przed okiem prawym świadczy o występowaniu u pacjenta esoforii OP?




W badaniu cover-testem po odsłonięciu oka zaobserwowano ruch nastawczy gałki ocznej w kierunku od skroni do nosa. Świadczy to o występowaniu
Korekcji pryzmatycznej nie należy stosować w leczeniu
Obustronne, często niesymetryczne opadnięcie powieki górnej, nasilające się przy zmęczeniu i patrzeniu w górę, oraz problemy z mową i chodzeniem to objawy
Heterolateralnym synergistą dla mięśnia prostego górnego oka prawego jest mięsień
Przy zastosowaniu metody Campbella w leczeniu niedowidzenia wskazane jest, aby przed rozpoczęciem ćwiczeń sprawdzić ostrość widzenia pacjenta przy użyciu
Badanie refrakcji metodą skiaskopii statycznej u 5-letniego dziecka musi być poprzedzone zastosowaniem
W której metodzie leczenia niedowidzenia z fiksacją ekscentryczną uzyskuje się stopniową zmianę lokalizacji wzrokowej z ekscentrycznej na centralną?
Współruch żuchwowo-powiekowy jest charakterystycznym objawem zespołu
Wyrostki rzęskowe nie biorą udziału
Które objawy zgłoszone przez pacjenta podczas wywiadu nie wskazują na występowanie niedomogi konwergencji?
W oczopląsie, z wyrównawczym ustawieniem głowy i „strefą ciszy”, pryzmaty należy ustawić szczytem
W celu utrwalenia fiksacji centralnej należy zastosować ćwiczenia z użyciem
Który zapis wyniku badania cover-testem świadczy o występowaniu II typu zeza akomodacyjnego?
| CT do dali c.c. | CT do blizy c.c. | |
| A. | (+) | (+) |
| B. | (-) | (-) |
| C. | (-) | (+) |
| D. | (+) | (-) |
W wyniku ćwiczeń uzyskano poprawę fiksacji z ekscentrycznej na centralną. Który z aparatów należy wykorzystać do ćwiczeń w kolejnym etapie leczenia?
U 4-miesięcznego dziecka stwierdzono naprzemienną ezotropię powyżej 25°, skrzyżowaną fiksację przy patrzeniu na boki oraz osłabione odwodzenie obojga oczu, możliwe do wykazania jedynie przy próbie odwodzenia jednego oka. Objawy te mogą świadczyć o istnieniu zeza
Ile dioptrii wynosi akomodacja nieskorygowanego nadwzrocznego oka o refrakcji R= +3,00 Dsph obserwującego przedmiot odległy od oczu o 50 cm?
Test składający się z pryzmatu pionowego i czerwonego filtra oraz krzyża Maddoxa służy do badania
Które ćwiczenia należy stosować w celu uzyskania poprawy amplitudy akomodacji?
U 4-letniego pacjenta podczas wizyty okulistycznej przed badaniem wady refrakcji po cykloplegii należy wykonać badanie
Na rysunku przedstawiono zasłanianie sektorowe, które ma zastosowanie w przypadku leczenia zeza

Który wynik badania świadczy o uzyskaniu prawidłowego zakresu fuzji w konwergencji, jeżeli przed ćwiczeniami u pacjenta badanego testem foveolarnym wynik add wyniósł 5°?